Kieferorthopädie 18.10.2021
Kieferorthopädisch-kieferchirurgische Klasse II/1-Therapie
share
Komplexe Zahnfehlstellungen und Asymmetrien in Kombination mit einer skelettalen Dysgnathie stellen kieferorthopädisch eine Herausforderung dar. Darüber hinaus hat sich der Anspruch erwachsener Patienten im Hinblick auf die Sichtbarkeit einer Multibracketbehandlung deutlich verändert.1
Folglich wünschen erwachsene Patienten sehr häufig, dass das berufliche als auch soziale Umfeld eine kieferorthopädische Behandlung visuell nicht mehr wahrnimmt. Die moderne Kieferorthopädie bietet dafür zuverlässige Lösungen an, die auch komplexe Fehlstellungen und Asymmetrien dreidimensional kontrolliert korrigieren können sowie kombiniert kieferorthopädisch-kieferchirurgische Behandlungen ermöglichen.2,3,8 Im vorliegenden klinischen Fall erfolgte die kombiniert kieferorthopädisch-kieferchirurgische Behandlung mit einer vollständig individualisierten lingualen Multibracketapparatur (WIN, DW Lingual Systems).
Die Indikation für eine chirurgische Intervention wird streng gestellt und besteht immer dann, wenn eine alleinige konservative kieferorthopädische Therapie nicht ausreicht, um die skelettale Dysgnathie im Erwachsenenalter zu korrigieren.4,5 Nach Erstellung eines kieferorthopädischen Funktionsbefundes und umfassender Diagnostik müssen auch aufseiten des Mund-Kiefer-Gesichtschirurgen im Vorfeld der kombinierten Behandlung eine umfassende Diagnostik (inklusive umfassender 3D-Diagnostik) sowie Nutzen-Risiko-Abwägung und Aufklärung zum Wohle des Patienten erfolgen.
Häufig tritt die Lageanomalie der Kieferbasen in Kombination mit funktionellen Störungen (z. B. inkompetenter Lippenschluss, Lippeneinlagerung, gestörte Atem- und Kaufunktion), einer beeinträchtigten dentofazialen Ästhetik, Kiefergelenkproblemen, Parodontopathien und anderen Symptomen auf.
Die 3D-Röntgendiagnostik mittels digitaler Volumentomografie (DVT) nimmt bei der Planung und Durchführung von Umstellungsosteotomien einen immer höheren Stellenwert ein. Aus chirurgischer Sicht ist insbesondere der Verlauf des N. alveolaris inferior von Bedeutung, der bei Patienten ohne Dysgnathie meistens im Bereich des zweiten Molaren eine zentral/bukkale Lage mit einer Entfernung von ca. 5 mm zur bukkalen Kortikalis aufweist.6 Während bei Klasse III-Dysgnathien der Verlauf eher weiter bukkal beschrieben wird, ist die Lage des Nervs bei Klasse II-Dysgnathien häufiger zentral/lingual zu beobachten. Erfolgt die Anpassung der Operationstechnik beispielsweise bei einer Klasse III-Verzahnung mit einem bukkalen Verlauf des N. alveolaris inferior nicht, muss mit einer höheren Inzidenz von postoperativen Hypästhesien des Nervs gerechnet werden.7
Klinische Darstellung und Behandlungssystematik
Patientengeschichte und Anamnese
Die 28-jährige Patientin stellte sich zur kieferorthopädischen Erstberatung vor und äußerte, dass sie vor allem funktionelle und ästhetische Aspekte störten. Dabei handelte es sich um eine ausgeprägte Unterkieferrücklage in Kombination mit einem gezwungenen Lippenschluss, einer Zwangsbissführung mit traumatischem Einbiss der Unterkieferfrontzähne am Gaumen sowie einer Gesichtsasymmetrie. Ebenfalls gab die Patientin an, nicht physiologisch abbeißen zu können und eine gestörte Kaufunktion zu haben. Allgemeinanamnestisch lagen weder Erkrankungen noch andere Auffälligkeiten vor.
Kieferorthopädische Diagnostik
Intraoraler Befund
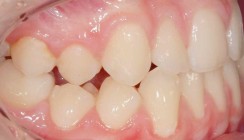
Der klinische Befund und die kieferorthopädische Diagnostik ergaben eine Angle-Klasse II/1-Verzahnung von einer Prämolarenbreite rechts- und linksseitg bei bialveolärer Proklination (Abb. 1a bis e). Der Overjet betrug 10 mm, der Overbite 7 mm. Darüber hinaus zeigte sich ein Tiefbiss mit traumatischem Einbiss in die Papilla incisiva sowie eine dentale Mittellinienverschiebung sowohl im Ober- als auch Unterkiefer nach rechts.
Der Zahn 12 befand sich im Kreuzbiss und in einer lingualen Nonokklusion. Darüber hinaus befand er sich in einer Transpositionsbeziehung mit dem Zahn 13 (Abb. 1d). Sowohl im Ober- als auch Unterkiefer waren im anterioren Zahnbogenbereich Lücken vorhanden. Im Unterkiefer zeigte sich neben einer deutlichen Zahnbogenasymmetrie eine stark ausgeprägte Spee- und Wilson-Kurve. Das Ausmaß der Unterkieferasymmetrie ist im digitalen Modell (Abb. 1f und g) erkennbar.
Extraoraler Befund
Die extraorale En-Face- und laterale Aufnahme der Patientin zeigten eine Unterkieferabweichung nach rechts, ein Vorgesicht nach hinten schief sowie ein verkleinertes Nasendrittel und vergrößertes Kieferdrittel (siehe Abb. 1i und j).
Röntgenologischer Befund
Im Orthopantomogramm (Abb. 1k) erkennt man die Anlage aller Zähne von 18-48. Die Zähne 38 und 48 waren retiniert. Diese wurden im Zuge der operativen Maßnahmen und auf Wunsch der Patientin erst zu einem späteren Zeitpunkt durch die Mund-Kiefer-Gesichtschirurgin entfernt.
Die Fernröntgenseitenaufnahme (Abb. 1l) zeigt die Klasse II/1-Dysgnathie sowohl skelettal als auch im Weichteilprofil. Die kephalometrische Auswertung nach Segner/Hasund ergab eine bialveoläre Proklination, distobasale Kieferrelation (ANB-Winkel von 5,4°), vertikal-basal eine neutrale Relation mit posteriorer Rotation der Maxilla und anteriorer Rotation der Mandibula.
Die DVT-Diagnostik ergab einen lingualen Verlauf des N. alveolaris inferior mit einer Entfernung des Nervkanals zur bukkalen Kortikalis von ca. 8,9 mm links und ca. 7,3 mm rechts (Abb. 1m). Für die operative Planung bedeutete das in diesem Fall, dass von der standardisierten Operationstechnik nach Obwegeser/Dal Pont nicht wesentlich abgewichen werden musste.
Ziele des kombiniert kieferorthopädisch-kieferchirurgischen Behandlungskonzepts
Im vorliegenden Fall wurden nachfolgend aufgeführte Ziele gesetzt:
- Korrektur der Transposition von 12 und 13 mit simultaner Überstellung des Kreuzbisses sowie der lingualen Nonokklusion von 12
- Beseitigung des Tiefbisses und Bisshebung
- Beseitigung der ausgeprägten Asymmetrien und Mittellinienverschiebungen im Ober- und Unterkiefer, inklusive der Kompensation von Spee- und Wilson-Kurve
- Transversale Harmonisierung und Ausformung des Ober- und Unterkieferzahnbogens
- Herstellung einer stabilen und funktionell physiologischen Okklusion in Angle-Klasse I-Relation
- Einstellung einer physiologischen Position der Mandibula durch Umstellungsosteotomie nach Obwegeser/Dal Pont
- Harmonisierung des Gesichtsprofils
- Herstellung eines physiologischen und zwangslosen Lippenschlusses
- Herstellung einer physiologischen Kaufunktion mit Beseitigung der Zwangsbissführung
- Nachhaltige Stabilisierung und Sicherung des Behandlungsergebnisses
Therapeutisches Vorgehen
Präoperative kieferorthopädische Behandlung
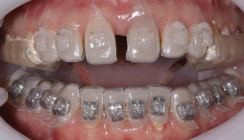
Die orthodontische Behandlung erfolgte mit einer vollständig individualisierten lingualen Multibracketapparatur (WIN, DW Lingual Systems). Zunächst wurde die Apparatur im Unterkiefer eingegliedert, um damit zu beginnen, die starke Asymmetrie in allen drei Raumrichtungen zu korrigieren (Abb. 2e). Im darauffolgenden Termin erfolgte die Insertion der Apparatur im Oberkiefer (Abb. 2d). Auch hier wurde direkt damit begonnen, die oben beschriebenen Asymmetrien, die Transposition, die linguale Nonokklusion und den Kreuzbiss von 12 zu korrigieren. Die Abbildungen 2d.1 bis 2d.5 zeigen den Therapieverlauf, die Abbildungen 2f bis 2j den Status präoperativ.
Chirurgische Umstellungsosteotomie des Unterkiefers
In enger Zusammenarbeit mit der Mund-Kiefer-Gesichtschirurgin erfolgte eine Modelloperation sowie Festlegung der Verlagerungsstrecke. Ebenso wurde die Herstellung der OP-Splinte engmaschig besprochen und geplant. Die Unterkiefervorverlagerung erfolgte in ambulanter Vollnarkose nach Obwegeser/Dal Pont (Abb. 3a und b).
Bevor der Unterkiefer entsprechend des OP-Splints in seine neue Position gebracht wird, ist es essenziell, die Muskelansätze des M. pterygoideus und des M. masseter komplett vom zahntragenden Anteil zu lösen, da es andernfalls vermehrt zu Rezidiven kommt. Die Fixierung der Okklusion wurde intraoperativ mittels Drahtligaturen erreicht. Diese starre Fixierung wurde am Ende der Operation gegen eine flexible Fixierung mit Führungsgummis ausgetauscht. Die Osteosynthese der Knochen wurde mit einer Splitfixplatte (Fa. Synthes) durchgeführt. Diese Platten zeichnen sich durch schmale Stege mit Millimeterskalierungen aus, sodass die Einstellung des Unterkiefers exakt in die gewünschte Position möglich ist. Nach Okklusionskontrolle erfolgte der Wundverschluss mit resorbierbaren Nähten.
Postoperative Feineinstellung der Okklusion und Behandlungsergebnis
Zur Stabilisierung und Sicherung der neuen Unterkieferposition wurde der OP-Splint für sechs Wochen postoperativ getragen. Das Tragen des Splints erfolgte in der Nacht und je nach Möglichkeiten und Realisierbarkeit durch die Patientin auch am Tag. Der OP-Splint wurde dabei immer in Kombination mit Up-and-down-Elastics getragen und sukzessive von dorsal nach anterior eingekürzt. So erfolgte die vertikale Feineinstellung durch Up-and-down-Elastics von den Molaren ausgehend nach anterior (Abb. 4a bis e). Die Abbildungen 5a bis e zeigen das finale Behandlungsergebnis.
Retention
Im Ober- und Unterkiefer wurde von 13-23 und 33-43 ein fixer Retainer eingegliedert (Abb. 5d und e). Dieses Vorgehen war insbesondere vor dem Hintergrund der ausgeprägten Zahnfehlstellungen und Asymmetrien in Ober- und Unterkiefer (siehe Abb. 1a bis e) sehr bedeutend. Ergänzend dazu erhielt die Patientin Retentionsschienen im Ober- und Unterkiefer.
Ergebnisse und zusammenfassende Bewertung
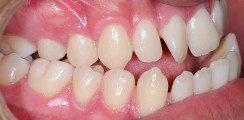
Im hier vorgestellten Fall erfolgte eine kombiniert kieferorthopädisch-kieferchirurgische Behandlung mit vollständig individualisierter lingualer Multibracketappartur innerhalb von 24 Monaten. Im Oberkiefer wurden dabei sechs und im Unterkiefer fünf verschiedene individualisierte Bögen verwendet. Gravierende Asymmetrien und Zahnfehlstellungen konnten wie geplant und im dreidimensionalen Raum kontrolliert durchgeführt werden. Die Abbildungen 5a bis e zeigen das Behandlungsergebnis.
Alle Ziele des kombiniert kieferorthopädischen-kieferchirurgischen Behandlungskonzeptes (siehe oben) wurden wie geplant erreicht. Dabei ist vor allem die Nivellierung der Spee-Kurve hervorzuheben, die sehr gut realisiert werden konnte. Die Abbildung der digitalen Modelle (Abb. 6a und b) sowie die Überlagerung der Fernröntgenseitenaufnahmen verdeutlichen das Ausmaß der Kompensation im dreidimensionalen Raum. Die Entwicklung im FRS vor und nach der Behandlung wird in den Abbildungen 7a und b sowie 8a und b dargestellt.
Die Extraktion aller Weisheitszähne erfolgte auf Wunsch der Patientin beim Termin der Entfernung des Osteosynthesematerials (Abb. 8c). Die Patientin wies nach Behandlungsabschluss eine physiologische Kaufunktion sowie einen kompetenten und zwanglosen Lippenschluss (Abb. 9a bis c und 9e) mit deutlicher Funktionsverbesserung im Verhältnis zum Anfangsbefund auf (Abb. 9d). Als klinisch wichtiger Aspekt ist die zuverlässige Wirkung der lingualen Apparatur8 essenziell und soll die Erwartungshaltung sowohl von Kieferorthopäde*in und Patient*in erfüllen. Auch muss die Möglichkeit bestehen, dass die technische Umsetzung bei OP-Patienten mit lingualer Multibracketapparatur in situ in Zusammenarbeit mit dem/der Operateur*in gut realisiert werden kann. So konnte – wie im vorliegenden Fall ersichtlich – eine komplexe Behandlung vollständig unsichtbar, dreidimensional kontrolliert und zuverlässig in einem zeitlich angemessenen Rahmen und zum Wohle einer zufriedenen Patientin (Abb. 9a bis c und 9e) umgesetzt werden.
Dieser Beitrag ist in KN Kieferorthopädie Nachrichten erschienen.