Kieferorthopädie 05.03.2021
Virtuelle Bracketpositionierung – Zukunft für jede KFO-Praxis?
share
Führt das digitale Platzieren der Brackets zu genaueren sowie effizienteren Behandlungsergebnissen und hat die Technik das Potenzial, sich zu einem Standardverfahren zu entwickeln? Dieser Artikel analysiert einige wissenschaftliche Arbeiten, die zum Thema veröffentlicht wurden und stellt gleichzeitig einen eigenen Erfahrungsbericht vor.
Wie es bei den meisten medizinischen und zahnmedizinischen Bereichen der Fall war, erreichte die Digitalisierung in den letzten Jahren ebenfalls die Kieferorthopädie. Die Technologie gibt uns die Chance, schneller und effektiver zu arbeiten und Daten zu speichern, was sowohl für den Behandler als auch für den Patienten viele Vorteile mit sich bringt. Um die therapeutische Wirksamkeit und Kontrolle des Behandlungsverlaufs zu optimieren, ist die virtuelle Kieferorthopädie ein längst überfälliger Schritt.1
Der Einsatz von Intraoralscannern ermöglicht es uns, sowohl den Kiefer als auch den Biss des Patienten digital zu erfassen, statt herkömmlich mit Alginat die Zähne abzuformen und mit Wachs den Biss zu registrieren. Aus den erfassten Daten wird ein 3D-Modell hergestellt und gespeichert. Zu den vielversprechenden Einsatzmöglichkeiten des 3D-Modells in der Kieferorthopädie gehört unter anderem die virtuelle Positionierung der Brackets, die nach der Planung durch den Behandler mittels im 3D-Drucker angefertigten Bonding Trays indirekt umgesetzt wird.
Die Entwicklung des indirekten Klebens
Die genaue Positionierung von Brackets ist einer der herausforderndsten Aspekte für die Optimierung der kieferorthopädischen Behandlung.2 Um die Fehlerrate an dieser kritischen Stelle zu minimieren, wurden in der letzten Zeit zahlreiche Studien mit dem Ziel durchgeführt, die Protokolle für das indirekte Kleben zu verbessern. Vor allem befassten sich die Untersuchungen mit der CAD/CAM-Technologie.3
Die Technik des herkömmlichen indirekten Klebens wurde erstmals im Jahre 1972 zur Verbesserung der Genauigkeit der kieferorthopädischen Bracketpositionierung eingesetzt.4 Es gibt zahlreiche Studien, die das herkömmliche indirekte Kleben mit dem direkten Kleben verglichen haben. Manche dieser Untersuchungen zeigen, dass das indirekte Kleben eine genauere Platzierung der Brackets auf einigen Zähnen und in einigen Ebenen ermöglicht, es führt aber möglicherweise nicht zu einem klinisch signifikanten Unterschied für den Patienten in Bezug auf die gesamte Behandlungszeit oder Anzahl der Patientenvorstellungen.5
Im Vergleich zum direkten Kleben ist der gesamte zeitliche Aufwand für das herkömmliche indirekte Kleben länger, die Behandlungszeit am Stuhl hingegen kürzer.6 Manche Autoren stellten beim Vergleich zwischen herkömmlichem indirekten Kleben und direkten Kleben keinen signifikanten Unterschied hinsichtlich der Bracketverlustrate fest.7–9
Das klassische indirekte Kleben besteht aus zwei Phasen: der Laborphase und der klinischen Phase. Jedes Bracket wird in der ersten Phase im Labor genau auf das Studienmodell platziert, in der zweiten klinischen Phase werden alle Brackets auf einmal mithilfe einer Übertragungsschiene auf die Zähne gesetzt.10 Das herkömmliche indirekte Kleben hat sich bei den meisten Behandlern nicht als ein Standardverfahren durchgesetzt, vor allem aufgrund der hohen Empfindlichkeit der Technik sowie der Notwenigkeit der zusätzlichen Laborphase, welche die Kosten dieser Verfahrensweise deutlich erhöht.11 Zu weiteren Nachteilen des herkömmlichen indirekten Klebens gehört die Tatsache, dass der Behandler wenig Einfluss auf die Bracketspositionierung hat, weil diese im Labor stattfindet.12 Beim virtuellen indirekten Kleben verwandelt sich die Laborphase in einen digitalen Workflow. Der komplette Ablauf des Prozedere vom Scannen der Kiefer über das Planen der Bracketspositionen, dem Drucken des Bonding Trays und dem indirekten Kleben der Brackets kann somit in der Praxis stattfinden. Natürlich ist auch ein Outsourcing der Produktion der Übertragungsschienen an ein Fremdlabor möglich.
Vorstellung des digitalen Workflows anhand eines Fallbeispiels
Im Folgenden wird anhand eines Fallbeispiels, bei welchem die Brackets im Oberkiefer virtuell platziert und indirekt geklebt wurden, der digitale Workflow vorgestellt.
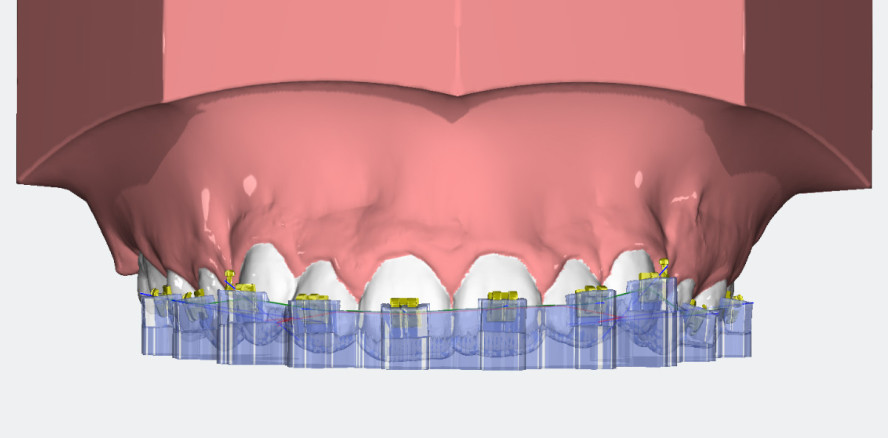
Nachdem beide Kiefer digital abgeformt und der Biss erfasst wurde (Intraoralscanner CS 3600, Carestream Dental), importierten wir den Datensatz in die Planungssoftware OnyxCeph3™ (Image Instruments), wo dieser gespeichert und weiter bearbeitet wurde. Zum virtuellen Bearbeiten gehören das Ausrichten, Beschneiden und Sockeln des so entstandenen Arbeitsmodelles. Die virtuell gesockelten Modelle wurden daraufhin segmentiert, d. h. der Behandler ordnete dem Arbeitsmodell einzelne Zähne zu und prüfte die Referenzpunkte aller Zähne (Abb. 1–3). So entstand aus dem Datensatz ein fertiges Arbeitsmodell. Die während der Bearbeitung entstandenen Kronenkoordinaten dienten als Grundlage für die Arbeit in den Planungsmodulen der Software.
Für die virtuelle Positionierung der Brackets gibt es in genannter Software zwei Alternativen: Bei der ersten Variante wird im nächsten Schritt ein Set-up erstellt, welches das Zielergebnis der Multibandbehandlung simuliert. Auf dem Set-up-Modell werden die Brackets ausgerichtet und danach wird das Set-up wieder in die Malokklusion zurückgesetzt (Modul „Wire_Bonding“).
Im vorliegenden Fall arbeiteten wir mit dem Modul „FA_Bonding“, welches sich in unserer Praxis bewährt hat. In dieser zweiten Variante werden die Brackets direkt auf das Malokklusionsmodell gesetzt. In der Bracket-Database (Bibliothek) wurden hierzu die gewünschten Brackets ausgewählt und automatisch auf das Arbeitsmodell (Malokklusionsmodell) gesetzt. Der Behandler wählte dann aus, auf welcher Höhe und auf welchen Abstand von der Zahnkrone die Brackets gesetzt werden (Abb. 5).
Viele Tools im Modul „FA_Bonding“ sind sehr hilfreich, um die Genauigkeit zu erhöhen und die Arbeit zu erleichtern. So können die virtuellen Arbeitsmodelle z. B. vergrößert, die Zähne aus verschiedenen Winkeln betrachtet und gedreht werden. Zudem ist es möglich, die Nachbarzähne auszublenden, um den optimalen Sitz des Brackets auf einem bestimmten Zahn zu überprüfen. Die Funktion „Line-up“ ermöglicht dem Behandler eine Visualisierung der Korrektur, wobei die Zahnkronen am geraden Bogen ausgerichtet werden (Abb. 6). In dieser Phase der Planung konnte der Behandler die Brackets in Ruhe platzieren, ohne sich unbequem über den Patienten beugen zu müssen.
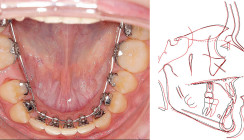
Sind alle Brackets auf dem 3D-Modell virtuell platziert und entsprechend überprüft, kann im nächsten Schritt ein Bonding Tray konstruiert werden, welches das exakte Übertragen der geplanten Bracketposition in den Mund des Patienten ermöglicht. Es bestehen mehrere Möglichkeiten, wie in OnyxCeph3™ die Übertragungsschiene konstruiert werden kann. Wir haben uns im vorliegenden Fall für das Modul „Bonding Trays“ entschieden (Abb. 7–10).
Für das Drucken der Übertragungsschienen werden heutzutage verschiedene biokompatible Materialien eingesetzt. In unserer Praxis verwenden wir den Druckerharz Imprimo LC IBT (Scheu Dental). Das Bonding Tray wird dann in einem letzten Schritt direkt in der Praxis 3D-gedruckt (Asiga Max 3D-Drucker, Scheu Dental) und weiter bearbeitet.
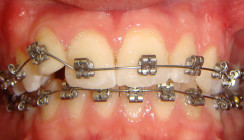
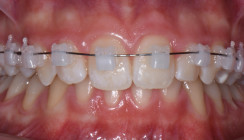
Das fertige Tray mit den bereits eingesetzten Brackets wurde als Nächstes im Mund des Patienten auf Passgenauigkeit überprüft. Nachdem diese als korrekt beurteilt wurde, erfolgte die Vorbereitung der Zahnoberfläche wie gewohnt. Unmittelbar vor dem Kleben wurden die Brackets (equilibrium mini, 18''er Slotgröße, Roth-Prescription, Dentaurum) mit einer dünnen Schicht eines geeigneten Komposits (Transbond™ Supreme LV, lichthärtendes Adhäsiv mit niedriger Viskosität, 3M Deutschland) beschichtet und sofort in den Mund des Patienten eingesetzt. Nach erfolgtem Lichthärten konnte die Übertragungsschiene wieder von den Zähnen gelöst und der Sitz der Brackets erneut überprüft werden (Abb. 11 und 12). Es konnte eine exakte Positionierung der Brackets bei einer deutlich kürzeren Behandlungszeit am Stuhl realisiert werden (Abb. 13 und 14).
Die Behandlungsergonomie
Im Vergleich zum direkten Kleben am Patienten ist die Arbeit deutlich ergonomischer. Der Behandler sitzt gerade vor dem Bildschirm, hat ideale Beleuchtungsbedingungen sowie eine perfekte Übersicht, wodurch der Rücken und die Augen des Behandlers entlastet werden. Der Behandler positioniert die Brackets, ohne von Speichelfluss, Schlucken, eingeschränkter Mundöffnung und Bewegungen des Patienten gestört zu werden. Diese beeinflussenden Faktoren können sonst beim direkten Kleben zum Entstehen von Ungenauigkeiten führen, welche die Verlängerung der gesamten Behandlungszeit als Folge haben können. Die klinische Phase des indirekten Klebens am Patienten dauert deutlich kürzer, was wiederum für den Patienten angenehmer ist.6
Diskussion Es wird in den nächsten Jahren erwartet, dass weitere Fortschritte in der Softwareentwicklung eine 3D-virtuelle maßgeschneiderte Behandlung und biomechanische Planung in der Kieferorthopädie ermöglichen werden.13 Die Kosten des Intraoralscanners und des 3D-Druckers machen die Technologie im Moment noch für viele Praxen unerreichbar.1 Das zahnärztliche Personal muss ebenfalls umfangreich geschult werden und vor allem motiviert und bereit sein, die Komfortzone der herkömmlichen Behandlung zu verlassen.
Der Behandler steht am Anfang vor einer relativ flachen Lernkurve und ist oft gezwungen, seine Protokolle durch eine Trial-Error-Herangehensweise zu optimieren. Die wenigen Studien, die das virtuelle indirekte Kleben mit dem direkten Kleben verglichen haben, zeigen, dass virtuelles indirektes Kleben eine genauere Positionierung der Brackets ermöglicht.1, 3 In unserer Praxis haben wir uns seit mehr als zwei Jahren auf dem Weg zum Erlernen der Technik mit zahlreichen Fehlerquellen auseinandergesetzt – von Fehlern beim Scannen über Fehler bei der Bearbeitung des virtuellen Modells, ungünstige Werte bei virtueller Positionierung der Brackets, ungeeignetes Design des Bonding Trays bis hin zu Fehlern beim Bearbeiten der fertigen Übertragungsschiene. Ein wichtiger Faktor, der zum Entstehen der Fehler in der kieferorthopädischen Behandlung beiträgt, ist die signifikante Lernkurve des durchführenden Klinikers, der die Brackets positioniert.14 Das gilt auch für das virtuelle Kleben. Wer die Technik nicht beherrscht, wird kein genaueres Ergebnis erzielen. Brackets, die falsch auf die virtuellen Modelle platziert werden, führen klinisch zu den gleichen Diskrepanzen wie beim direkten Kleben. Der Verlauf der Behandlung wird dadurch genauso beeinflusst.15
Schlussfolgerung
Wenn man sich für die Praxis einen Intraoralscanner und einen 3D-Drucker angeschafft hat, stellt das virtuelle indirekte Kleben eine weitere interessante Anwendungsmöglichkeit dieser Technologie dar und ermöglicht dem Behandler, die teuren Geräte effektiv auszunutzen. Damit das virtuelle indirekte Kleben aber zum Zukunftskonzept für jede KFO-Praxis werden kann, muss die Technik preiswerter werden. Weiterhin werden viele klinische Studien notwendig sein, um die Effizienz und Dauer der gesamten Behandlung, Anzahl der Besuche und um Notwendigkeit des Umklebens beurteilen und die Verlustraten der Brackets zwischen dem direkten und indirekten virtuellen Kleben vergleichen zu können. Die Protokolle sollten weiter optimiert werden, damit der Behandler klare Leitlinien an die Hand bekommt, nicht ständig experimentieren muss und die Lernkurve der Technik sich steiler entwickelt.
Dieser Beitrag ist in KN Kieferorthopädie Nachrichten erschienen.