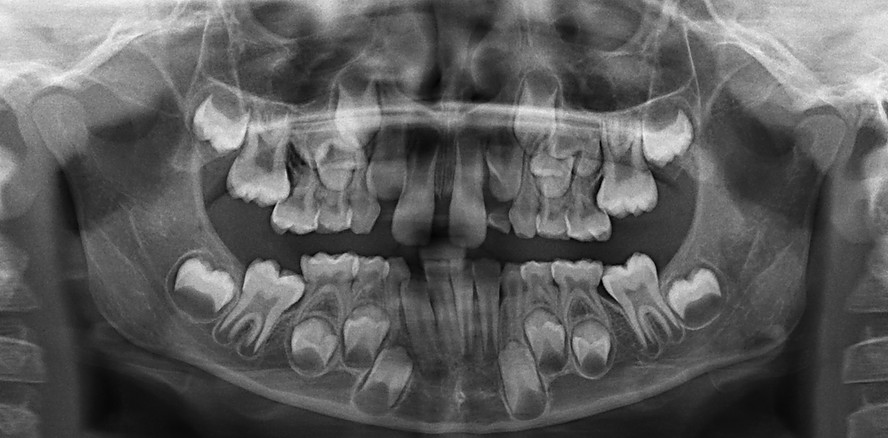
Kieferorthopädie 29.04.2026
Natürlich und gesund wachsen von Anfang an
share
Das seit dem 1.1.2026 verpflichtende Kinderuntersuchungsheft bietet Raum für weiterführende Diagnostik und unterstützt die Vorsorge nicht nur in Bezug auf Karies, sondern auch bzgl. eines gesunden Kieferwachstums. Frühzeitige Aufklärung und präventive Maßnahmen können entscheidend dazu beitragen, physiologisches Wachstum zu erreichen. Im Rahmen des folgenden Beitrags soll die physiologische Entwicklung des Kiefer- und Gesichtswachstums aufgezeigt werden sowie ganz konkret erklärt werden, welche präventiven Maßnahmen aus kieferorthopädischer Sicht einen besonderen Mehrwert für das Wachstum der Kinder bieten können.
Ein großer Dank gilt den oben aufgelisteten Kolleginnen, die weitere interdisziplinäre Anregungen eingebracht haben. Die Verantwortung für den Gesamtinhalt liegt allerdings ausschließlich bei den beiden Autorinnen.
Links zu weiterführenden Informationen, Materialien, Fortbildungen etc. wurden eingefügt, um es der Leserschaft möglichst einfach zu machen, diese zu erhalten.
Form folgt der Funktion
Das Kiefer- und Gesichtswachstum folgt einer klaren Gesetzmäßigkeit: Form folgt der Funktion. Bereits ab der Geburt wirken grundlegende Funktionen wie Atmung, Saugen, die Zungenruhelage und das Schlucken als entscheidende Impulse auf die Entwicklung des kraniofazialen Systems. Knochen, Zahnbögen und Weichgewebe passen sich kontinuierlich den funktionellen Anforderungen an, denen sie ausgesetzt sind. Störungen dieser Funktionen – etwa durch eine chronische oder habituelle Mundatmung, eine unphysiologische Zungenruhelage, ein falsches Schluckmuster und/oder anhaltende Habits wie Daumen- oder Schnullergebrauch – können langfristig zu Fehlentwicklungen von Kiefer, Zahnbögen und Gesicht führen.
Die wissenschaftliche Grundlage für dieses Verständnis lieferte Melvin Moss schon 1968 mit seiner Functional Matrix Hypothesis. Moss zeigte, dass das Knochenwachstum nicht primär durch Gene bestimmt wird, sondern als sekundäre Antwort auf die funktionellen Anforderungen der umgebenden Weichgewebe wächst. Vereinfacht gesagt: Knochen formen sich nicht von selbst, sie passen sich den Belastungen und Aktivitäten der umliegenden Muskulatur an. Hierbei machte Moss darauf aufmerksam, dass 80 Prozent der Dysgnathien auf vorherrschende Dysfunktionen zurückgeführt werden können.1 Die Epigenetik liefert eine zusätzliche Erklärung: Gene können auf Umweltreize unterschiedlich reagieren, wodurch selbst genetische Prädispositionen durch funktionelle Einflüsse modifiziert werden können.2
Schopf zeigte im Jahr 1981 auf, dass etwa 20 Prozent der Zahn- und Kieferfehlstellungen genetisch bedingt sind, rund 44 Prozent durch äußere Faktoren wie Karies, Habits oder Trauma entstehen und 35 Prozent Mischformen komplexer Ätiologie darstellen.3 Zu den häufigsten funktionellen Ursachen zählen hierbei die habituelle Mundatmung, orale Habits, zu weiche Ernährung sowie Haltungsdysbalancen, die das Gesichts- und Kieferwachstum direkt beeinflussen. Die zentrale Rolle der Zungenmuskulatur wird bei dem Vorliegen einer Aglossie besonders sichtbar: Fehlt die Zunge, kann das muskuläre Gleichgewicht nicht entstehen, wodurch sich die Kiefer sowohl transversal als auch sagittal nur unzureichend entwickeln, und ausgeprägte Fehlstellungen entstehen.
Physiologische Entwicklung – Wichtigkeit der Ruheweichteilbeziehung
Im Rahmen des Kiefer- und Gesichtswachstums beeinflusst nicht nur die Funktion den Wachstumsverlauf, sondern vor allem das Gleichgewicht der Kräfte im Ruhezustand. Bereits im Jahr 1986 betonte Proffit die besondere Bedeutung der Ruheweichteilbeziehung. Dabei zeigt sich, dass für die Entwicklung des kraniofazialen Bereichs nicht die Muskelstärke, sondern vor allem das ausgeglichene Zusammenspiel der Muskeln in Ruhe entscheidend ist.4 Zudem bestimmt die Dauer der Krafteinwirkung maßgeblich, in welchem Umfang welche Muskulaturbalancen das Kieferwachstum steuern. Da Muskeln in Ruhe kontinuierlich auf die Knochen einwirken, können sie das Wachstum lenken und beeinflussen. Dem Zusammenspiel von Lippen, Wangen (äußerer Funktionskreis) und Zunge (innerer Funktionskreis) in Ruhe kommt daher eine besondere Bedeutung zu. Eine physiologische Ruheweichteilbeziehung sorgt dafür, dass sich Kiefer- und Gesichtswachstum harmonischer entwickeln. Störungen wie Mundatmung, unphysiologische Zungenlage oder persistierende Gewohnheiten wie ausgiebiger Schnuller- oder Daumengebrauch sowie weitere Habits können dieses Gleichgewicht jedoch verändern. Die Folge sind häufig Fehlstellungen von Zähnen und Kiefer, die sich bis ins Jugend- und Erwachsenenalter auswirken können.
Eine regelrechte Ruheweichteilbeziehung umfasst sowohl den Lippenschluss als auch die Nasenatmung. Die Zungenruhelage am Gaumen wird zentral gesteuert und durch einen kompetenten Lippenschluss, durch den Donders’schen Unterdruck und die Viskosität des Speichels erhalten. Hieraus leiten wir eine Priorität der Funktionen ab: Erlangung des Lippenschlusses mit Nasenatmung und anschließender Zungenruhelage mit physiologischem Schlucken. So entsteht ein muskuläres Gleichgewicht mit der Zunge als „Wachstumsmotor“ der Maxilla und des Mittelgesichts.
Die Bedeutung der physiologischen Entwicklung von Anfang an
Studien von Grabowski, Stahl und Kundt (2007) zeigen, dass Gebissanomalien vom Milchgebiss (MG) zum Wechselgebiss (WG) deutlich zunehmen. Regelrechte Okklusionsverhältnisse finden sich im MG bei 25 Prozent der Kinder, im WG jedoch nur noch bei 7,3 Prozent. Vergrößerte Overjets treten im MG bei 49 Prozent der Kinder auf und steigen im WG auf 59 Prozent, während seitliche Kreuzbisse von 7,2 Prozent auf 12 Prozent zunehmen.5
Bereits im MG etablierte offene Mundhaltung und viszerale Schluckmuster übertragen sich häufig ins WG. Orofaziale myofunktionelle Störungen sowie orale Habits treten im WG vermehrt auf – besonders bei Kindern mit vergrößertem Overjet, frontal offenem Biss, seitlichem Kreuzbiss oder Progenie. Fehlstellungen verwachsen sich somit nicht, sondern verschlechtern sich im Laufe der Zahnentwicklung. Daher bildet die gezielte Förderung physiologischer Funktionen – wie Nasenatmung, korrekte Zungenlage und ein korrektes Schluckmuster – einen entscheidend präventiven Aspekt für ein harmonisches, gesundes Kieferwachstum. In Bezug auf die Ruheweichteilbeziehung stellt die Umstellung bereits automatisierter Fehlfunktionen eine große Herausforderung dar und kann selbst nach erfolgreicher kieferorthopädischer Therapie die Ursache für Rezidive sein. Dies betont auch Prof. Dr. Ingrid Rudzki in ihrem Buch Retention, wobei sie hervorhebt, dass muskuläre Gleichgewichte und funktionelle Aspekte des stomatognathen Systems entscheidend für die Langzeitstabilität sind.6
Früherkennung im Gesundheitswesen – Wichtigkeit des U-Hefts (Pflichtdokumentation)
Auch aus diesem Grund ist die Integration der zahnärztlichen und kieferorthopädischen Diagnostik in das ärztliche Kinderuntersuchungshefts ein besonders wichtiger Fortschritt im Rahmen der Prävention. Die Früherkennung von Fehlentwicklungen der Kiefer- und Gesichtsentwicklung im Alter von null bis sechs Jahren wurde in der Vergangenheit hauptsächlich durch die Früherkennungsuntersuchungen beim Hauszahnarzt abgedeckt. Dabei orientierte sich der Hauszahnarzt an den vorgegebenen Diagnostikkriterien der Abrechnungspositionen FU1a–c sowie der FU2. Diese zahnärztlichen Früherkennungsuntersuchungen erfolgten jedoch nicht generalisiert wie die U-Untersuchungen beim Kinderarzt. Zur Dokumentation stand den jeweiligen Ländern ein auch im Umfang sehr unterschiedliches Dokumentationsheft zur Verfügung, welches sich aber nach unserer Erfahrung nicht flächendeckend durchgesetzt hat.7
Im vergangenen Jahr wurde das Kinderuntersuchungsheft des Gemeinsamen Bundesausschusses überarbeitet.8 Dieses Heft dient bereits seit Längerem der Dokumentation entwicklungsbezogener Aspekte und wird den Eltern nach der Geburt durch den Arzt oder die Hebamme ausgehändigt. Das Kinderuntersuchungsheft („Gelbes Heft“) ist ein zentrales Präventionsinstrument, das Ergebnisse aller ärztlichen U-Untersuchungen dokumentiert und als Informations-, Erinnerungs- und Kommunikationsmedium dient. Die Teilnahmequote an den U-Untersuchungen liegt bei über 95 Prozent, was die hohe Bedeutung des Hefts unterstreicht. Die Überarbeitung umfasst die Integration der zahnärztlichen Früherkennung sowie weiterer spezifischer Diagnostiken der Kiefer- und Gesichtsentwicklung. Diese Anpassung stellt einen wichtigen Schritt in Richtung Prävention bzgl. Zahngesundheit dar, da der Zahnstatus sowie das Kieferwachstum nun systematisch in den Fokus der allgemeinen Kinderuntersuchungen gerückt werden.
Seit Anfang des Jahres werden nun die Ergebnisse der sechs zahnärztlichen Früherkennungsuntersuchungen (Z1–Z6) verbindlich im Gelben Heft dokumentiert. Ziel ist es, die Bedeutung der zahnärztlichen Prävention zu erhöhen, die Inanspruchnahme der Früherkennungsuntersuchungen zu steigern und die interdisziplinäre Zusammenarbeit zwischen Kinderärzt/-innen und Zahnärzt/-innen sowie Kieferorthopäd/-innen und hoffentlich noch weiteren Disziplinen zu stärken. Die Dokumentation erfolgt einheitlich, enthält Elterninformationen, Eintragungsmöglichkeiten und Zahndurchbruchszeiten, wobei Umfang und Inhalt der Untersuchungen unverändert bleiben. Die einheitliche Dokumentation über die Anlage 1 der Kinder-Richtlinie des G-BA stellt somit einen Meilenstein der zahnärztlichen Prävention dar und setzt auf eine enge Vernetzung aller beteiligten Berufsgruppen.
Sie bietet die Möglichkeit, Fehlfunktionen frühzeitig zu erkennen, zu verhindern oder gezielt umzulenken, vorausgesetzt das Wissen auch um die kieferorthopädischen Aspekte wird Kinderärzt/-innen, Kinderzahnärzt/-innen und Allgemeinzahnärzt/-innen vermittelt. Hierzu möchten wir mit diesem Artikel einen Beitrag leisten.
Grundlagen eines physiologischen Wachstums
1. Physiologische Entwicklung im Alter von null bis sechs Jahren
a) Physiologische Entwicklung der Kiefer und Zähne
Da Pathologie, d.h. Fehlwachstum, allgegenwärtig ist, möchten wir kurz die physiologische Gebissentwicklung ins Gedächtnis zurückrufen. Ein physiologisches Milchgebiss sollte
- eine halbrunde Form der Zahnbögen,
- eine dezente sagittale und vertikale Frontzahnstufe und
- im Alter von vier bis fünf Jahren Lücken zwischen den Milchschneidezähnen aufweisen (die bleibenden Frontzähne sind ca. ein Drittel breiter als die Milchzähne).
b) physiologische Entwicklung der oralen Funktionen
Die Entwicklung der oralen Funktionen eines Kindes lassen sich mithilfe einer Grafik der Logopädin Mathilde Futhenbach gut darstellen (Abb. 3). Diese Hierarchie zeigt die Entwicklung der oralen Funktionen, die aufeinander aufbauen und so die Grundlage für weitere komplexe Funktionen bieten. Die Funktion der Nasenatmung mit einem kompetenten Lippenkontakt steht an oberster Stelle, darauf bauen die Funktionen der Nahrungsaufnahme – saugen, kauen und schlucken – auf. Diese primären oralen Funktionen sind die Grundlage für physiologische Phonation und Artikulation.
Die oralen Funktionen legen den Grundstein für das Mittelgesichtswachstum eines Kindes und schaffen die Basis für alle folgenden Entwicklungsprozesse. Werden Fehlfunktionen bzw. unphysiologische Muskelbalancen nicht rechtzeitig erkannt, können diese zu Fehlwachstum führen. Das Wissen um die Bedeutung dieser regelrechten oralen Funktionen (vor allem Nasenatmung, keine Habits – wie Schnuller mit tiefer Zungenruhelage etc. – und intensives Kauen) ist der erste Schritt für ein physiologisches Kieferwachstum.
Atmung
Die erste Funktion, mit der ein Kind auf die Welt kommt, ist die Atmung. Menschen sind zu 80 Prozent Nasenatmer und Neugeborene sowieso. Die Nasenatmung wird von Beginn an durch das Stillen gefördert. Gleichzeitig trainiert das Stillen die oralen Muskeln besonders effizient und unterstützt so die gesunde Entwicklung von Kiefer und Gesicht.
Verschiedene Faktoren wie häufige Infektionen der oberen Atemwege, Allergien etc. können die physiologische Nasenatmung beeinträchtigen und zur habituellen Mundatmung führen – eine unerwünschte Fehlfunktion, die auch als Habit – schlechte Angewohnheit – zu bezeichnen ist.
Um die Nasenatmung zu unterstützen, sollte ein Kind daher nach Möglichkeit gestillt werden. Ist das Stillen nicht möglich, sollte ein flacher Flaschensauger verwendet werden, der eine vergleichbare Saugkraft wie beim Stillen erfordert. Die Öffnungen des Saugers sollten hierbei nicht vergrößert werden. Nach dem Stillen oder der Flaschenfütterung sollte darauf geachtet werden, dass dem Kind die Lippen geschlossen werden, um einen kompetenten Lippenschluss zu fördern.
Die Schlafumgebung des Säuglings beeinflusst zudem die Etablierung der Nasenatmung. Zur Förderung einer physiologischen Nasenatmung sollte das Kind idealerweise, wie schon früher praktiziert, in einer kühlen Umgebung in einem eigenen Bett schlafen und nicht übermäßig warm bekleidet sein.9
Auch die physiologische Entwicklung der Nasennebenhöhlen wird maßgeblich von der Nasenatmung beeinflusst. Nur regelmäßig genutzte Strukturen bilden sich aus. Konkret bedeutet dies: Durch konsequente Nasenatmung und die damit verbundene Belüftung der Nasennebenhöhlen wird deren optimale Entwicklung gewährleistet. Da die Nasennebenhöhlen zudem die strukturelle Basis des Mittelgesichts und Oberkiefers bilden, kommt ihrer vollständigen Entwicklung besondere Bedeutung zu.
Geruchssinn
Neben den gesundheitlichen Vorteilen der Nasenatmung ist sie ebenso entscheidend für die Entwicklung des Geruchssinnes. Der Geruchssinn entwickelt sich nur dann vollständig, wenn Duftmoleküle über die Nase wahrgenommen werden. Da der Geruchssinn direkt mit dem limbischen System verbunden ist, beeinflusst er das Stressniveau, die Stimmung, die Atmung, die Herzfrequenz, den Schlaf sowie den Hormonhaushalt, was die Bedeutung seiner physiologischen Entwicklung unterstreicht. Darüber hinaus trägt er zur räumlichen Orientierung bei und hat einen entscheidenden Einfluss auf Geschmack und Appetit.
Bei Kindern mit überwiegender Mundatmung werden die Riechzellen unzureichend stimuliert, wodurch häufig eine reduzierte Geruchssensitivität und eingeschränkte Aromawahrnehmung entsteht. Eine physiologische Entwicklung des Geruchssinns erfordert daher kontinuierliche Nasenatmung, die Duftmoleküle über das olfaktorische Epithel zu den Riechzellen transportiert und so eine differenzierte Geruchswahrnehmung ermöglicht.
Saugen und Schlucken
Die Bedeutung des Saugens als orale Funktion spiegelt sich bereits in der Bezeichnung „Säugling“ wider. Das Saugen dient nicht nur der Nahrungsaufnahme, sondern unterstützt durch die Saug-Schluck-Atmungs-Koordination auch die Nasenatmung und liefert entscheidende Wachstumsimpulse für die Kieferentwicklung. Es wirkt dabei wie ein „Fitnessprogramm“ für die orofazialen Muskeln. Dies erklärt auch, warum viele Säuglinge nach dem Stillen einschlafen: Saugen ist ein erheblicher motorischer und muskulärer Aufwand.
Säuglinge kommen mit einer angeborenen Unterkieferrücklage zur Welt. Das kraftvolle Saugen unterstützt die physiologische Vorverlagerung des Unterkiefers. Diese natürliche Vorverlagerung fördert nicht nur eine spätere orthognathe Kieferentwicklung, sondern ist auch für die Entwicklung eines funktional großen Atemraums maßgeblich.
Viszerales/somatisches Schluckmuster
Direkt nach der Geburt entwickelt sich zunächst das physiologische viszerale Saug-Schluck-Muster. Beim Saugvorgang sind die weit geöffneten Lippen an der Brust angesaugt und alle perioralen Muskeln sind aktiv. Die Zunge ist über den Alveolarkamm nach vorne geschoben und durch das Senken des Unterkiefers und der Zunge kann der Unterdruck in der Mundhöhle erhöht werden. In dieser Phase bilden Zunge und Lippen eine funktionelle Einheit, die der Saugkraft und der Abdichtung dient. Mit dem Zahndurchbruch der Frontzähne erfolgt die funktionelle Trennung von Zunge und Unterlippe, wodurch der Übergang zum Kau-Schluck-Muster initiiert und unterstützt werden sollte.
Die physiologische Zungenruhelage am Gaumen ist von Beginn an der entscheidende Faktor für die transversale und sagittale Entwicklung des Oberkiefers. Sie wirkt als kontinuierlicher, physiologischer Wachstumsimpuls und gilt daher als Wachstumsmotor des Oberkiefers.
Eine mühelose Zungenruhelage kann jedoch nur dann fortbestehen, wenn die Lippen geschlossen sind. Bei geöffnetem Mund geht der Unterdruck verloren, die Mundhöhle trocknet aus, und die Zunge kann ihre Position am Gaumen nicht mühelos einnehmen. Aus diesem Grund ist die Nasenatmung mit kompetentem Lippenschluss von zentraler Bedeutung für eine gesunde Entwicklung des gesamten orofazialen Systems.
Die Entwicklung des somatischen Schluckmusters (auch Kau-Schluck-Musters genannt) erfolgt etwa zwischen dem achten und 16. Lebensmonat. Die Lippen werden zunehmend nicht mehr zum Schlucken genutzt. Unter dem Einfluss von Wachstumsentwicklung und Reifungsvorgängen sowie kauanregender Stimuli beginnt die Phase der sogenannten Mischschluckphase. Die Kinder können zwischen dem viszeralen Saug-Schluck-Muster und dem Kau-Schluck-Muster wechseln. Kennzeichen des Kauschluckens sind der Lippenkontakt, der Zahnschluss und der Druck der Zunge, der hinter den oberen Zähnen nach oben hinten gerichtet ist. Für die zunehmende Etablierung des Kau-Schluck-Musters (somatisches Schluckmuster) hilft das Trinken aus einem offenen Becher. Die Einführung festerer Nahrung spielt ebenso eine entscheidende Rolle. Durch aktives Kauen wird die erforderliche muskuläre und neuromotorische Entwicklung gefördert, die das somatische Schluckmuster stabilisiert. Daher ist die gezielte Förderung des Kauens grundlegend für die physiologische Entwicklung des gesamten orofazialen Systems – Kinder müssen kauen, um sich gesund zu entwickeln.
Kauen
Das Kauen ist eine wichtige orale Funktion, die wichtige Wachstumsimpulse für die Entwicklung der Kiefer und des Gesichts bietet. Zudem unterstützt es den Zahndurchbruch und stabilisiert das physiologische Kau-Schluck-Muster.
Richtiges Kauen funktioniert folgendermaßen:
- Mit geschlossenen Lippen: kein Schmatzen oder hörbares Luftziehen.
- Mit Mahlbewegungen: kreisende, seitliche Bewegungen des Unterkiefers statt „Hackbewegungen“.
- Beidseitiges Kauen: Die Kaulast wechselt automatisch, sodass beide Kieferseiten gleichmäßig benutzt werden.
- Kauen von fester bzw. harter Nahrung: Nur so entsteht ausreichend Druck und muskuläre Aktivität für Wachstum und Entwicklung.
In der Realität beobachten wir häufig, dass nicht mehr gemeinsam am Tisch gegessen wird und Essmanieren wie gerade sitzen, nicht schmatzen etc. nicht mehr vermittelt werden. Weiche Nahrung wird bevorzugt, oft werden sogar die Brotrinden abgeschnitten. Dieses Phänomen wird auch als „Soft-Esser-Epidemie“ beschrieben. Studien zeigen auf, dass diese Mangelbenutzung die Kieferknochen unzureichend wachsen lassen, was zu schmalen Kiefern, Platzmangel für die Zähne, Kreuzbissen oder Unterkieferrücklagen führen kann.2
Ein Blick in die Anthropologie zeigt, dass unsere Vorfahren deutlich weniger Zahn- und Kieferfehlstellungen aufwiesen. Ein wesentlicher Grund hierfür war die feste, faserreiche Kost, die intensives Kauen erforderte und so die physiologische Kieferentwicklung unterstützte.
Eine nennenswerte Möglichkeit, die orale Funktion des Kauens von Beginn an zu fördern und Ideen zu kauintensiver Ernährung zu erhalten, können aus dem Konzept „Baby-Led Weaning“ bzw. die breifreie Ernährung für Babys abgeleitet werden.10 Die dahinterstehende Idee ist, dass Kinder, wenn sie selbstständig sitzen können, aktiv an der Mahlzeit teilnehmen und selber essen. Dies wird durch den Einsatz von Fingerfood in Form zunächst weicher Lebensmittel ermöglicht. Hierbei werden Lebensmittelstückchen von weich (gedünstete Stückchen Kartoffel, Brokkoli, Möhre …) nach hart (rohe Möhre) zum Kauen angeboten. Apfelstücke eignen sich zum Erlernen und Heranführen an das Abbeißen mit den Frontzähnen.
Diese Vorgehensweise bietet mehrere Vorteile: Die Hand-Mund-Koordination wird gefördert, da das Kind selbstständig greift, die Nahrung zum Mund führt und isst. Gleichzeitig entwickelt das Kind eine zunehmende Selbstständigkeit beim Essen. Darüber hinaus ermöglicht diese Methode, dass das Kind nicht isoliert oder hastig vor der eigentlichen Mahlzeit gefüttert wird, sondern integraler Bestandteil des Familienessens ist. Die Teilnahme an der Mahlzeit fördert nicht nur das Zugehörigkeitsgefühl, sondern unterstützt auch eine positive Esskultur von Anfang an und ermöglicht einen wichtigen Aspekt der Vorbildfunktion. Kinder orientieren sich an den Essgewohnheiten der Erwachsenen und älteren Geschwister. Dies unterstützt das soziale Lernen, die Kommunikation, die Sprachentwicklung und weckt das Interesse am gemeinsamen Essen. Da das Kind seinem Alter entsprechend zunehmen sollte, sollte die gewählte Ernährungsform bei Bedarf durch weitere Nahrungsangebote wie Brei ergänzt werden.
Orales Explorieren
Orales Explorieren bezeichnet das natürliche Bedürfnis von Säuglingen und Kleinkindern, ihre Umgebung über den Mund zu erforschen. Dies ist ein zentraler Bestandteil der sensomotorischen Entwicklung, da Kinder dabei Wahrnehmung, Bewegungskoordination und die gezielte Steuerung der Zunge trainieren. Durch das Erkunden von Form, Textur und Geschmack von Gegenständen werden Kiefer- und Gesichtsmuskulatur gestärkt, Kaubewegungen geübt und wichtige Wachstumsimpulse für Ober- und Unterkiefer gesetzt. Gleichzeitig unterstützt der Kontakt mit Gegenständen die Entwicklung des oralen Mikrobioms, das für das Immunsystem und die allgemeine Gesundheit von Bedeutung ist.
Um das orale Explorieren zu fördern, sollte der Mund frei von Schnullern oder anderen Lutschobjekten bleiben, da diese Parafunktionen die natürliche Erkundung hemmen und die sensomotorische Entwicklung einschränken. Orales Explorieren ist somit nicht mit dem Daumen- oder Fingerlutschen gleichzusetzen. Diese Parafunktionen führen zu keinem weiteren Erkenntnisgewinn. Im Rahmen des oralen Explorierens ist das Kind wach und nach außen orientiert. Beim Lutschen hingegen ist das Kind beruhigt und nach innen orientiert.
Insgesamt trägt das orale Explorieren wesentlich zur physischen, funktionellen und sensorischen Entwicklung von Mund, Kiefer und Gebiss bei und fördert das Lernen durch aktive Auseinandersetzung mit der Umwelt.
2. Faktoren, die eine Fehlentwicklung begünstigen
a) Verkürztes Zungenband
Neben den oralen Funktionen sollte auch auf ein ausreichend langes Zungenband geachtet werden. Ein verkürztes Zungenband kann die oralen Funktionen eines Kindes beeinträchtigen und sich so negativ auf die physiologische Entwicklung des Kindes auswirken. Erste Hinweise für ein verkürztes Zungenband können bereits in der Anamnese festgestellt werden. Hierzu zählen beispielsweise Stillprobleme, Schnarchen, offene Mundhaltung, häufige Infekte der oberen Atemwege oder eingeschränkte Nahrungsaufnahme. Ein verkürztes Zungenband kann aus kieferorthopädischer Sicht zu verschiedenen Fehlstellungen führen: zum Beispiel einem offenen Biss, bialveolären Protrusionen, oberen Schmalkiefern mit lateralen Kreuzbissen, Engständen und/oder Unterkieferrücklagen sowie einem frontalen Kreuzbiss mit progener Tendenz.
Zur Diagnostik stehen standardisierte Untersuchungsverfahren wie das TABBY (Tongue-tie and Breastfed Babies) Assessment, der Test der reduzierten Mundöffnung (TRMR = Tongue Range of Motion Ratio) sowie die SKD-Untersuchung (Schneidekantendifferenz) zur Verfügung, die eine Beurteilung der Zungenbeweglichkeit und ihrer funktionellen Einschränkungen ermöglichen. Weitere Informationen hierzu gibt es unter anderem im Rahmen der mykie® Zertifizierung, aber auch in verschiedenen Webinaren (z.B. on demand: https://drdozzle.com/kurs/das-zungenband/).
b) Vergrößerte Tonsillen, Adenoide, nasale Polypen und Allergien
Vergrößerte Tonsillen, Adenoide, nasale Polypen und Allergien sind bei Kindern weitverbreitet und fördern eine habituelle Mundatmung. Diese kann das Kiefer- und Gesichtswachstum negativ beeinflussen und chronische Entzündungen verstärken, die wiederum zu weiteren Vergrößerungen von Tonsillen und Polypen führen – ein funktioneller Teufelskreis. Aufgrund dieser komplexen Zusammenhänge sollten betroffene Kinder frühzeitig an HNO-Ärzt/-innen und Allergolog/-innen überwiesen werden, um Atemwegsobstruktionen zu behandeln und die funktionelle Entwicklung von Kiefer und Gesicht zu unterstützen.
c) Frühzeitiger Milchzahnverlust durch kariöse Läsionen
Der frühzeitige Verlust von Milchzähnen stellt aus kieferorthopädischer Sicht einen großen Risikofaktor für Fehlstellungen dar. Dies liegt darin begründet, dass die Milchzähne als natürliche Platzhalter für die nachfolgenden bleibenden Zähne dienen und entscheidend an der Durchbruchslenkung beteiligt sind. Besonders im Unterkiefer spielt der sogenannte Leeway-Space eine wichtige Rolle. Dieser ergibt sich aus der Größendifferenz zwischen den Milchzähnen und den bleibenden Zähnen und ist insbesondere bei Patient/-innen mit frontalem Engstand bedeutsam, da der Engstand in diesen Fällen auf natürliche Weise nach distal aufgelöst werden kann.
Kommt es zu einem unbemerkten frühzeitigen Milchzahnverlust, vor allem der Milchfünfer, und werden keine weiteren Maßnahmen ergriffen, kann es zur Mesialwanderung bzw. Kippung der Sechs-Jahres-Molaren kommen. Dies führt zu einem posterioren Engstand und verursacht aufwendige kieferorthopädische Maßnahmen bzw. kann sogar Extraktionen von permanenten Zähnen nach sich ziehen. Der frühzeitige Verlust von Milchzähnen, insbesondere der Milchzahnmolaren, ist meist auf großflächige kariöse Läsionen zurückzuführen. Diese werden von Eltern häufig als unproblematisch angesehen, da Milchzähne ohnehin irgendwann ausfallen und es ihnen vor allem darauf ankommt, dass kein bleibender Zahn betroffen ist. Aus diesem Grund kommt der Kariesprophylaxe gerade im Kindesalter eine besondere Bedeutung zu.
Der Besonderheit der unterminierenden Resorption, meist der Milchfünfer durch die bleibenden 6er (Abb. 5) oder der Milchzweier durch die bleibenden 1er (Abb. 6 – mit häufiger Folge, dass die bleibenden 2er dann die Milchdreier resorbieren), sollte auch Beachtung geschenkt werden. Beides steht für ein Mangelwachstum der Kiefer und sollte frühzeitig therapiert werden, um die spätere Extraktion von bleibenden Zähnen zu verhindern.
d) Unzureichendes Trainieren des Haltungshintergrundes
Neuere neurowissenschaftliche Modelle erweitern die Sichtweise der funktionellen Adaptation der Zunge um die systemische Einbettung oraler Motorik in die globale Haltungskontrolle. Korrelationen zwischen habituell offener Mundhaltung, auffälliger Artikulationsentwicklung und Schluckreifung sind daher neuroanatomisch plausibel. Screeningverfahren wie der PäPKi-Screeningbogen zeigen bei Kindern mit orofazialen myofunktionellen Störungen gehäuft Auffälligkeiten in Koordination und Rumpfstabilität. Dies stützt die Hypothese einer systemischen sensomotorischen Reifungsverzögerung.11
e) Langer und intensiver Schnullergebrauch
Heutzutage entsteht häufig der Eindruck, dass ein Schnuller zum Kinderleben dazugehört – möglicherweise auch aus Sorge vor dem Daumenlutschen. Dies ist jedoch ein Irrglaube. Der Gebrauch des Schnullers kann die physiologische orofaziale Entwicklung beeinträchtigen, da die Zunge dauerhaft nach unten gedrückt wird. Der Schnuller sollte daher nur dann eingesetzt werden, wenn es unbedingt notwendig ist. Dabei ist es hilfreich, seine Verwendung ähnlich wie die eines Medikamentes kritisch zu betrachten. Indikation, Häufigkeit, Dauer und Nebenwirkungen hat Mathilde Furtenbach als Umgang mit Beruhigungssaugern wie folgt beschrieben:
Indikation: Vor der Gabe sollte geprüft werden, ob der Schnuller tatsächlich erforderlich ist. Häufig kann das Bedürfnis des Kindes auch durch Nähe zu den Eltern, ein Tragetuch oder eine Babywippe gedeckt werden. Der Schnuller sollte nur in der kleinsten Größe verwendet werden.
Dosierung: Die Gebrauchsdauer sollte klar begrenzt sein. Der Schnuller sollte idealerweise nur zum Einschlafen eingesetzt und danach entfernt werden, um wieder physiologische Ruheweichteilbeziehungen mit physiologischer Zungenruhelage zu ermöglichen. Aktivitäten wie Sprechen oder Vorlesen sollten stets ohne Schnuller erfolgen.
Dauer: Die Entwöhnung sollte frühzeitig erfolgen. Das in vielen ärztlichen Köpfen verankerte Wissen, dass die Verwendung bis zweieinhalb Jahren unproblematisch ist, ist falsch und greift zu kurz. Dieses Wissen fokussiert lediglich auf die Zahnstellung und einen eventuell entstandenen offenen Biss, während die Auswirkungen auf sich fehlentwickelnde Funktionen und das Kieferwachstum weitgehend unberücksichtigt bleiben. Daher sollte die Entwöhnung spätestens mit Beginn des Sprechens erfolgen (im Alter von sechs bis zwölf Monaten).
Nebenwirkungen: Der Schnuller beeinflusst die physiologische Lage der Zunge und kann damit das Kieferwachstum und die Zahnstellung negativ beeinflussen. Durch die tiefe Zungenposition fehlt die Wachstumsstimulation des Oberkiefers. Häufig entsteht ein frontal offener Biss, der sich auch nach Abgewöhnung aufgrund der sekundären Einlagerung der Zunge nicht komplett schließt. Auch Störungen der Sprachentwicklung sind häufig.
Art des Schnullers: Um die Auswirkung auf die Ruheweichteilbeziehung und die Kieferentwicklung möglichst gering zu halten, sollte stets die leichteste und kleinste geeignete Größe gewählt werden. Zudem ist ein möglichst flacher Schaft zu bevorzugen, und das Lutschteil sollte klein und flach sein, keine Kirschform aufweisen. Es sollte kein Wechsel auf die nächste Schnullergröße erfolgen. Der Schnuller soll die Brustwarze „ersetzen“ und diese wächst auch nicht mit.
f) Weitere Habits neben dem Schnuller
Impulskontrollstörungen treten bei etwa 90 Prozent der Bevölkerung in leichter Form auf, während rund zehn Prozent stärker ausgeprägte Symptome zeigen, die zu Schädigungen von Haut, Haaren oder Nägeln führen können. Betroffene leiden häufig unter erheblichem psychischem Stress und vermindertem Selbstbewusstsein.
Besonders relevant für die Entwicklung des Kiefer- und Gesichtsbereichs sowie der Therapie des orofazialen Systems (OMS) sind Regulationsstörungen, die den Mund-, Lippen- oder Zungenbereich betreffen, da sie den Therapieverlauf und den Behandlungserfolg maßgeblich beeinflussen können. Zu den typischen Verhaltensweisen gehören:
- Daumenlutschen
- Nuckeln an Bettdecke/Kuscheltier und Co.
- Fingernägelkauen
- Beißen von Lippen, Wangen oder Zunge
- Wachbruxismus
- Trichophagie (Haare kauen)
- Skin Picking (Pulen oder Knibbeln an der Haut)
- Gelenkknacken
Solche orofazialen Parafunktionen können die Entwicklung von Kiefer, Zähnen und Muskulatur beeinträchtigen und erfordern daher eine frühzeitige Diagnostik sowie gezielte therapeutische Interventionen wie die Regulation von Stressoren, die Verbesserung der posturalen Stabilität, sensorische Alternativen (z.B. gezielte orale Stimulation zum Verändern des Bedürfnisses). Sinnvoll ist eine interdisziplinäre Betrachtungsweise mit Training der Neuromotorik und die Emotionsregulation (https://www.tricks-gegen-ticks.de/).
3. Unterstützende Handlungs- und Therapiemöglichkeiten
a) Stillen unterstützt durch Still- und Laktationsberat/-innen IBCLC
Stillen ist eine natürliche Möglichkeit, die Nasenatmung von Geburt an zu fördern. Die Neugeborenen sind gut mit Reflexen ausgestattet, um Stillen zu können. Dabei ist eine Koordinierung von Saugen, Schlucken und Atmen notwendig. Um Trinken zu können, müssen sie über die Nase atmen – egal ob sie gestillt oder mit der Flasche ernährt werden. Beim Stillen wird die orofaziale Muskulatur gefordert und trainiert – eine starke Muskelübung. Dieser natürliche Prozess unterstützt die Etablierung einer physiologischen Nasenatmung und sollte insbesondere in den ersten Lebensmonaten bewusst gefördert und unterstützt werden. Das kraftvolle Saugen an der Brust spielt zudem eine wichtige Rolle für eine physiologische Kiefer- und Gesichtsentwicklung und unterstützt aktiv die physiologische Entwicklung orofazialer Funktionen.12 Beim Stillen werden bis zu 40 Muskeln im Mund- und Gesichtsbereich gleichzeitig aktiviert und koordiniert eingesetzt, was die Muskulatur stärkt und ein harmonisches Wachstum von Ober- und Unterkiefer fördert. Der natürliche Saugvorgang wirkt dabei wie ein funktionelles Training und kann das Risiko für Zahnfehlstellungen und funktionelle Störungen reduzieren. Zudem begünstigt Stillen die Entwicklung physiologischer Atem- und Schluckmuster.Bei Stillproblemen sollte unbedingt der Rat von Stillberater/-innen in Anspruch genommen werden. In diesem Zusammenhang ist auch sehr interessant, dass gerade die „S3-Leitlinie Stilldauer und Interventionen zur Stillförderung“ neu formuliert und die Empfehlung, voll zu stillen, von vier auf sechs Monate angehoben wurde, entsprechend den Vorgaben der WHO.
b) Nasenhygiene/Nasefreiübung
Nasenhygiene und das Erlernen des Naseputzens ist keine Selbstverständlichkeit mehr und sollte aktiv angeregt werden. Bei verstopfter Nase können gezielte Übungen aus der Buteyko-Atemtherapie die Nasenatmung fördern, den Schleimabfluss unterstützen und die Mundatmung reduzieren. Die Basisübung ist die sogenannte Nick-Übung: Dabei wird zunächst ausgeatmet, die Nase sanft verschlossen und der Kopf leicht genickt, bis ein „Luftwunsch“ spürbar wird. Anschließend erfolgt ein sanftes Einatmen durch die Nase, erneutes Verschließen der Nasenlöcher und wiederholtes Nicken. Diese Übung sollte ohne Anstrengung durchgeführt und mindestens zehnmal täglich wiederholt werden. Eine kurze Anleitung zu dieser Übung befindet sich kostenlos in Form eines Videos auf www.mykie-trainings.de.
c) Myofunktionelle Therapie durchgeführt von Logopäd/-innen
Eine myofunktionelle Therapie (MFT) stellt eine wichtige unterstützende Maßnahme dar, um die physiologische Entwicklung von Kiefer, Gesicht und orofazialer Muskulatur zu fördern. Ausgehend von der offenen Mundhaltung als Leitsymptom der OMS und unter Beachtung der Bedeutung der Ruheweichteilbeziehungen hat sie die Wiederherstellung physiologischer oraler Funktionen zum Ziel. Durch gezielte, spielerische Übungen und Anleitung der Eltern können Nasenatmung, kompetenter Lippenschluss sowie physiologische Zungenruhelage schon im frühen Kindesalter trainiert werden. Orofaziale myofunktionelle Störungen stellen ein komplexes Störungsbild innerhalb der Logopädie dar. Daher ist eine spezielle Aus- und Weiterbildung von Logopäd/-innen im Bereich der myofunktionellen Therapie Voraussetzung für eine patienten-, ziel- und funktionsorientierte Behandlung. Die langen Wartezeiten stellen leider zusätzlich sehr häufig ein Problem dar.
d) Osteopathie, Physiotherapie, PäPKi-Therapie
Auch diese Berufsgruppen können, wenn sie Erfahrung mit dieser Altersgruppe haben, bei bestimmten Indikationen mit gezielten Übungen und kreativen Ansätzen die physiologische Entwicklung sehr unterstützen.
4. Hilfsmittel zur Unterstützung einer physiologischen Entwicklung
a) Kariesprophylaxe und Platzhalter
Kinder mit kariösen Läsionen im Milchgebiss weisen dreimal häufiger kariöse Läsionen im bleibenden Gebiss auf.13 Dieser Zusammenhang verdeutlicht die Notwendigkeit einer frühzeitigen Kariesprophylaxe, insbesondere im Hinblick auf den frühzeitigen Milchzahnverlust und das damit verbundene Risiko für weitere Zahnfehlstellungen.
Der zuckerfreie Vormittag stellt einen der fünf Sterne des Konzepts „5 Sterne für gesunde Zähne“ dar und ist ein hilfreiches Mittel zur Kariesprophylaxe. Das Prophylaxekonzept ermöglicht eine einfache, zuckerreduzierte Kariesprävention. Hierzu stehen online kostenlose Videos auf dem Zahnputz-Zauber-Kanal zur Verfügung.14 Ein weiteres hilfreiches Video vermittelt die KAIplus-Putztechnik, eine leicht erlernbare Zahnputztechnik für Kinder.
Kommt es aufgrund kariöser Läsionen zum frühzeitigen Verlust der Milchzähne, sollte ein festsitzender oder herausnehmbarer Platzhalter eingesetzt werden, um eben den Platz für den permanenten Nachfolger zu erhalten.
b) Zauberplättchen
Das Zauberplättchen ist ein therapeutisches Hilfsmittel, das im Rahmen der mykie®-Therapie entwickelt wurde – es zaubert die Lippen zusammen. Es handelt sich hierbei um ein kleines, aus für den Mund zugelassenem Material gefertigtes, ovales Plättchen, das an einer Schnur befestigt und wie eine Kette getragen werden kann. Ziel ist es, das Plättchen möglichst viel zwischen den Lippen zu halten. Die Anwendung des Zauberplättchens dient der spielerischen Förderung des Lippenschlusses und unterstützt somit die Etablierung einer physiologischen Nasenatmung.
c) Mouth-Taping oder Lippenhilfsbänder
Das nächtliche Mouth-Taping stellt eine einfache und effektive Methode dar, um die nächtliche Nasenatmung bei Kindern zu fördern und langfristig zu etablieren. Richtig angewendet kann es zu einem verlässlichen Begleiter während des Schlafs werden. Während Mouth-Taping im Leistungssport bereits seit Längerem zur Optimierung der Atemfunktion und Steigerung der Leistungsfähigkeit eingesetzt wird, bietet es auch im gesundheitlichen und kieferorthopädischen Kontext einen erheblichen Nutzen.
Insbesondere bei Kindern unter sechs Jahren sollte die Möglichkeit einer physiologischen Nasenatmung durch eine/-n HNO-Ärzt/-in vorher abgeklärt werden. Meistens ist eine Nasenatmung grundsätzlich möglich, es besteht jedoch eine habituelle Mundatmung aufgrund vieler Infektionen, teilweise verlegten Atemwegen durch Polypen oder Allergien. Für einen erfolgreichen Einsatz des Mouth-Tapings ist die Wahl eines geeigneten Tapes, die korrekte Applikation und eine schrittweise, sanfte Eingewöhnung entscheidend. Besonders bei jüngeren Kindern sollte das Tape zunächst tagsüber spielerisch gemeinsam mit den Eltern eingesetzt werden. Hierbei eignet sich das Myotape besonders gut, da seine mittige Aussparung die Mundöffnung gegen einen geringen Widerstand ermöglicht und so eine kontrollierte Gewöhnung an das Tapen und die Nasenatmung unterstützt.
Anschließend sollte das Tapen unter körperlich aktiven Bedingungen erprobt werden, um die Nasenatmung auch unter Belastung zu testen. Anschließend kann es in die nächtliche Routine integriert werden. Regelmäßig jede Nacht eingesetzt kann es helfen, das Habit Mundatmung zu korrigieren und stellt damit eine unkomplizierte, kostengünstige und wirkungsvolle Ergänzung zu anderen kieferorthopädischen Maßnahmen dar.
d) Mundvorhofplatte
Eine weitere Möglichkeit, die Nasenatmung in der Nacht zu unterstützen, stellt die Mundvorhofplatte (MVP) dar. Sie ist ein myofunktionelles Hilfsmittel aus Silikon oder Kunststoff, das den Mundvorhof anatomisch abdeckt und gezielt Mundatmung sowie eine Unterlippeneinlagerung verhindert. Sie wird vor allem in der Kieferorthopädie eingesetzt, um muskuläre Dysfunktionen zu korrigieren, orale Habits zu reduzieren und die physiologische Nasenatmung mit stabilem Lippenschluss zu fördern. In der Praxis werden vor allem konfektionierte, elastische MVP verwendet, teilweise mit spielerischen Elementen („Mäuschen“) zur besseren Akzeptanz bei Kleinkindern.
Die MVP sollte zunächst tagsüber, zum Beispiel beim Vorlesen oder Fernsehen, getragen werden, um eine spielerische Eingewöhnung zu ermöglichen. Anschließend sollte die Tragezeit schrittweise verlängert und daraufhin auf die Nacht ausgeweitet werden. Ziel der Therapie ist die Reduktion oraler Habits, die Stärkung der Nasenatmung und des Lippenschlusses sowie die Anregung der orofazialen Muskulatur.15
e) Froggy Mouth
Der Froggy Mouth wurde von Patrick Fellus, Kieferorthopäde aus Frankreich, erfunden. Es ist ein passives Hilfsmittel zur Erlernung und Automatisierung des Kau-Schluck-Musters und damit indirekt der Zungenruhelage am Gaumen. Der Froggy kann ab dem dritten Lebensjahr angewendet werden. Durch die Öffnung der Lippen wird der N. facialis in dessen Aktivität gehemmt, und der N. trigeminus muss aktiv werden. Beim viszeralen Schluckmuster werden die Lippen, vor allem die Lippenringmuskulatur, als Gegendruck für den frontalen Zungenstoß gebraucht. Dieses sieht man auch von außen in der Anspannung. Hier setzt der Froggy Mouth an, in dem er diese Lippenanspannung verhindert, ein frontaler Zungenstoß ist dadurch nicht mehr möglich. Durch die Anweisung, die Zähne geschlossen zu halten, bleibt die Zunge hinter den Zähnen, und eine physiologische Zungenposition beim Schlucken wird angebahnt. Der Hersteller empfiehlt eine tägliche Tragedauer von etwa 15 Minuten für mindestens sechs Wochen – nach erfolgreicher Anwendung kann diese langsam ausgeschlichen werden. Der Automatisierungsprozess vor allem bei älteren Kindern dauert unserer Erfahrung nach jedoch länger und sollte möglichst mit einer myofunktionellen Therapie und einer Zungenabschirmapparatur wie einem Trainer, einer Zungengarage oder einem Bionator nachts begleitet werden.
Auf neurophysiologischer Ebene basiert der Ansatz auf dem Hebb’schen Lernprinzip („What fires together, wires together“), wodurch wiederholte Bewegungsabläufe stabilisiert und unbewusst abrufbar werden. Gleichzeitig unterstützt die Neuroplastizität die Rekonditionierung: Weniger genutzte Synapsen schwächen sich (Langzeitdepression), während neue Bewegungsmuster gestärkt werden. Die sensorische Rückmeldung durch die Unterdrückung des Saug-Schluck-Musters fördert die Ausbildung der korrekten Schluckbewegung.16
f) Myo Munchee
Myo Munchee ist ein myofunktioneller Kautrainer aus medizinischem Silikon, der in der orofazialen Therapie ab dem sechsten Lebensmonat eingesetzt werden kann. Durch gezieltes Kauen werden Lippen-, Wangen-, Kiefer- und Gesichtsmuskulatur aktiviert, orale Reflexe integriert und das somatische Schluckmuster gefördert. Die Anwendung unterstützt zudem die Nasenatmung und die physiologische Ruheposition der Zunge am Gaumen. Typischerweise wird das Gerät mehrmals täglich für wenige Minuten eingesetzt, wobei auf eine gleichmäßige Nutzung beider Kieferhälften geachtet wird. Der Myo Munchee ist sinnvoll als begleitendes Instrument zur myofunktionellen Therapie und kann helfen, fehlerhafte Bewegungsmuster zu korrigieren und die orofaziale Entwicklung zu unterstützen.
5. Sensibilisierung und Aufklärung
Ein zentraler Bestandteil der Präventionsarbeit ist die Sensibilisierung und Aufklärung der Eltern hinsichtlich eines physiologischen Wachstums. Erste Anzeichen von Fehlentwicklungen sollten von Ärzt/-innen, Zahnärzt/-innen, Therapeut/-innen, Erzieher/-innen etc. frühzeitig erkannt werden. Bei entsprechenden Auffälligkeiten sollte frühzeitig Hilfestellung gegeben werden oder eine Überweisung an geeignete Expert/-innen veranlasst werden.
Entsprechend den Inhalten des Kinderuntersuchungshefts, ergänzt durch kieferorthopädische Grundlagen, wurde die mykie®-Kleinkindersprechstunde entwickelt. Der Fokus liegt dabei sowohl auf der frühzeitigen Erkennung von Fehlwachstum als auch auf der präventiven Aufklärungsarbeit gegenüber den Eltern.
Zur effektiven Gestaltung und umfassenden Aufklärung werden in diesem Zusammenhang auch digitale Medien genutzt, um Informationen leicht zugänglich und zielgerichtet bereitzustellen. Im Rahmen der Sensibilisierung werden Aufklärungsvideos, Informationsblätter zu Fehlentwicklungen sowie Hinweise zur Selbstprävention kostenlos digital über www.mykie.de bereitgestellt. So erhalten Eltern und Therapeut/-innen fundierte Informationen zu den häufigsten Themen rund um Fehlwachstum und Prävention auf unkomplizierte Weise.
a) Weiterführende Literatur für Eltern und Kinder
Der Bestseller Breath/Atem von James Nestor untersucht die entscheidende Rolle der Nasenatmung für Gesundheit und Wohlbefinden. Anhand eigener Experimente und wissenschaftlicher Erkenntnisse zeigt Nestor, dass bewusste Nasenatmung zahlreiche Vorteile für Herz-Kreislauf-System, Schlaf und körperliche Entwicklung bietet, während chronische Mundatmung zahlreiche gesundheitliche Probleme begünstigt.17
Das Buch Jaws von Sandra Kahn kann als anschauliches Beispiel für epigenetische Grundprinzipien herangezogen werden. Anhand der Entwicklung von Kiefer- und Gesichtsstrukturen wird verdeutlicht, dass genetische Anlagen allein nicht die phänotypische Ausprägung bestimmen, sondern dass Umweltfaktoren wie Ernährung, Atmungsmuster und funktionelle Beanspruchung während der Entwicklung regulierend auf biologische Prozesse einwirken. Kahn beschreibt beispielsweise, dass die Industrialisierung zu einer Umstellung von harter, unverarbeiteter Nahrung auf weiche, stark verarbeitete Lebensmittel geführt hat.2 Kinder, die solche weichen Nahrungsmittel verzehren, müssen weniger kauen, was die Entwicklung des Kiefers einschränken kann und zu engeren Kiefern und Zahnfehlstellungen führt. In diesem Sinne illustriert Jaws den epigenetischen Gedanken, dass Umweltbedingungen die Genaktivität und Gewebeentwicklung modulieren können.
Das Buch Die Bedeutung der oralen Funktionen in den ersten Lebensjahren von Mathilde Furtenbach bietet einen strukturierten Überblick über die zentrale Entwicklungsphase der orofazialen Funktionen und beleuchtet fundiert die weitreichenden Zusammenhänge für Kieferentwicklung und langfristige Gesundheit.17 Es richtet sich insbesondere an Fachkräfte aus Kieferorthopädie, Logopädie und myofunktioneller Therapie und vermittelt praxisrelevantes Wissen zur frühkindlichen orofazialen Entwicklung.
Das Kinderbuch Die sehr verstopfte Nase von Kelley Richardson erklärt auf spielerische und kindgerechte Weise die Bedeutung der Nasenatmung sowie die Ausbildung des Geruchssinns.18 Das Buch sensibilisiert Kinder und Eltern für die Relevanz einer funktionierenden Nasenatmung und kann präventiv zur Motivation und Aufklärung beitragen.
Ebenfalls empfehlenswert ist Ida und das Wunder der Atmung von Wiebke Schomaker, das Kindern anschaulich die physiologischen Zusammenhänge von Atmung, Sauerstoffversorgung und Nasenatmung vermittelt.19 Das Buch unterstützt spielerisch das Verständnis für die Bedeutung einer gesunden Atemfunktion und kann so präventiv zur Förderung von Nasenatmung, Lippenschluss und ganzheitlicher Atemgesundheit beitragen.
Unser Tipp: Legen Sie diese Werke im Wartezimmer aus. Das kann einen wertvollen Beitrag zur patientenorientierten Aufklärung und Prävention leisten.
b) Informationsflyer
Im Rahmen der mykie®-Frühbehandlung kommen die mykie®-Infokarten als präventives Aufklärungsinstrument zum Einsatz. Sie greifen ausgewählte, wachstumsrelevante Themen auf, die für die frühzeitige Vermeidung von Fehlentwicklungen im orofazialen Bereich von zentraler Bedeutung sind. Ziel ist es, Eltern und Patient/-innen frühzeitig für funktionelle Zusammenhänge zu sensibilisieren und damit physiologisches Wachstum nachhaltig zu unterstützen.
Die Infokarten stehen kostenfrei auf der Website mykie.de zur Verfügung und können von Praxen direkt ausgedruckt und individuell eingesetzt werden. Für jedes relevante Thema lässt sich das entsprechende Feld markieren, sodass die Karten gezielt an Patient/-innen weitergegeben werden können. Über den integrierten QR-Code erhalten Familien zusätzliche Informationen, die sowohl visuell als auch auditiv abrufbar sind. So werden wachstumsrelevante Themen anschaulich vermittelt, die Aufklärung erleichtert und Eltern sowie Kinder aktiv in die Prävention und Frühbehandlung einbezogen.
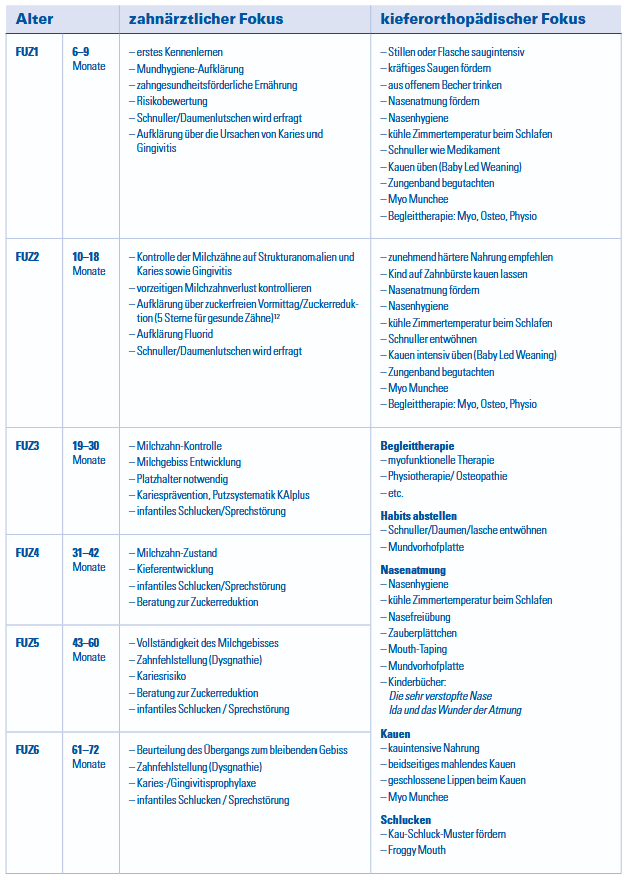
c) Präventionstabelle
Die nachstehende Tabelle soll die Vorsorge für Zahnärzt/-innen sowie Kieferorthopäd/-innen erleichtern und eine möglichst effektive, frühzeitige Prävention ermöglichen. Durch die strukturierte Darstellung der altersabhängigen Untersuchungsschwerpunkte wird ein gemeinsames, abgestimmtes Vorgehen unterstützt.
Die Inhalte des zahnärztlichen Fokus entstammen sowohl dem neu überarbeiteten Kinderuntersuchungsheft des Gemeinsamen Bundesausschusses (G-BA) als auch dem zahnärztlichen Untersuchungsheft (Baden-Württemberg). Sie bilden damit die Grundlage der bestehenden zahnärztlichen Früherkennungsuntersuchungen ab. Der kieferorthopädisch-präventive Fokus wurde von uns ergänzend zusammengestellt und versteht sich als praxisorientierte Hilfestellung, ohne den Anspruch auf Vollständigkeit zu erheben. Er erweitert die zahnärztliche Vorsorge um funktionelle und entwicklungsbezogene Aspekte und soll dazu beitragen, Fehlentwicklungen frühzeitig zu erkennen, zu vermeiden und positiv zu beeinflussen.
Durch die Verzahnung zahnärztlicher und kieferorthopädischer Perspektiven wird eine ganzheitliche Präventionsstrategie gefördert und die interdisziplinäre Zusammenarbeit im Rahmen der kindlichen Vorsorge nachhaltig unterstützt.
Fazit
Autoren: Dr. Andrea Freudenberg und Katrina Heuberger. *
* Mit wertvollen Anregungen und Ergänzungen von: Sibylle WyssOeri (Diplomierte Logopädin, MAS Cranio Facial Kinetic Science, mykie® zertifiziert), Dr. Andrea Thumeyer (Kinderzahnärztin), Dr. Steffi Wodianka (Fachzahnärztin für Kieferorthopädie, mykie® zertifiziert), Prof. Dr. Wibke BeinWierzbinski (Professur für Gesundheits und Sozialmangement: Medizinpädagogik, FOM. PäPKi Therapeutin, Erziehungswissenschaftlerin, N.D.T.), Melanie Haslinger (Logopädin, Inhaberin Logicana), Alexandra Schick (Logopädin mit therapeutischer Spezialisierung: Myofunktionelle Therapie und Stimmstörungen, Gründerin des MFT Zentrums Wien), Gudrun von der Ohe (Ärztin, Still und Laktationsberaterin IBCLC, Gutachterin für Babyfreundliche Krankenhäuser BFHI, Referentin für medizinisches Fachpersonal).