Parodontologie 18.06.2015
Refraktäre Parodontitis – Problematische Diagnose und Therapie
share
Im Bestellbuch für Montagmorgen ist eine Überweisung aus der Privatpraxis eingetragen: „…mit der Bitte um einen Behandlungsvorschlag bei Vorliegen einer refraktären Parodontitis.“ Die Initialbehandlung ist vor Monaten erfolgt, und obwohl sich die Mundhygiene bei dem Raucher stark gebessert habe, seien die Taschentiefen kaum zurückgegangen. Sollten also Antibiotika verschrieben werden?
Die Untersuchung bestätigt zahlreiche Resttaschen, zeigt aber auch einen feinen marginalen Plaquebefall an immerhin 80 Prozent der Stellen. Und die Frage nach einer etwaigen Reduktion des Rauchkonsums (ein Päckchen Zigaretten pro Tag) überrascht den Patienten offenbar… Ist diese Parodontitis nun refraktär – und was ist zu tun?
Definition der refraktären Parodontitis
Über lange Jahre gab es in der allgemeingültigen Klassifikation für Parodontalerkrankungen eine eigene Kategorie für die refraktäre Parodontitis. Sie war dort als „... fortschreitende parodontale Zerstörung trotz optimaler Patientencompliance“13 genau definiert. In der aktuell geltenden Klassifikation taucht der Terminus „refraktäre Parodontitis“ nicht mehr separat auf, aber „refraktär“ kann der Hauptdiagnose vorangestellt werden (z.B. refraktäre generalisierte aggressive Parodontitis)1. Definitionsgemäß setzt die korrekte Diagnose dieser Parodontitisform nicht nur eine adäquat erfolgte Behandlung voraus, sondern erfordert zudem die perfekte Mitarbeit des Patienten, beispielsweise hinsichtlich der Mundhygiene – und dem Rauchverhalten: wahrlich ein hehres Ziel! Und natürlich drängt sich die Frage auf, ob – wenn eine Therapie wirklich so perfekt durchgeführt und vom Patienten angenommen wurde – überhaupt noch Misserfolge mäglich sind. Eine gute Antwort darauf kann man in einer der aufwendigsten und spannendsten Studien zur Parodontitis überhaupt finden: Die Studie von Hirschfeld und Wassermann6 aus den 1970er-Jahren umfasst mit 600 Untersuchten nicht nur eine enorme Menge von Patienten, sie erstreckt sich zudem auch über einen Zeitraum von nicht weniger als durchschnittlich 22 Jahren. Außerdem kommt sie aus einer Privatpraxis und dürfte damit dem kritischen Praktiker besonders relevant erscheinen. Nach einer aktiven Behandlungsphase, bei der relativ wenig Zähne entfernt und generell kaum chirurgische Eingriffe durchgeführt wurden sowie keine Antibiotika zum Einsatz kamen, befanden sich alle Patienten dieser retrospektiven Studie in einem vier- bis sechsmonatigen Recall-Intervall. Zu Beginn wurden gut 2.000 Zähne als prognostisch zweifelhaft eingeschätzt. Über den enorm langen Untersuchungszeitraum wurden davon weniger als ein Drittel entfernt – und bemerkenswerterweise wurde der Großteil dieser Zähne bei nur einem Sechstel der Patienten extrahiert. Mehr noch: Gerade mal 25 Patienten wurden in eine Gruppe eingeordnet, die zwischen zehn und 25 Zähne verloren hatten. Diese Gruppe ging mit dem treffenden Namen „Extreme downhill group“ in die Annalen der Parodontologie ein. Nun kann angenommen werden, dass allen Patienten dieser Praxis dasselbe Maß an therapeutischer Aufmerksamkeit und Motivierung entgegengebracht wurde. Trotzdem hatte die Therapie bei Patienten dieser unglücklichen Gruppe nur unbefriedigend angeschlagen – und ein Bilderbuchbeispiel für die refraktäre Parodontitis dokumentiert.
Diagnostische Fallstricke
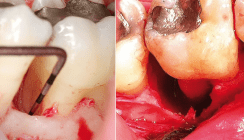
Einer der wichtigsten Punkte bei der Compliance ist – natürlich – die Mundhygiene. Um deren Qualität wirklich einwandfrei überprüfen zu können, ist der Tipp, Farbrelevatoren für die Darstellung der Plaque zu verwenden, ebenso trivial wie unverzichtbar: Während dicke Beläge für den Kliniker mit bloßem Auge einfach erkennbar sind, ist die Detektion dünner Biofilme, welche gerade mit der aggressiven Parodontitis assoziiert sind, ohne Relevatorlösungen auch für den Profi kaum möglich. (Abb. 1). Unterm Strich fällt das Urteil über die tatsächlich durchgeführte Mundhygiene nicht nur deutlich strenger, sondern auch wesentlich spezifischer hinsichtlich der Lokalisation von „Schmutznischen“ aus. Die angefärbten Bereiche sind darüber hinaus ein vortreffliches Motivationsinstrument – nicht nur (aber auch!) weil sie aufreibende Diskussionen mit dem Patienten, ob die Zähne nun sauber sind oder nicht, in sehr angenehmer Weise abkürzen. Unter Umständen ist das frühzeitige Erkennen der refraktären Parodontitis allerdings gar nicht so einfach. Insbesondere, wenn während der Maintenance-Phase versäumt wird, von Zeit zu Zeit zusätzlich zu den Taschentiefen und zum Bluten auf Sondieren das Attachmentniveau aufzunehmen: Das Problem eines „schleichenden“ Attachmentverlustes oder stillen Rezidivs kann so insbesondere in Fällen, bei welchen die Mundhygiene perfekt ist und gegebenenfalls der Rauchkonsum die Entzündungssymptomatik abschwächt, leicht übersehen werden. (Abb. 2).
Mögliche Alternative zur Diagnose „refraktär“
Es ist inzwischen unabdingbarer Teil der lege artis durchgeführten Parodontitistherapie, bei einer gegebenen Rauchproblematik die Aufmerksamkeit des Patienten auf das (zahn)gesundheitsschädigende Verhalten zu lenken, eine Rauchreduktion einzuleiten und diese aufmerksam zu begleiten.4 Wird das vergessen, sollte man den Terminus refraktär nicht strapazieren. Auch der Einfluss einiger allgemeinmedizinischer Erkrankungen auf den parodontalen Zustand und die posttherapeutische Heilung ist relevant2 und muss erfasst werden: Gerade für Diabetes mellitus gibt es eine erstaunlich hohe Dunkelziffer.3 So kommen statistisch auf eine Praxis mit 1.000 Patienten ungefähr 60 Diabetiker, von denen 20 nichts von ihrer Erkrankung wissen und demensprechend auch nicht adäquat eingestellt wurden. Insofern ist die Veranlassung einer Abklärung durch den Hausarzt bei einem verstärkten Verdacht auf Diabetes, wie speziell bei therapieresistenten adipösen Patienten fortgeschrittenen Alters, durchaus sinnvoll. Wichtig im Zusammenhang mit der richtigen Diagnosestellung ist die genaue Unterscheidung zwischen Residualtaschen (beispielsweise nach der Therapie sehr tiefer Ausgangstaschen) und Rezidiven, die nach zunächst erfolgreicher Behandlung neu aufflammen. Eine perfekte Behandlung impliziert die konsequente Austherapierung aller parodontalen Problematiken: Beispielsweise sollte eine ursprüngliche 9 mm tiefe Tasche an einem Molaren, die nach der Hygienephase auf 7 mm geschrumpft ist, einen chirurgischen Eingriff nach sich ziehen, da Taschen von mehr als 5mm Tiefe ein deutlich höheres Risiko haben, sich erneut zu vertiefen.9 Außerdem sollte stets berücksichtigt werden, dass eine vereinzelte Tasche bei einer schwierigen Ausgangssituation schon mal übersehen werden kann: Unwahrscheinlich jedenfalls, dass tiefe Taschen innerhalb eines halben Jahres „aus dem Nichts“ und ohne jede erkennbare Ursache heraus entstehen.
Möglichkeiten der therapeutischen Antwort
Im alltäglichen Praxisablauf ist die Gefahr groß, im Falle einer schlechten (oder nicht vorhandenen) Heilungsantwort auf die bisherigen therapeutischen Versuche ein weitgehend unreflektiertes Intensivieren der bisher schon uneffektiven Maßnahmen zu veranlassen. So wird im Zuge der Maintenance heftig weitergescalt und das Recallintervall verkürzt, ohne hingegen eine tatsächliche Korrektur der therapeutischen Maßnahmen zu überdenken. Voraussetzung vor der Erwägung weiterführender therapeutischer Schritte sollte eine strenge und kritische Analyse der bisher erfolgten Behandlung sein:
1. Konnte die systematische Behandlung tatsächlich perfekt durchgeführt werden?
2. Hält die Patientencompliance den Kriterien einer perfekten Mitarbeit (Mundhygiene, Rauchen, Einhaltung der Recalltermine) stand?
3. Wann wurde die Anamnese hinsichtlich Rauchen, Stress und Medikamenteneinnahme zuletzt aufgefrischt?
4. War bei dem betreffenden Patienten eine zweifelsfreie Erhebung der Parameter möglich, sodass eine korrekte Diagnose erstellt wurde, auf welche eine angepasste, adäquate Therapie erfolgte?
Erste Kontrollpunkte auf der Checkliste sollten bei der kritischen Reevaluation der Hygienephase die sichere Eliminierung von Schmutznischen und natürlich die Entfernung aller tastbaren Konkremente sein – sodass gegebenenfalls umgehend nachgebessert werden kann. Treten Probleme mit der Compliance auf, so kann ein Behandlerwechsel innerhalb der Praxis oder die Überweisung zum Spezialisten oft Wunder wirken, da dem Patienten dort ein unbefangener Neustart eine Verhaltensänderung erleichtert.
Welche erweiterten Behandlungsoptionen gibt es tatsächlich?
Sofern sie noch nicht erfolgt ist, stellt die Verwendung von Antibiotika prinzipiell eine naheliegende Option dar, weil Bakterien schließlich die primäre ätiologische Ursache der Entzündungen darstellen.11 Liegen nur wenige problematische Taschen vor, erscheint die Verwendung topisch applizierbarer Antibiotika naheliegend: Doxycyclin hat sich wegen seines auch gegen anaerobe Bakterien wirksamen Spektrums als eines der besten topischen Antibiotika bewährt. Eine Studie aus dem Jahr 2012 untersuchte (placebokontrolliert) die Wirksamkeit eines in einen Slow-release Carrier eingebetteten Doxycyclin-Gels14 an über 200 Patienten mit rezidivierender oder persistierender Parodontitis und guter Mundhygiene. Trotz verbesserten Ergebnissen nach drei Monaten zeigten Test- wie Kontrollgruppe nach einem halben Jahr erneut Attachmentverlust. Ältere Untersuchungen mit niedrigdosiertem Tetracyclin konnten ebenfalls nicht überzeugen. So zeigte sich zwar während der Anwendung eine moderate Verbesserung der klinischen Werte, die aber mit dem Absetzen der Medikation wieder verstrich.8 In Fällen mit ausgeprägteren Restproblemen erscheint die Gabe systemisch wirkender Antibiotika sinnvoll zu sein. Am besten untersucht ist sicher die Kombination von Amoxicillin und Metronidazol.16 Mit einer Dosierung von 500 mg Amoxicillin und 250 mg Metronidazol dreimal täglich über 14 Tage in Verbindung mit mechanischer Reinigung wurden in einer Studie von Haffajee et al.5 14 Patienten mit ausgeprägten Restproblemen nach Initialtherapie weiterbehandelt. Das ernüchternde Ergebnis war, dass bei sechs dieser Patienten die Therapie klinisch nur äußerst verhalten anschlug und die bakteriellen Taxa kaum abgesenkt werden konnten. Serino et al.12 beschrieben in einer Studie mit 17 Patienten mit Resttaschen bei sehr ähnlicher Therapie nur „für die Mehrheit der Patienten“ gute Ergebnisse. Allerdings kam es bereits während des ersten postinterventionellen Jahres bei zwei Patienten zu einem Attachmentverlust. Nach drei Jahren zeigte sich im Mittel ein moderater Attachmentverlust bei den Patienten, die im Recall-Programm gut mitarbeiteten. Zwischen drei und fünf Jahren konnten nur fünf Patienten ein stabiles Attachmentniveau halten. Bemerkenswerterweise forderten die Autoren in der Schlußfolgerung eine verbesserte mechanische Therapie, was dem Wunsch nach einem einfach anwendbaren Mittelchen gegen die refraktäre Parodontitis leider nicht sehr nahekommt. Letztlich verfügt der Parodontologe in seinem therapeutischen Repertoire noch über chirurgische Eingriffe als recht sichere Option zur Elimination persistierender Taschen.10 Ein allzu radikales Vorgehen sollte aber angesichts der generell erhöhten Entzündungsneigung15 dieser Patienten (das Problem scheint der Wirt zu sein) kritisch gesehen werden, um weiterem Attachmentverlust nicht noch Vorschub zu leisten. Wenn auch die frühzeitige Extraktion vor dem Hintergrund der begrenzten therapeutischen Optionen naheliegend erscheinen mag, sollte mit diesem finalen Rettungsschuss vorsichtig gehaushaltet werden: Solange aktive Taschen vorliegen – oder unmittelbar nachdem sie vorgelegen haben –, ist das sinnvolle therapeutische Spektrum hinsichtlich einer Implantattherapie (rasche Progredienz des periimplantären Knochenabbaus17) oder hinsichtlich einer klassischen Brückentherapie (kompromissloses Vertrauen auf die Nachbarzahnparodontien)7 empfindlich eingeschränkt. Trotzdem sollte durchaus bedacht werden, dass es beim sicheren Vorliegen einer refraktären Parodontitis, die nach allen Regeln der Kunst und mit einem wohlausgewogenen Therapiespektrum nicht in den Griff zu bekommen ist, angebracht sein kann, den Patienten vorsichtig auf einen bevorstehenden Zahnverlust vorzubereiten. Diese Information sollte, wenn sie geschickt vermittelt wird, nicht demotivierend wirken, sondern den Patienten vielmehr dazu ermuntern, den Zahnverlust durch eine nach Kräften optimierte Mundhygiene so lange wie möglich hinauszuzögern.
Schlussfolgerung
Erster Schritt bei der Verdachtsdiagnose einer rezidivierenden Parodontitis sollte das selbstkritische Reassessment der kompletten Befunde – angefangen von der Anamnese über die klinisch erhobenen Parameter – sein, um anschließend die durchgeführten Einzelschritte der Initial- und chirurgischen Phase kritisch auf ihre tatsächliche Qualität zu prüfen. Lassen sich neue Informationen aus der Anamnese oder Schwachpunkte in der Behandlung aufdecken, so können diese umgehend nachgebessert werden und die Ergebnisse nach einem angemessenen Zeitraum neu überprüft werden. Erst wenn alle Behandlungsschritte im Sinne der systematischen Therapie sauber durchgeführt wurden und keine Defizite in der Compliance des Patienten bestehen, kann die Diagnose der refraktären Parodontitis korrekt gestellt werden. Zur Orientierung: Bei der eingangs erwähnten Studie lag die Prävalenz der therapieresistenten Downhill-Gruppe bei unter fünf Prozent! Bei einem relativ hohen Prozentsatz dieser Patienten kann durch eine Antibiotikatherapie in Verbindung mit einem gewissenhaften supraund subgingivalen Deep Scaling der weitere Attachmentloss aufgehalten oder verzögert werden. Da diese Zusatzbehandlung aber keinen Schritt zur sicheren Problemlösung darstellt, sollte der Patient in ein engmaschiges Recallprogramm integriert werden, um eine optimale Compliance hinsichtlich Mundhygiene, Rauchreduktion sowie Stress und allgemeinmedizinischer Implikationen zu garantieren. Der Wunsch nach einer einfachen Patentlösung für das Problem der refraktären Parodontitis ist ebenso nachvollziehbar wie unerfüöllbar. Eine ehrliche und penible Suche nach möglichen Unzulänglichkeiten in der erfolgten Therapie sollte dem Einsatz weiterführender Maßnahmen unbedingt vorangehen.
Die Literaturliste steht hier zum Download bereit.