Prophylaxe 13.10.2015
Mundtrockenheit – Teil 1: Prävalenz, Ursachen und Symptome
share
Die genauen Kenntnisse und die Aktualisierung des Wissensstands über die Ätiologie, klinische Symptome sowie die therapeutischen Möglichkeiten zur Behandlung der Mundtrockenheit erweisen sich für den Zahnarzt und das zahnmedizinische Praxisteam als unerlässlich.
Im Folgenden wird auf die Prävalenz, die Ursachen sowie die Symptome von Mundtrockenheit Bezug genommen. In Teil 2 des Artikels in der nächsten Ausgabe des Prophylaxe Journals wird auf die Diagnostik und die Therapieformen der Mundtrockenheit ausführlich eingegangen.
Mundtrockenheit ist leider kein seltenes Phänomen, sondern ein multifaktoriell ausgelöstes physiologisches Geschehen, welches jeder schon einmal erlebt hat. Man bedenke hier den trockenen Mund in einer stressbelasteten Situation wie zum Beispiel vor einer Klausur. Davon abzugrenzen kann Mundtrockenheit jedoch in pathologischer Form entweder als Begleiterscheinung systemischer Erkrankungen, aber auch als Nebenwirkung zahlreicher Medikamente auftreten.
Dieses Symptom stellt für viele Patienten nicht nur eine Minderung der Lebensqualität dar, sondern erhöht zudem das Risiko für zahlreiche orale Erkrankungen. Betrachtet man zusätzlich den demographischen Wandel, so wird deutlich, dass mit der alternden Bevölkerung die Erkrankungszahlen und somit auch die Zahlen der Medikationen drastisch ansteigen und in Zukunft noch ansteigen werden.
Definition und Prävalenz
Mundtrockenheit als allseits erlebtes Symptom wird in der nomenklatorischen Terminologie den Fachbegriffen „Xerostomie“ und „Hyposalivation“ gegenübergestellt. Hier gilt es die Xerostomie als subjektiv empfundene Trockenheit der Mundhöhle und die Hyposalivation als objektivierbare Trockenheit zu unterscheiden. Die drei großen paarig angelegten Speicheldrüsen (Glandula palatinae, Glandula labiales und Glandula sublingualis) sowie zahlreiche kleine Speicheldrüsen, die in der gesamten Mundhöhle verteilt sind, sezernieren am Tag physiologischerweise 0,5–1,0 Liter Speichel. Der Speichelfluss wird unter anderem durch die Kautätigkeit und die Geschmackssinne, sowie durch die Geruchstätigkeit, emotionale, psychische aber auch Umweltfaktoren stimuliert (Hellwig et al., 2013). Zu den Aufgaben des Speichels gehört nicht nur die Aufrechterhaltung physiologischer Bedingungen der Mundhöhle durch die Befeuchtung aller Schleimhäute mit einem Schutzfilm aus Glykoproteinen, sondern zudem hat der Speichel je nach Fließrate und Viskosität eine reinigende und über verschiedene immunologische Komponenten auch abwehrende Wirkung gegen Mikroorganismen. Hinzu kommen die Pufferung von Säuren, die durch die Nahrung aufgenommen werden, die (Re-)Mineralisation der Zahnhartsubstanz nach Säureangriffen und die Andauung der Nahrung (Hellwig et al., 2013). Die Speichelsekretion wird sowohl durch das sympatische wie auch durch das parasympatische Nervensystem gesteuert (Sreebny & Schwartz, 1997).
Bei einem gesunden Patienten liegen die mittleren Werte der Speichelproduktion im unstimulierten Bereich bei 0,3 ml/min, die Werte des stimulierten Speichels bei 1,5 ml/min (Tab. 1). Hier gilt es jedoch auf die verschiedenen Altersgruppen sowie das Geschlecht zu achten. Generell kann von einer Mundtrockenheit erst gesprochen werden, wenn der Wert des unstimulierten Speichels auf ca. 50 % des normalen Ruhespeichels oder darunter fällt (Dawes, 2004). Der Speichelfilm, der die Schleimhäute und Zähne ummantelt, ist bei Patienten mit einer Speicheldrüsendysfunktion in seiner Dicke gemindert. Hier liegt der Referenzbereich eines gesunden Patienten bei 100 µm. Bei Patienten mit reduzierter Speichelfließrate kann dieser Wert erheblich reduziert sein (Hugger et al., 2006).

Tab. 1: Referenzbereich von Ruhespeichel und Reizspeichel.
Der gesamte menschliche Speichel besteht zu 99,5 % aus Wasser und zu 0,5 % aus zahlreichen organischen und anorganischen Substanzen, deren Zusammensetzung im Einzelnen stark variiert. Die organischen Bestandteile umfassen in erster Linie Proteine, Glykoproteine (Muzine) und Enzyme. Die anorganischen Substanzen setzen sich aus Natrium, Kalium, Kalzium, Chlorid, Bikarbonat und Fluorid zusammen (Chiappin et al., 2007).
Die Prävalenz, auch Krankheitshäufigkeit genannt, gibt in definierbarer Größe an, wie viele Menschen an einem bestimmten Krankheitsbild erkrankt sind und stellt somit eine Kennzahl für die Anzahl an Erkrankungen dar. Zusammenfassend ergibt sich aus internationalen Studien, dass etwa bei jedem vierten Erwachsene Anzeichen für eine Mundtrockenheit vorhanden sind.
Die Prävalenz der Mundtrockenheit nimmt mit der Anzahl der am Tag eingenommenen Medikamente stets zu. Frauen leiden zudem deutlich häufiger an einer mit Medikamenten im Zusammenhang stehenden Mundtrockenheit. Die Krankheitshäufung der über 65-Jährigen liegt heute bei 50 % (Delli et al., 2014). Bei Patienten die am Sjögren-Syndrom erkrankt sind, oder eine Strahlentherapie im Kopf-Hals-Bereich erhalten haben, liegt die Prävalenz der Mundtrockenheit bei bis zu 100 % (Klimek, 2012).
Ursachen der Mundtrockenheit
Systemische Erkrankungen als Ursache
Die bekannteste Autoimmunerkrankung, das Sjögren-Syndrom (SjS), welches als eine systematische entzündlich-rheumatische Erkrankung klassifiziert wird, basiert auf der sukzessiven Zerstörung der Speichel- und Tränendrüsen, die auch als exokrine Drüsen bezeichnet werden. Die Erkrankung wird bei einem Großteil der betroffenen Patienten erst recht spät, bei Frauen sogar meist erst nach der Menopause diagnostiziert und in die primäre und sekundäre Erkrankungsform unterteilt. Der Befall der exokrinen Drüsen beschränkt sich jedoch auf die primäre Form des Sjögren-Syndroms (Hansen & Dörner, 2010).
Schon seit langer Zeit ist bekannt, dass ein Zusammenhang zwischen Viruserkrankungen und Erkrankungen der Speicheldrüsen besteht. Im Allgemeinen können die Viruserkrankungen der Speicheldrüsen zu einer verringerten Speichelproduktion und/oder zu einer Schwellung der Speicheldrüsen führen (Maeve et al., 2011). Infektiöse oder entzündlich bedingte Speicheldrüsenerkrankungen sind die zweithäufigste Ursache, welche mit der HIV-Infektion einhergeht. Zudem haben Patienten, die mit dem HI-Virus infiziert sind ein bis zu 10 % höheres Risiko an malignen Tumoren der Speicheldrüsen zu erkranken (Leao et al., 2009).
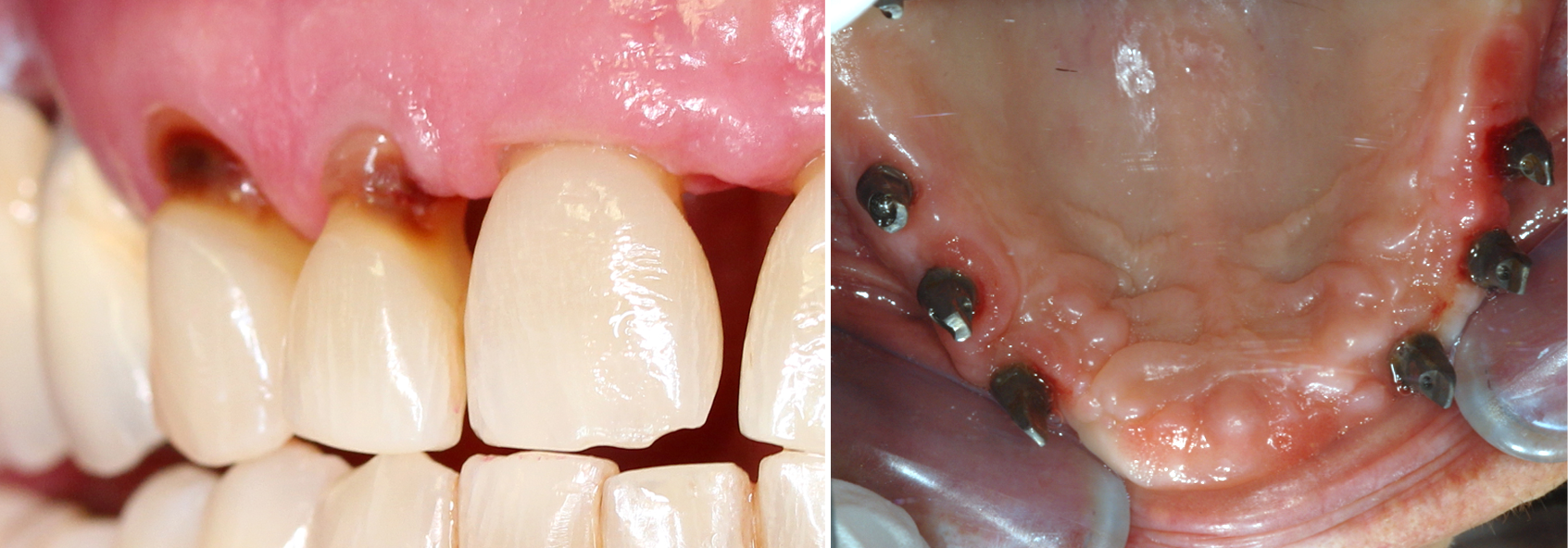
Abb. 1: Intraorale Situation einer Patientin mit kariösen Läsionen der zervikalen Bereiche (links). – Abb. 2: Intraorale Situation einer Patientin mit Antidepressiva assoziierter Mundtrockenheit (rechts).
In der Therapie von Patienten, die an Tumorerkrankungen im Kopf-Hals-Bereich leiden spielt die Strahlentherapie eine fundamentale Rolle. In der Regel sind diese Patienten zudem zu einem sehr großen Teil von einer Mundtrockenheit betroffen. Diese geht hier als Nebenwirkung der verschiedenen Behandlungsformen, zu denen operativen Eingriffen, die Chemotherapie oder die Strahlentherapie gehören, einher. Als grundsätzliches Problem der Strahlentherapie stellt sich die Gewebsschädigung dar (Porter et al., 2004). Hieraus resultiert im Kopf-Hals-Bereich die Minderung
der Speichelfließrate. Um eine schwere Schädigung des Gewebes hervorzurufen, muss während der Bestrahlung der Schwellengrad von 52 Gray überschritten werden. In der Regel werden Patienten mit Tumorerkrankungen im Kopf-Hals-Bereich mit einer Strahlendosis zwischen 50 und 70 Gray behandelt (Franzén et al., 1992). Das Zeitfenster der hauptsächlichen Reduktion des Speichelflusses beginnt mit der ersten Therapiesitzung und endet meist drei Monate nach der letzten Therapiesitzung.
Auch das spezifische Krankheitsbild der Speicheldrüsen, die Sialolithiasis, beeinflusst die Sekretion des Speichels. Dieses Krankheitsbild beschreibt das Auftreten von Speichelsteinen in den Kanälen der Speicheldrüsen und unterbindet den Abfluss des Speichels. Begünstigend wirken hier metabolische Störungen die zu einem Anstieg der Kalziumkonzentration im Speichel führen. Hieraus können sekundäre Entzündungen resultieren. Zwischen 60 und 80 % der Speichelsteine befinden sich in den Hauptausführungsgängen. Als Ursache dieser Erkrankung kann man von der Austrocknung der Speicheldrüsenkanäle aber auch von einer Minderung der Speichelfließrate durch die Reduktion der Nahrungsaufnahme ausgehen, bislang ist die genaue Ätiologie jedoch noch nicht geklärt. Bei über 50 % aller Erkrankungen der Speicheldrüsen handelt es sich um das Erscheinungsbild der Sialolithiasis. Zudem ist diese die primäre Ursache für akute und chronische Infektionen der Speicheldrüsen (Zenk et al., 1994).
Medikamente als Ursache
Die Mundtrockenheit tritt besonders häufig im Zusammenhang mit der Einnahme bestimmter Medikamentengruppen auf. Hierzu zählen unter anderem Appetitzügler, Antihistaminika und blutdrucksenkende Mittel. Eine Untersuchung aus den USA zeigte, dass bei den 200 am häufigsten verordneten Medikamenten, die im Zusammenhang mit oralen Nebenwirkungen wie der Xerostomie stehen, bei über 80 % der Probanden eine Mundtrockenheit diagnostiziert wurde (Smith & Burtner, 1994). Zu den aktuell immer häufiger verordneten Medikamenten, die in den meisten Fällen mit einer starken Mundtrockenheit assoziiert sind, zählen die Antidepressiva. Frühere Gruppen der Antidepressiva, zu denen hauptsächlich die trizyklischen Antidepressiva (TCA) zählen, hemmen durch eine Inaktivierung der Acetylcholin-Rezeptoren die Speichelsekretion. Das xerogene Symptom resultiert hier aus der Nicht-Wiederaufnahme von Noradrenalin und Serotonin (Scully, 2003). Auch die neuere Generation der Antidepressiva, zu der die Serotonin-Wiederaufnahme-Hemmer zählen, führen zu einer Mundtrockenheit. Diese ist allerdings im Vergleich zu älteren Stoffgruppen nicht mehr im gleichen wie zuvor beklagtem Maße ausgeprägt.
Zu den mit der Mundtrockenheit im Zusammenhang stehenden Medikamenten zählen unter anderem auch Migränemittel. Der Wirkstoff Rizatriptan wird meist in der Behandlung von Jugendlichen mit Migräne eingesetzt. Die Wahrscheinlichkeit an einer Mundtrockenheit zu leiden steigt hier um bis zu 5 % (Winner et al., 2002). Weitere häufig verordnete Präparate die einen deutlichen Zusammenhang aufweisen, sind Antihistaminika, Analgetika, Antihypertensiva aber auch bestimmte Rauschmittel. Hier wird die Mundtrockenheit immer wieder bei übermäßigem Gebrauch von Genussmitteln wie Alkohol und dem Missbrauch von illegalen Drogen wie Cannabis oder Amphetaminen beobachtet. Bei der Einnahme wird in über 95 % von einer subjektiv empfundenen Mundtrockenheit berichtet (McGrath & Chan, 2005).
Symptome
Betrachtet man nun die zahlreichen Funktionen, die dem Speichel zukommen, wird deutlich, dass eine Minderung oder gar das Ausbleiben zu einer Reihe an unerwünschten Symptomen und Erkrankungen führen kann. Bei Patienten die von dieser Phänomenologie betroffen sind, entwickelt sich aufgrund der starken Plaqueakkumulation und der sehr stark eingeschränkten Pufferkapazität des residualen Speichels deutlich schneller Karies als bei Patienten mit einer physiologischen Speichelfließrate (Meyer-Lueckel & Kielbassa, 2002). Demzufolge verstärkt sich durch den fehlenden Speichelfluss die Demineralisation der Zahnhartsubstanz. Eine physiologische Remineralisation ist somit kompromittiert. Da eine verminderte Speichelfließrate den Patienten das Kauen und Schlucken von fester Nahrung erschwert, greifen diese häufig zu weicher, klebriger und kohlenhydratreicher Kost um sich somit den Kau- und Schluckvorgang zu erleichtern. Die Progredienz des Kariesbefalls steigt durch die Verweildauer dieser Nahrung auf der Zahnoberfläche. Häufig präsentieren sich die hieraus resultierenden kariösen Läsionen an zervikalen Bereichen (Abb. 1), an untypisch gelegenen Lokalisationen wie Kronenhöckern oder an den Schneidekanten der Frontzähne. Durch die Hyposalivation tritt meist am Tage aber auch über die Nacht hinweg das Gefühl von Flüssigkeitsmangel in Form eines trockenen Mundes auf. Es können Begleiterscheinungen wie Schmerzen oder das Brennen der Mundhöhle und der Zunge auftreten. Durch die mangelnde Befeuchtung der Schleimhaut mit Glykoproteinen fehlt die lubifizierende Schutzschicht. Den Betroffenen fällt das Schlucken und Kauen von Speisen sowie das Sprechen schwer. Weitere Symptome die durch den permanent fehlenden Speichelfluss klinisch in Erscheinung treten können, sind trockene rissige Lippen, Rhagarden die sich an den Mundwinkeln präsentieren und eine meist stark fissurierte, in einem erythematösen Rotton auftretende Zunge. Die Schleimhaut der Mundhöhle zeigt sich oft glanzlos, pergamentartig und gerötet (Ang et al., 1991). Die Betroffenen klagen über Schmerzen beim Tragen von Prothesen (Abb. 2).
Des Weiteren führt die Hyposalivation zu einer verminderten Immunreaktion. Dies ist dem verringerten Anteil an Immunglobulinen (IgA, IgG, IgM), Lysozymen und Peroxidasen geschuldet. Damit einhergehend entsteht ein pH-Wert-Abfall der dazu führt, dass kariogene Mikroorganismen wie z. B. Streptokokkus mutans und Laktobazillen prosperieren. Auch das Risiko an oralen Candidosen zu erkranken nimmt somit zu (Chambers et al., 2005). Der Speichel von Patienten, die unter einer Hyposalivation leiden, erscheint klinisch meist sehr zäh und ist in seiner Farbe weißlich bis gelblich-braun verändert. Zudem fällt auf, dass dieser meist trüber erscheint als bei Patienten, die einen physiologischen Speichelfluss aufweisen (Meyer-Lueckel & Kielbassa, 2002). Insgesamt ist festzuhalten, dass die Mundtrockenheit sowohl subjektiv, als auch in Form der Hyposalivation objektivierbar – bei den Betroffenen erhebliche Beschwerden hervorrufen kann. Die Aufgabe des zahnmedizinischen Teams stellt sich daher in der Aufklärung über die Ätiologie, der Erhebung der Symptome, sowie den Empfehlungen therapeutischer Maßnahmen, die im Teil 2 ausführlich beschrieben werden.
Die Literaturliste kann hier heruntergeladen werden.











