Prophylaxe 24.02.2016
Parodontale Ernährungsberatung in der Praxis – Warum?
share
Die Optimierung der Vitalstoffversorgung durch gezielte
Ernährungsempfehlungen stellt eine wichtige Maßnahme zur unterstützenden
Behandlung der Parodontitis dar. Verschiedene Vitalstoffe greifen in
immunologische Vorgänge ein, welche auch für die parodontale Gesundheit
von entscheidender Bedeutung sind. In diesem Zusammenhang stellt der
folgende Beitrag einzelne Vitalstoffe vor und gibt Hinweise für die
Weitergabe gezielter Ernährungsempfehlungen in der Zahnarztpraxis.
Die
Parodontitis ist durch Entzündungsreaktionen an den zahnstützenden
Geweben gekennzeichnet, welche im weiteren Verlauf zu
Attachmentverlusten und Destruktionen am Alveolarknochen und im
schlimmsten Fall zu Zahnverlusten führen können. Es handelt sich um ein
multifaktorielles Geschehen, in dem die körpereigene Abwehr eine
wichtige Rolle spielt. Diese lässt sich durch verschiedene Faktoren,
aber insbesondere durch die Ernährung beeinflussen. Die Mundhöhle steht
über die Atmung und die Nahrungsaufnahme mit der Außenwelt in Kontakt,
sodass lokal auch auf die Konfrontation mit pathogenen Noxen, wie Viren,
Pilze und Bakterien, reagiert werden muss. Dafür bilden im Rahmen der
unspezifischen Abwehr die Mundschleimhaut, der Speichel und
phagozytierende Immunzellen in der Sulkusregion sowohl eine mechanische
als auch eine biochemische und zelluläre Barriere. Speziell die Gingiva
schützt als weichgeweblicher Teil des Parodontiums die hartgeweblichen
Anteile wie das Wurzelzement und den Alveolarknochen. Sie zeigt sich als
zell- und kollagenfaserreicher Gewebeverband, der eine hohe
Zellumsatzrate aufweist und einer ständigen physiologischen Erneuerung
unterliegt. Aus diesem Grund zeigen sich Nährstoffdefizite besonders
rasch durch Veränderungen an der Mundschleimhaut, häufig in Verbindung
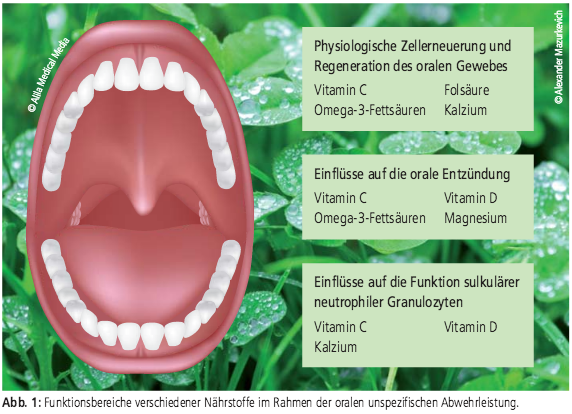
mit einer erhöhten Entzündungsneigung.1 Abbildung 1 fasst die
Funktionsbereiche relevanter Mikronährstoffe im Rahmen der oralen
immunologischen Abwehr zusammen.
Vitamin C –Status oft suboptimal
Mehrfach
konnten bei Parodontitispatienten suboptimale Vitamin-C-Serumspiegel
gemessen werden, wobei nicht endgültig geklärt ist, ob diese als Ursache
oder Folge der chronischen Entzündung zu werten sind.2,3 Unabhängig
davon erscheint in jedem Falle eine Optimierung der
Vitamin-C-Versorgung sinnvoll zu sein. Dafür sollte Patienten der
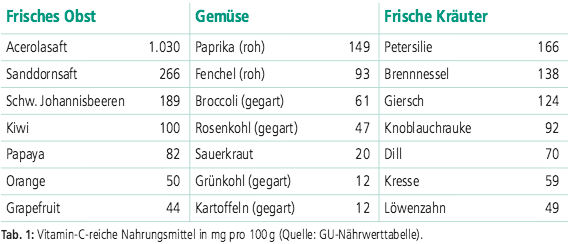
Verzehr Vitamin-C-reicher Nahrungsmittel empfohlen werden (Tab. 1). In
einer klinischen Studie konnte beispielsweise durch den Verzehr von
Grapefruit der Vitamin-C-Status und die lokale Phagozytoseleistung
sulkulärer Granulozyten verbessert werden.4 Jedoch sind weniger erosive
Vitamin-C-Quellen, wie etwa Wild- und Gartenkräuter oder rohes Gemüse,
empfehlenswerter.
Wichtig ist der Verzehr im Rohzustand, denn Vitamin C ist hitzeempfindlich und geht während des Garprozesses verloren. Die „Deutsche Gesellschaft für Ernährung“ (DGE) empfiehlt derzeit 95 bis 110 mg Vitamin C pro Tag für gesunde Erwachsene. Bei Vorliegen einer chronischen Parodontitis dürfen es ruhig bis zu 200 mg Vitamin C pro Tag sein.
Vitamin D – das Sonnenvitamin
In einer aktuellen Studie von Zhang et
al.5 konnte beobachtet werden, dass Patienten mit einer
generalisierten, aggressiven Parodontitis (GAP) im Vergleich zu gesunden
Probanden erhöhte Plasmawerte für das Vitamin-D-Bindungsprotein (DBP)
aufwiesen. Damit scheint es bei einer bestehenden Parodontitis zu einem
erhöhten Vitamin-D-Umsatz zu kommen. Die Mechanismen liegen im
immunologischen Bereich, wobei Vitamin D in die Regulation der
Abwehrreaktion eingreift. Als hormonähnliche Substanz agiert Vitamin D
über die Bindung an spezifische Rezeptoren, die sich u. a. auch auf der
Zelloberfläche von Neutrophilen befinden.6 Außerdem vermindert Vitamin D
die Bildung proinflammatorischer Mediatoren und reaktiver
Sauerstoffspezies (ROS), wodurch es insgesamt entzündungshemmend wirkt.7
In
Bezug auf Vitamin D weisen die Ernährungsgesellschaften daraufhin, dass
in Deutschland die körpereigene Vitamin-D-Bildung vermutlich nur von
April bis September den Bedarf decken kann, sodass in den Monaten
Oktober bis März auf eine ausreichende orale Zufuhr geachtet werden
sollte. Besonders reich an Vitamin D sind fettreiche Fische, danach
folgen mit deutlich geringeren Mengen Leber, Eigelb, Milchprodukte,
Champignons und Avocados. Zur Sicherheit kann der Vitamin-D-Status im
Blut bestimmt und nachfolgend die Einnahme entsprechender
Ergänzungspräparate erwogen werden. Als wünschenswert wird eine
Calcidiolkonzentration von mind. 50 nmol/l angesehen.8
Folsäure – frisches Grün bevorzugen
Folsäure
kommt vorrangig in grünem Gemüse, Sprossen, Hülsenfrüchten, Nüssen,
Eiern und Rinderleber vor. Seine Versorgung gilt als kritisch, da
oftmals die Zufuhrempfehlungen von 300 µg pro Tag nicht erreicht werden.
Als essenzieller Co-Faktor bei der DNA-Synthese ist Folsäure für jegliche Zellteilungsaktivitäten von Bedeutung. In zwei klinischen Studien konnte eine inverse
Beziehung zwischen der Folsäureversorgung und dem Auftreten der
Parodontitis nachgewiesen werden.9,10 Eine besonders schmackhafte und
gesunde Variante zur Optimierung der Folsäurezufuhr bietet der Genuss
selbst hergestellter „Smoothies“, die mit grünen Blattgemüsen
(Feldsalat, Spinat) und frischen Kräutern (Petersilie, Brennnesseln,
Löwenzahn, Giersch) angereichert sind (Abb. 2).

Magnesium – mehr als nur „Anti-Stress-Mineral“
Möglicherweise
beeinflusst auch der Mineralstoff Magnesium die parodontale Gesundheit.
In einer Studie von Meisel et al.11 wiesen Personen mit einer
geringeren Magnesiumzufuhr ein erhöhtes Parodontitisrisiko auf.
Magnesium spielt eine Rolle bei der Synthese von Immunglobulinen und
greift regulierend in die Zytokinbildung ein.12 Außerdem ist es als
Co-Faktor antioxidativ wirksamer Enzyme an der Aufrechterhaltung des
oxidativen Gleichgewichts im Körper beteiligt.13 Besonders reich an
Magnesium sind Wildkräuter, da im Chlorophyll, dem grünen
Blattfarbstoff, Magnesium das Zentralatom bildet. Aber auch
Körnerfrüchte (z. B. Quinoa, Amaranth), Nüsse und Samen stellen gute
Quellen dar.
Kalzium – nicht nur für die Knochen
In
einer weiteren Studie korrelierten verminderte Kalzium- und
Magnesiumserumwerte mit einem erhöhten Parodontitisrisiko.14 Kalzium
erfüllt als essenzielles Mineral für die orale Gesundheit gleich
mehrere Funktionen. Einerseits ist es Bestandteil der Zahnhart- und
Knochensubstanz, andererseits fungiert es als Co-Faktor im Immunsystem
und bei der Muskel- und Nervenfunktion. Die Daten einer umfangreichen,
epidemiologischen Studie offenbaren, dass eine tägliche Kalziumzufuhr
unter 500 mg das parodontale Erkrankungsrisiko erhöht.15 Die
Zufuhrempfehlung liegt derzeit bei einer Menge von 1.000 mg pro Tag.
Kalziumreiche Nahrungsmittel sind z. B. Käse, grünes Gemüse,
Körnerfrüchte, Nüsse, Samen und Kräuter (Tab. 2).

Omega-3-Fettsäuren – entzündungshemmend
Die
Auswertung der Patientendaten der „National Health and Nutrition
Examination Survey“ (NHANES, n = 9.182) zwischen 1999 und 2004 ergab,
dass Erwachsene, die vermehrt Omega-3-Fettsäuren über die tägliche
Ernährung aufnahmen, seltener eine Parodontitis entwickelten.16 Wichtige
Quellen für die Aufnahme von a-Linolensäure sind
grünes Blattgemüse, Walnüsse, Samen und Speiseöle, wie z. B. Lein-,
Walnuss-, Raps-, Soja- oder Hanföl. DHA und EPA finden sich vorrangig in
fettreichen Fischen, wie Wildlachs, Heilbutt, Hering, Thunfisch oder
Makrele, aber auch in Muscheln, Meeresfrüchten und Algen. Der DHA-Gehalt
im Fleisch, Eigelb und im Milchfett ist stark von den
Haltungsbedingungen der Tiere abhängig und erhöht sich mit Weidegang,
Grünfutter- und Heufütterung. Eine generelle qualitative Umstellung der
Fettzufuhr über die Ernährung ist einer Supplementierung vorzuziehen.
Dabei empfiehlt sich die Orientierung an der mediterranen Kost (Abb. 3).
Hinweise zur Beratungspraxis
Je nach Zeitkontingent können in das Prophylaxegespräch auch Hinweise zur gesunden Ernährung mit einfließen, um die o. g. Empfehlungen an den Patienten weiterzugeben. Tiefer lässt sich in die Thematik durch das Ausfüllen von Ernährungsprotokollen einsteigen. Dabei kann z. B. ein „24-h-Recall“,
d. h. die Frage: „Was haben Sie gestern gegessen?“ als direkter
Ansatzpunkt für ein Beratungsgespräch dienen. Entsprechende
Erläuterungen werden durch Bildmaterial, z. B. die Arbeit mit der
3-D-Ernährungspyramide (DGE) anschaulich ergänzt. Auch die Weitergabe
eines Ernährungsinformationsblattes mit Empfehlungen und Rezepten
speziell für Parodontitispatienten (kostenlos unter: www.einfach-ernähren.de)
sorgt für eine nachhaltige Ernährungsbildung. Ein konkreter Einblick in
die Nährstoffzufuhr des Patienten lässt sich durch ein
7-Tage-Ernährungsprotokoll erhalten, das nach dem Ausfüllen mit einer
entsprechenden Software ausgewertet wird. Dadurch werden individuelle
und gezielte Ernährungsempfehlungen möglich. Eine sichere Auskunft über
den Versorgungsstatus liefert eine entsprechende Blutanalyse.

Fazit
Zusammenfassend
verdeutlichen die Ausführungen, dass Parodontitispatienten von
Ernährungsempfehlungen zur gezielten Aufnahme von Vitamin C, Folsäure,
Vitamin D, Kalzium, Magnesium und Omega-3-Fettsäuren durchaus
profitieren können. Generell sollte eine ökologisch erzeugte, wenig
verarbeitete, vitalstoffreiche Kost der Industrie-, Fast-Food- und
Designernahrung vorgezogen werden. Naturbelassene Nahrungsmittel, wie
grünes Gemüse, Wildkräuter, Beeren, Nüsse, Vollkorngetreide und Fisch,
liefern die o. g. Vitalstoffe in ausreichendem Maße.
Eine ausführliche Literaturliste finden Sie hier.










