Cosmetic Dentistry 28.02.2011
Frontzahnrestaurationen: Bleaching als Vorbehandlung
share
Eine erfolgreiche zahnmedizinische Versorgung muss neben medizinischen funktionellen Erfordernissen auch ästhetische Aspekte berücksichtigen und die Wünsche des Patienten entsprechend einbeziehen. Die verwendeten Werkstoffe spielen dabei sicher eine wichtige Rolle. Insbesondere vollkeramische Restaurationen ermöglichen es, den hohen ästhetischen Ansprüchen der Patienten gerecht zu werden. Dabei können sowohl adhäsiv als auch konventionell befestigte Restaurationen aus hochfesten Strukturkeramiken wie Aluminiumoxid oder Zirkonoxid eingesetzt werden.
Adhäsiv befestigte Restaurationen aus Silikatglaskeramiken eignen sich dabei aufgrund ihrer hohen Lichtdurchlässigkeit besonders für minimalinvasive Restaurationen wie Veneers und vollkeramische Teilkronen. Hochfeste Strukturkeramiken sind dagegen für die Kronen- und Brückenprothetik geeignet und ermöglichen eine konventionelle Zementierung.
Das Ergebnis einer vollkeramischen Frontzahnrestauration wird jedoch nicht ausschließlich von der gewählten Restaurationsart und den verwendeten Materialien bestimmt, sondern bedarf in vielen Fällen auch einer geeigneten Vorbehandlung. Zu diesen Vorbehandlungen zählt neben einer Optimierung der Weichgewebsverhältnisse durch Maßnahmen der plastischen Parodontalchirurgie insbesondere die Bleichtherapie. Die Aufhellungstherapie hat im zahnärztlichen Behandlungsspektrum eine lange Historie. Bereits gegen Ende des 19. Jahrhunderts wurde die Anwendung von Oxalsäure zum Aufhellen von vitalen Zähnen beschrieben, Anfang des 20. Jahrhunderts wurde Wasserstoffperoxid als effektive Methode für die Bleichtherapie eingeführt. Die Aufhellung wird durch die oxidierenden Eigenschaften des Materials erreicht: Wenn Wasserstoffperoxid mit der Zersetzung beginnt, werden durch Dissoziation Sauerstoffmoleküle und Wasserstoffperoxidionen freigesetzt. Die Abbauprodukte von Wasserstoffperoxid sind aufgrund ihres geringen Molekulargewichtes in der Lage, in normalen Schmelz zu penetrieren und oxidieren dort Farbsubstanzen, was zu einer Aufhellung führt. 1989 wurde von Haywood und Heymann die Verwendung von 10% Carbamidperoxid vorgeschlagen. Carbamidperoxid wird beim Kontakt mit Speichel zu Harnstoff und Wasserstoffperoxid abgebaut. Dabei werden aus einer 10%igen Zubereitung von Carbamidperoxid 3,6% Wasserstoffperoxid freigesetzt. Die bleichende Wirkung bei Carbamidperoxid ist also wiederum auf den aus dem Wasserstoffperoxid freigesetzten Sauerstoff zurückzuführen. Die Anwendung erfolgte in dünnen Plastikschienen, die der Patient für mehrere Tage über einen Zeitraum von ein bis zwei Stunden trägt. Dieses Home-Bleaching-Verfahren mit 10–15%igen Carbamidperoxid-Gels (oder 7,5% Wasserstoffperoxid-Gels) ist heute noch sehr weitverbreitet und wird vor allem für die schonende Aufhellung des gesamten Zahnbogens empfohlen. Ebenso ist es möglich, direkt in der Zahnarztpraxis eine zeitlich komprimierte Bleichtherapie mit hoch konzentrierten Carbamidperoxid-Gels (30–35%) durchzuführen, die Anwendungsdauer schwankt hierbei zwischen 30 Minuten und zwei Stunden. Dieses In-Office-Verfahren ist besonders effektiv für das Bleichen einzelner Zähne oder Zahngruppen.
Die ersten Versuche, devitale Zähne zu bleichen, gehen in die Anfänge des 20. Jahrhunderts zurück. Anfänglich wurden Substanzen auf der Basis von Natriumhypochlorit verwendet. 1961 führte Spasser erstmals ein Gemisch aus Natriumperborat und Wasser ein. In der Folgezeit wurde auch das Gemisch von Natriumperborat und Wasserstoffperoxid für das interne Bleichen empfohlen. Klinische Nachuntersuchungen dieser Behandlungsmethode mit dieser Materialkombination zeigten jedoch ein gehäuftes Auftreten von zervikalen Resorptionen (10–15% der Behandlungsfälle). Bei der Anwendung von Natriumperborat in Kombination mit Wasser konnten diese unerwünschten Effekte nicht beobachtet werden, sodass nur diese Kombination auch für die routinemäßige Anwendung zu empfehlen ist. Diese vergleichsweise unkomplizierte Technik hat sich über Jahre in der Praxis etabliert und ist als Standardverfahren für die Bleichtherapie bei devitalen Zähnen anzusehen.
Seitenanfang
Einsatzmöglichkeiten des Bleichens im Rahmen der restaurativen Therapie
1. Bleichen nicht zu restaurierender Zähne
Soll im Rahmen einer restaurativen Therapie einzelner Zähne die Zielfarbe der Restauration von der bisherigen Farbe der natürlichen Zähne abweichen, so kann die Farbe der nicht zu restaurierenden Zähne in begrenztem Umfang durch eine vorangehende Bleichtherapie verändert werden. Die Bleichtherapie kann dabei sowohl als Home-Bleaching oder aber direkt in der Zahnarztpraxis (In-Office-Bleaching) erfolgen. Die Auswahl des geeigneten Verfahrens wird dabei maßgeblich von folgenden Faktoren bestimmt:
- je mehr Zähne zu bleichen sind, umso eher sollte das Home-Bleaching gewählt werden.
- je ausgeprägter die Differenz zwischen momentaner Farbe und Zielfarbe ist, umso eher sollte das In-Office-Verfahren mit hochkonzentrierten Carbamid- oder Wasserstoffperoxid-Gel genutzt werden (Abb. 1–2).
Bei der prärestaurativen Bleichtherapie ist es wichtig, dass zwischen dem Abschluss der Bleichtherapie und dem Beginn der restaurativen Versorgung ein ausreichender Zeitraum liegt, da die definitive Farbbeurteilung der nicht zu restaurierenden Zähne erst nach sieben bis zehn Tagen erfolgen kann.
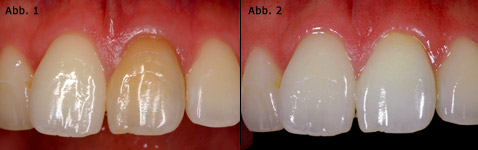
Abb. 1 Verfärbter mittlerer Schneidezahn. Patientin wünscht eine Aufhellung dieses Zahns und des gesamten Zahnbogens, an den übrigen Zähnen besteht kein Restaurationsbedarf. Abb. 2 Zustand nach Kombinationstherapie aus internem Bleaching und Home-Bleaching mit einem Carbamidperoxid-Gel für 14 Tage.
2. Postendodontische Verfärbungen
Zahnverfärbungen, die nach einer endodontischen Behandlung auftreten, wirken im Frontzahnbereich sehr störend. In diesen Fällen kann die Bleichtherapie mit zwei Zielen eingesetzt werden: Falls der Zahn, abgesehen von der Trepanationsöffnung, nur einen geringen Zerstörungsgrad aufweist, kann das Bleaching zum Vermeiden einer Überkronung genutzt werden (Abb. 3–5). Das zweite Einsatzgebiet besteht in der Optimierung der Ausgangslage für eine prothetische Versorgung. Stark verfärbte Stümpfe können insbesondere im zervikalen Bereich zu einer ästhetischen Beeinträchtigung führen. Sofern die Stumpfverfärbung nicht beseitigt wird, muss sie durch die Restauration abgedeckt werden. Dies bedingt zum einen die Erhöhung der Präparationstiefe, außerdem kann eine Stumpfverfärbung im Bereich der marginalen Gingiva durchschimmern, die nur in begrenztem Umfang durch eine subgingivale Präparation abgedeckt werden kann. Eine extrem subgingivale Lage der Präparationsgrenze führt zur Verletzung der biologischen Breite und damit zur unkontrollierten Reaktion der parodontalen Weichgewebe. Das Risiko liegt hier in einer Zerstörung der roten Ästhetik. Besser ist es also, eine prothetische Restauration durch eine geeignete Vorbehandlung zu vermeiden oder aber die Ausgangssituation für eine geplante Restauration zu verbessern.
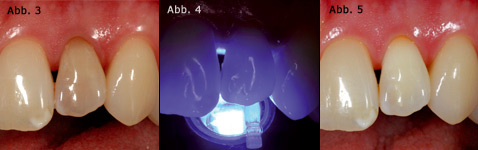
Abb. 3 Lateraler oberer Schneidezahn mit postendodontischer Verfärbung. Abb. 4 Zustand nach interner Bleichtherapie für 12 Tage und Vorbereiung für eine Versorgung mit einem Glasfaserstift. Abb. 5 Behandlungsergebnis nach Abschluss der postendodontischen Versorgung mit einem Glasfaserstift.
In beiden Indikationen ist das Vorgehen bei der Bleichtherapie (sog. internes Bleichen oder Walking-Bleach) weitgehend identisch. Für die Durchführung des internen Bleichens ist es notwendig, die vorhandene suffiziente Wurzelfüllung zunächst bis ca. 2mm unter die Schmelz-Zement-Grenze zu reduzieren. Anschließend wird sie mit einer Unterfüllung aus Glasionomer- oder Zinkphosphatzement abgedeckt. Idealerweise sollte die Abdichtung unterhalb der Schmelz-Zement-Grenze des Zahnes enden. Als Bleichmittel kann dabei einerseits Natriumperborat verwendet werden, das mit destilliertem Wasser zu einer Suspension mit „quarkartiger“ Konsistenz angemischt wird. Man kann aber auch spezielle Bleichgels für das interne Bleichen verwenden. Nachdem das Bleichmittel appliziert wurde, ist ein dichter Verschluss der Zugangskavität sicherzustellen. Idealerweise erfolgt der Verschluss mehrschichtig. Zunächst wird also das Bleichmittel mit einem möglichst weichen Zement oder Liner abgedeckt, danach erfolgt der Verschluss mit einer adhäsiv verankerten Kompositfüllung.
Das Bleichmittel sollte nach einer Einwirkzeit von 7–14 Tagen gewechselt werden. Die Applikation kann je nach gewünschtem Aufhellungsgrad mehrfach erfolgen. Nach Abschluss der Bleichtherapie wird der Zahn – sofern außer der Trepanationskavität keine weitere koronale Destruktion vorhanden und auch keine weitere restaurative Therapie erforderlich ist – mit einem Komposit der passenden Farbe abgefüllt. Ein zu opaker oder zu weißer Kunststoff kann die endgültige Farbe des Zahnes negativ beeinflussen, sodass die Farbauswahl sorgfältig erfolgen sollte.
Bei weiterreichender koronaler Destruktion kann eine postendontische Versorgung mit einem adhäsiv befestigten Wurzelstift erfolgen. Aufgrund der guten Kombination ästhetischer und mechanischer Eigenschaften sind hierbei Glaserfaserstifte für eine mittlere koronale Destruktion als ideal anzusehen. Zirkonoxidstifte werden aufgrund ihrer höheren Biegefestigkeit bevorzugt bei einer schweren koronalen Destruktion mit vollständigem Verlust aller axialen Wände eingesetzt. Sowohl Glaserfaserstifte als auch Zirkonoxidstifte erfordern eine adhäsive Befestigung. Im Falle einer prothetischen Versorgung ist sicherzustellen, dass die Krone einen zirkulären Rand intakter Zahnhartsubstanz umfasst (Ferrule-Effekt), (Abb. 6–7).
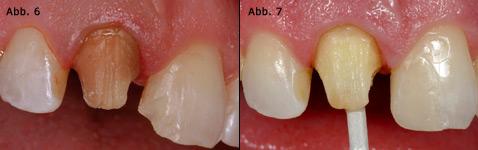
Abb. 6 Für das optimale Ergebnis einer vollkeramischen Restauration ist häufig das Bleichen endodontisch verfärbter Zähne erforderlich. Abb. 7 Deutliche Aufhellung der Zahnfarbe nach internem Bleaching für zehn Tage. Der Zahn wird nachfolgend mit einem Glasfaserstift und einer vollkeramischen Krone versorgt.
Seitenanfang
3. Farbänderungen bei minimalinvasiven Restaurationen
Vollkeramische Veneers haben durch den Einsatz keramischer Werkstoffe mit einer erhöhten Dauerfestigkeit und die Weiterentwicklung der Adhäsivtechnik eine beständige Indikationserweiterung erfahren. Sie stellen heute ein wissenschaftlich anerkanntes minimalinvasives Therapiekonzept dar, dessen klinische Erfolgssicherheit mit der konventionellen Kronenprothetik vergleichbar ist. Keramische Veneers ermöglichen neben Veränderungen der Zahnform und Zahnstellung auch eine Veränderung der Zahnfarbe. Da das ästhetische Ergebnis durch eine dünne Keramikschale mit einer Dicke von 0,5 bis 0,8mm erreicht werden muss, ist die Planung des optimalen Substanzabtrages unerlässlich. Zudem benötigt der Zahntechniker zusätzliche Farbinformationen, die in der konventionellen Kronen- und Brückenprothetik nicht oder nur teilweise benötigt werden. Aufgrund der dünnen Schichtstärke eines Veneers ist die Stumpffarbe von großer Bedeutung. Bei einer starken Zahnverfärbung gibt die Stumpffarbe dem Zahntechniker die Information, dass ein entsprechend opakes Material zur Abdeckung der Verfärbung verwendet werden muss. Von ähnlich großer Wichtigkeit ist die Stumpffarbe dann, wenn sie stark von der Zielfarbe der Restauration abweicht. Präparationsform und zahntechnische Ausführung werden bei einer Farbänderung mittels Veneers maßgeblich durch die Differenz zwischen Stumpffarbe und Zielfarbe bestimmt (Abb. 7–10).
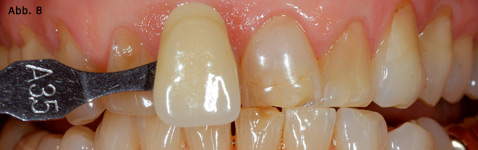
Abb. 8 Bestimmung der Ausgangsfarbe (A3,5) vor Beginn der Präparation für eine Veneerrestauration. Die Zielfarbe ist auf Wunsch der Patientin eine A1.
Hierbei gelten folgende Empfehlungen:
- Differenzen bis zu 2 Zahnfarbstufen, z.B. A3–A1, können mit einer Schichtstärke der Veneers von 0,6–0,7 mm überbrückt werden;
- Differenzen bis zu 3 Zahnfarbstufen, z.B. A4–A1, benötigen eine erhöhte Schichtstärke der Veneers von 0,8–0,9mm. Zudem ist in diesen Fällen eine paragingivale oder leicht subgingivale (0,5mm) vestibuläre Präparation zu empfehlen. Approximale Präparationsgrenzen sollten in den nicht sichtbaren Bereich verlagert werden.
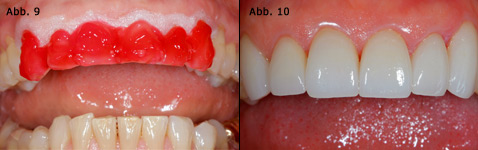
Abb. 9 In-Office-Bleaching mit einem 35%igen Carbamidperodix-Gel zur Verringerung der Diskrepanz zwischen Ist-Farbe und Ziel-Farbe. Abb. 10 Situation nach Eingliederung von sechs presskeramischen Veneers von 13-23.
Für eine möglichst substanzsparende Präparation gilt es daher, die Differenz zwischen Stumpffarbe und Zielfarbe möglichst stark zu minimieren. Das präoperative Bleichen ist daher ein Standardverfahren für eine Farbänderung mit Veneers. Hierbei bieten sich im Wesentlichen drei Vorgehensweisen an:
- In-Office-Bleaching mit 30–35%igen Carbamidperoxid-Gel, 1- bis 2-malige Anwendung;
- Home-Bleaching mit 10–15%igem Carbamidperoxid-Gel oder 7,5–10%igem H2O2-Gel für 7–14 Tage;
- Kombinationstherapie: Einmaliges In-Office-Bleaching mit nachfolgendem Home-Bleaching für fünf bis sieben Tage. Die Kombinationstherapie empfiehlt sich insbesondere bei großen Farbdifferenzen.
Die Präparation sollte aus den folgenden Gründen frühestens sieben bis zehn Tage nach Abschluss der Bleichtherapie erfolgen:
- die definitive Farbbeurteilung kann erst nach sieben bis zehn Tagen vorgenommen werden;
- der erzielbare adhäsive Verbund ist direkt nach der Bleichtherapie reduziert.
Auf diese Weise können mit einer Kombination von Bleichtherapie und Veneertechnik auch umfangreiche Farb- und Formänderungen mit minimalinvasiven vollkeramischen Restaurationen umgesetzt werden.
Zusammenfassung
Der Stellenwert der Aufhellungstherapie erschöpft sich nicht nur in der kompletten Aufhellung des gesamten Zahnbogens, sondern bietet insbesondere im Rahmen restaurativer Konzepte eine möglichst schonende und minimalinvasive Möglichkeit, die Zahnfarbe zu verändern. Im Rahmen der restaurativen Therapie steht hier das Bleichen einzelner Zähne oder Zahngruppen im Vordergrund. Die Aufhellungstherapie ist sowohl als Bestandteil der postendodontischen Versorgung als auch für die Farbänderung bei vitalen Zähnen sinnvoll, wobei für die unterschiedlichen Indikationen allerdings auch verschiedene Materialien und Applikationstechniken eingesetzt werden müssen.
Autor: Dr. med. dent. Sven Rinke MSc, Hanau








