Implantologie 30.01.2020
Digitale Technologie für ästhetische Restauration
share
Vier-Jahres-Follow-up
Der digitale Workflow in der Implantatprothetik hat zu mehr Präzision und Vorhersehbarkeit der Behandlungsergebnisse geführt. Die dreidimensionale Datenerfassung der Ausgangssituation stellt die Grundlage für den Einsatz der CAD/CAM-Technologie zur Planung und Fertigung des Zahnersatzes dar und ermöglicht auf diese Weise eine minimalinvasive Sofortversorgung mit festsitzendem implantatgetragenem Zahnersatz. Insbesondere bei komplexen Patientenfällen mit stark kompromittiertem Knochenlager sind die Verkürzung der Behandlungsdauer, die Reduktion der notwendigen Anzahl chirurgischer Interventionen sowie der Zugewinn an Sicherheit des Therapieverlaufs von hohem Nutzen.
Die 56-jährige Patientin ist seit 2008 in Behandlung. Negative Erfahrungen mit vorbehandelnden Zahnärzten hatten dazu geführt, dass sich bei ihr im Laufe der Jahre ausgeprägte Behandlungsängste entwickelt hatten. Infolge einer generalisierten Parodontitis profunda waren im Ober- und Unterkiefer zudem zahlreiche Zähne verloren gegangen, die in der Praxis implantatprothetisch 2012 (Oberkiefer links) und 2014 (rechter Ober- und Unterkiefer) versorgt wurden (Abb. 1). Die Patientin wünschte nun eine implantatprothetische Rehabilitation im Oberkieferfrontzahnbereich, da infolge der chronischen Parodontopathie und dem damit verbundenen, klinisch und röntgenologisch sichtbaren, hohen Attachmentverlust (Abb. 2 und 3) Zahnlockerungen mit einem Lockerungsgrad von II bis III eingetreten waren. Der Umstand, dass die Patientin eine starke Raucherin ist (mehr als 20 Zigaretten pro Tag), stellte dabei einen zusätzlichen Risikofaktor für den Implantaterfolg dar. Da jedoch die Weich- und Hartgewebsverhältnisse im Bereich der bereits vorhandenen Implantate stabil waren und die Patientin sowohl eine zufriedenstellende Mundhygiene als auch eine gute Allgemeingesundheit und eine entsprechende Motivation für regelmäßige Nachsorgemaßnahmen hatte, wurde eine Implantattherapie durchgeführt.
Diagnostik und Therapieplanung
Die präoperative bildgebende Diagnostik erfolgte mittels digitaler Volumentomografie (NewTom VGi, QR Verona, Italien). Die digitale Planung der Implantatpositionen wurde mit der Software SMOP (Swissmeda, Zürich) durchgeführt (Abb. 4 und 5). Die Zähne 13, 12, 11, 21 und 22 wurden aufgrund ihres hohen Lockerungsgrades II bis III als nicht erhaltungswürdig eingestuft. Lediglich Zahn 23 sollte erhalten bleiben, da er – trotz des horizontalen Knochenabbaus von circa zwei Dritteln der Wurzellänge – keine erhöhte klinisch sichtbare Beweglichkeit aufwies. Aufgrund der auf dem Planungsmodell (Abb. 6) und klinisch erkennbaren Schachtelstellung der natürlichen Zähne und dem damit verbundenen Platzverlust (Abb. 7) wurden insgesamt vier BEGO Semados S- und RS-Implantate (BEGO Implant Systems, Bremen) in Regio 13, 11, 21 und 22 geplant, um einen ausreichend dimensionierten interimplantären Abstand zu gewährleisten. Der fehlende Zahn 22 sollte mittels Brückenglied ersetzt werden. Aufgrund der eingeschränkten Platzverhältnisse sollte die Positionierung des Implantats in Regio 13 nicht wie bei den anderen drei Implantaten erfolgen, die exakt in der jeweiligen Extraktionsalveole platziert wurden, sondern im Bereich des knöchernen Septums zwischen den Extraktionsalveolen der Zähne 13 und 12 (Abb. 8).
Die Dimensionen des Alveolarfortsatzes betrugen in vertikaler Richtung circa 15 mm und in horizontaler Richtung circa 8 bis 9 mm.
Die Bohrschablone wurde präoperativ gedruckt (Eden260V, Stratasys, USA) anhand der dreidimensionalen Daten des DVT. Der definitive Zahnersatz wurde als verschraubbare Brücke aus einem computergefrästen Zirkonoxidgerüst und einer geschichteten Keramikverblendung geplant, um die bestmögliche Ästhetik mit der größtmöglichen Sicherheit bei technischen und/oder biologischen Problemen zu verbinden. Eine Brücke aus gegossenem Nichtedelmetall (Wirobond SG, BEGO) mit einer Kompositverblendung (crea.lign, bredent, Senden) war als provisorische Sofortversorgung nach Implantatinsertion vorgesehen.
Operatives Vorgehen
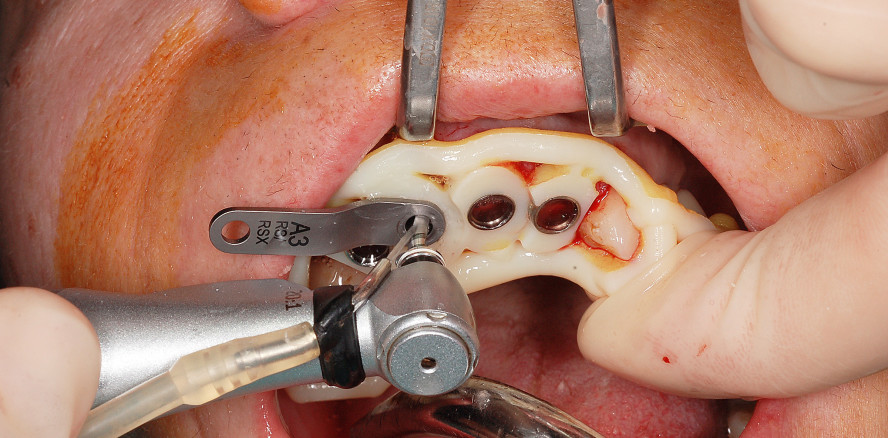
Der operative Eingriff erfolgte unter Lokalanästhesie (Artikamine 1:100.000, Adipharm SA, Athen). Zunächst wurden die fünf nicht erhaltungswürdigen Zähne 13–22 unter größtmöglicher Schonung des Alveolenknochens extrahiert (Abb. 9 und 10). Nach Bildung eines minimalinvasiven Mukoperiostlappens erfolgte die navigierte Präparation für die Implantate mit einem Bohrersatz (BEGO Guide; Abb. 11). Die Bohrschablone wurde auf den Restzähnen bzw. implantatprothetischen Rekonstruktionen befestigt und während der Präparation zusätzlich manuell abgestützt (Abb. 12). In Regio 13/12 sowie 22 wurden Implantate (BEGO Semados S) mit einem Durchmesser von 3,25 mm und einer Länge von 13 mm eingesetzt. In Regio 11 und 21 erfolgte die Implantatversorgung mit zwei Implantaten (BEGO Semados RS) mit einem Durchmesser von 3,75 mm und einer Länge von 13 mm (Abb. 13). Alle Implantate wurden ca. 1 mm subkrestal mit einem Torque von 40 Ncm primärstabil inseriert. Über einen Zeitraum von fünf Tagen erfolgte eine prophylaktische postoperative Antibiotikagabe (Augmentin 625 dreimal pro Tag). Als Schmerzmittel wurde Ibuprofen 400 mg verordnet, das bei Bedarf genommen werden sollte. Es traten keine postoperativen Beschwerden oder sonstige Komplikationen ein.
Prothetische Versorgung
Wegen der unterschiedlichen Insertionswinkel der Implantate wurden auf allen Implantaten angulierte Abutments aus Titan verwendet (PS MultiPlus, BEGO Implant Systems). Die Eingliederung der um 20° angulierten Abutments (PS MultiPlus) fand intraoperativ statt (Abb. 14). Die Abformung erfolgte unmittelbar postoperativ über die Abformpfosten konventionell im offenen Verfahren (MultiPlus open tray impression).
Als Abformmaterial diente das A-Silikon Variotime VPS (Heraeus Kulzer, Hanau), welches eine kurze Abbindezeit im Mund hat und sich durch eine sehr gute Dimensionsstabilität auszeichnet. Die provisorische Versorgung und eine verschraubbare Brücke aus einem kompositverblendeten Nichtedelmetallgerüst erfolgte circa zwölf Stunden nach dem operativen Eingriff (Abb. 15). Das Kontrollröntgenbild unmittelbar nach Eingliederung der provisorischen Brücke zeigte eine gute Positionierung der Implantate und einen guten Sitz der Suprastruktur (Abb. 16).
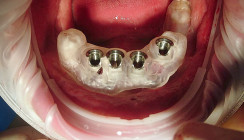
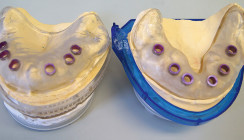
Nach einer sechsmonatigen Belastungsphase erfolgte die definitive prothetische Versorgung. Während der Belastungsphase mit der provisorischen Brückenversorgung waren weder technische noch biologische Komplikationen eingetreten. Die periimplantären Verhältnisse waren am Tag der Abformung für die Herstellung der definitiven Brücke reizlos (Abb. 17). Die Abformung erfolgte erneut konventionell mittels Variotime VPS über die systemeigenen Abformpfosten (MultiPlus open tray impression; Abb. 18). Nach der Abformung konnte die klinische Situation mittels Zahnfleischmaske und MultiPlus Modellanaloge problemlos auf das Meistermodell übertragen werden (Abb. 19). Als Verbindungselement zwischen der Suprakonstruktion und den Abutments wurden systemeigene Titanzylinder verwendet, die im Brückengerüst integriert wurden. Die Brückenversorgung wurde aus einem Zirkonoxidgerüst gefräst (KATANA Zirconia, Kuraray Noritake Dental) und mit einer geschichteten Keramikverblendung (IPS e.max, Ivoclar Vivadent) versehen (Abb. 20). Aufgrund der fortgeschrittenen Alveolarfortsatzatrophie wurde der krestale Anteil der Brücke als marginale Gingiva gestaltet und mit rosa Keramik geschichtet. Die Verschraubung der Brücke erfolgte mittels der systemeigenen Originalschrauben aus Titan (Abb. 21). Klinisch war eine gute Passform erkennbar (Abb. 22). Die Restauration fügte sich harmonisch und ästhetisch ins Gesamtbild ein (Abb. 23).
Die Patientin wurde intensiv in Bezug auf die Wichtigkeit einer täglichen Mundhygiene instruiert und erhielt individuelle Pflegeanleitungen, wie beispielsweise dem Einsatz von Interdentalbürsten.
Die periimplantären Verhältnisse und die Funktion der prothetischen Restauration waren auch nach einer vierjährigen funktionellen Belastungsphase einwandfrei, was auf die regelmäßigen Nachsorgetermine und die gute häusliche Mundhygiene der Patientin zurückgeführt werden kann (Abb. 24 und 25). Während des vierjährigen Follow-ups waren weder biologische noch technische Komplikationen eingetreten. Auf dem Abschlussröntgenbild konnten nach der Tragedauer von zwei (Abb. 26 und 27) bzw. vier Jahren keine krestalen Knochenverluste oder sonstigen röntgenologisch sichtbaren Komplikationen beobachtet werden (Abb. 28).
Diskussion
Die klinischen Voraussetzungen für die Durchführung einer implantatprothetischen Rehabilitation waren im vorliegenden Patientenfall nicht ideal. Der Umstand, dass die Patientin eine starke Raucherin ist, trug in gleich zweifacher Weise dazu bei, dass von einem hohen Risiko für biologische Komplikationen auszugehen war, denn Rauchen gilt sowohl als hoher Risikofaktor für die Entstehung von Parodontalerkrankungen als auch von Periimplantitiden.5,8,17,30,33,40,42
Eine frühere bzw. weiterhin bestehende chronische Parodontitis stellt ihrerseits ebenfalls einen hohen Risikofaktor für die Entstehung periimplantärer Erkrankungen und/oder für Implantatverluste dar.5,7,34,36 Kommen beide Risikofaktoren wie im vorliegenden Fall zusammen, gilt es abzuwägen, inwieweit eine implantatprothetische Therapie erfolgreich und nachhaltig durchgeführt werden kann.
Der Erfolg einer implantatprothetischen Versorgung hängt dabei nicht nur in hohem Maße von den beiden genannten systemischen Risikofaktoren ab. Neben einer regelmäßigen Nachsorge in der zahnärztlichen Praxis ist der Implantaterfolg auch insbesondere von der Motivation des Patienten und dessen Fähigkeiten zur Durchführung einer täglichen Mundhygiene abhängig.3,4,19,24,29,32 Zudem besteht aufgrund von Erkenntnissen aus aktuellen Übersichtsarbeiten eine problematische Sicht der Patienten in Bezug auf die Mundhygiene nach Implantattherapie. Einerseits scheinen große Wissenslücken über effektive Mundhygienemaßnahmen vorzuliegen.20 Andererseits scheinen Patienten häufig davon auszugehen, dass bei Implantaten keine speziellen Hygienemaßnahmen notwendig sind.14 Die Kommunikation zwischen Behandler und Patient stellt daher einen grundsätzlichen Erfolgsfaktor dar, der nicht unterschätzt werden sollte. Der Zahnarzt ist noch vor den Medien, der Familie und dem Freundeskreis die führende und wesentliche Informationsquelle in Bezug auf zahnärztliche Behandlungs- und Nachsorgemaßnahmen.6 Die hohe Motivation der Patientin zur Wahrnehmung regelmäßiger Recalltermine und ihre gute häusliche Mundhygiene stellten letztendlich die Weichen zur Durchführung der geplanten Behandlung. Zusätzlich wurde die Patientin in Bezug auf die erforderlichen Mundhygienemaßnahmen instruiert und in ein Nachsorgeprogramm aufgenommen, an welchem sie regelmäßig teilnahm.
Das Sofortbelastungsprotokoll und die Insertion in frische Extraktionsalveolen wurden aus mehreren Gründen gewählt. Zum einen konnte durch beide Protokolle sowohl die Behandlungszeit verkürzt als auch die Anzahl chirurgischer Eingriffe reduziert werden. Des Weiteren war bei der Patientin eine primärstabile Verankerung der Implantate mit Werten des Insertionstorque von 40 Ncm möglich, die ebenfalls eine Sofortbelastung ermöglichen.11 Eine bestehende Parodontalerkrankung gilt dabei nicht zwingend als Kontraindikation für eine Sofortbelastung, wie in mehreren klinischen Studien gezeigt werden konnte.9,10 Eine regelmäßige Nachsorge ist auch hier von zentraler Bedeutung für den Behandlungserfolg.22 Die gewählten Protokolle zur Sofortinsertion und Sofortbelastung der Implantate wurden nicht zuletzt infolge der dreidimensionalen bildgebenden Diagnostik und Planung der Implantatpositionen ermöglicht. Insbesondere bei Patienten, in welchen wie im vorliegenden Fall mit Komplikationen gerechnet werden kann, wird die dreidimensionale Diagnostik empfohlen.35
Auch der Einsatz der navigierten Implantatchirurgie ist sehr dazu geeignet, die Komplikationsrate gering zu halten und ein minimalinvasives Vorgehen zu ermöglichen.15 Die Abstützung der Bohrschablone auf den Restzähnen führte zusätzlich zu einer guten Reproduzierbarkeit und Stabilisierung der intraoralen Position der Schablone und ermöglichte dadurch eine höhere Präzision bei der Implantatbohrung.27 Die Entscheidung, Implantate unmittelbar nach Extraktion der parodontal geschädigten Zähne zu inserieren, wurde u. a. auch aus dem Grund getroffen, um eine weitere unerwünschte Resorption des Alveolarknochens zu reduzieren. Bei der sogenannten Remodellierung des Alveolarknochens nach Zahnextraktion handelt es sich um einen unvermeidbaren physiologischen Prozess, der infolge des Verlustes der spezifischen Zahnhaltegewebe (Sharpey’sche Fasern, Lamina dura) eintritt.2,13 Dabei ist der Verlust des Alveolarknochens in horizontaler Richtung stärker ausgeprägt als in vertikaler Richtung.12,16,38,39
Das Resorptionsmuster hätte zu einer weiteren Reduktion des ohnehin bereits stark kompromittierten knöchernen Implantatlagers geführt. Durch die Sofortimplantation kann eine zufriedenstellende Erhaltung des Kieferkamms erreicht werden, sofern der Erhalt der bukkalen Wand nach Extraktion möglich ist.43
Im vorliegenden Patientenfall wurde der Zahnersatz bedingt herausnehmbar (verschraubt) hergestellt, auch wenn hinsichtlich der klinischen Vor- und Nachteile der Art der prothetischen Befestigungsart auf Implantaten in der Literatur weitestgehend Unklarheit besteht. In Bezug auf klinische Parameter wie krestale Knochenverluste, Sondierungstiefen oder Blutungsindizes konnten zwischen beiden Befestigungsarten einerseits keine Unterschiede festgestellt werden, wie ein systematischer Review anlässlich der ersten Osstem Advanced Dental Implant Research and Education Center Consensus Conference in 2017 in der italienischen Stadt Avegno ergab.37
In anderen systematischen Übersichtsarbeiten wird demgegenüber angegeben, dass verschraubter implantatprothetischer Zahnersatz offensichtlich sowohl zu geringeren biologischen Komplikationen als auch technischen Komplikationen führen soll.23,28,41 Zementierte implantatprothetische Lösungen scheinen ihrerseits zu geringeren krestalen Knochenverlustraten und höheren Implantaterfolgsraten zu führen als verschraubte prothetische Suprastrukturen.18 Fest steht dabei, dass beide Befestigungsarten ihre spezifischen Probleme haben.21,31 Bei verschraubten Restaurationen sind beispielsweise Lockerungen der Prothetikschraube und damit ein Retentionsverlust sowie Frakturen der Verblendung offensichtlich die häufigsten Komplikationen.25,28
Es wurde die Verschraubung des implantatgetragenen Zahnersatzes gewählt, um eine regelmäßige professionelle hygienische Nachsorge der Implantate zu ermöglichen und ggf. bei technischen und/oder biologischen Komplikationen frühzeitig zahnärztlich einschreiten zu können.31
Ein weiterer implantatprothetischer Faktor mit einem gewissen Risikopotenzial war der Einsatz abgewinkelter Abutments. Ihr Einfluss auf biologische bzw. technische Komplikationen bei implantatprothetischen Versorgungen ist derzeit ebenfalls noch unklar. Während in einer systematischen Übersichtsarbeit kein Einfluss auf den periimplantären Knochenverlust oder die Implantatüberlebensraten erkennbar war, ergab eine aktuelle Metaanalyse, dass der Einsatz angulierter Implantate zu signifikant höheren krestalen Knochenverlustraten führt als nicht angulierte Abutments.1,26 Angaben zu technischen Komplikationen waren sowohl im systematischen Review als auch in der Metaanalyse aufgrund der eingeschränkten Datenlage nach Aussage der Autoren nicht möglich.
In der Metaanalyse wurden zudem keine Angaben zum Ausmaß der Angulation der Abutments und ihrem Einfluss auf Komplikationen gemacht. In der systematischen Übersichtsarbeit wurden Implantatangulationen zwischen 15 und 30° untersucht. Im vorliegenden Patientenfall wurden Abutments mit einer Angulation von 20° verwendet. Dennoch waren keinerlei Komplikationen während des vierjährigen Follow-up eingetreten.
Zusammenfassung
Der vorliegende Fallbericht zeigt beispielhaft, dass auch bei nicht optimalen Voraussetzungen die Versorgung von Patienten mit einer langzeitstabilen implantatprothetischen Versorgung möglich sein kann. Mittels der dreidimensionalen Planung und der navigierten Implantatchirurgie können auch komplexe Fälle in einem Sofortinsertions- und Sofortbelastungsprotokoll vorhersehbar, effizient und ohne große Belastung für den Patienten behandelt werden. Neben dem Einsatz des digitalen Workflow ist die regelmäßige hygienische Nachsorge in der Zahnarztpraxis und die regelmäßige Durchführung der häuslichen Mundhygiene eine weitere wichtige Voraussetzung für den Langzeiterfolg der implantatprothetischen Versorgung.
Weitere Autoren: Dr. Nikos Kournetas, Diamantis Tsifoutakos
Die vollständige Literaturliste gibt es hier.
Der Beitrag ist im Implantologie Journal erschienen.
Foto: Autoren