Implantologie 09.12.2014
Gingiva-Biotyp: Einfluss auf chirurgisch-restaurative Implantattherapie
share
Für einen ästhetischen, implantatgetragenen Zahnersatz ist eine Analyse des periimplantären Gewebes der Nachbarbezahnung unerlässlich. Dabei ist eine visuelle Beurteilung des gingivalen Biotyps für die Vorhersagbarkeit eines Eingriffs nicht ausreichend. Im Artikel wird eine zuverlässige Methode zur Ermittlung des gingivalen Biotyps mittels Parodontalsonde vorgestellt.
Während die knöcherne Einheilung von Implantaten sowohl durch klinische Studien als auch durch pro- und retrospektive Analysen vorhersagbar bestätigt werden kann, stellt die Integration des periimplantären Weichgewebes eine Herausforderung in Bezug auf biologische und ästhetische Aspekte dar. Dies gilt im besonderen Maße für implantatgetragene Rekonstruktionen im Frontzahngebiet.1 Implantatgetragener Zahnersatz ist nur dann ästhetisch, wenn er zu den perioralen Gesichtsstrukturen passt. Die Merkmale des periimplantären Gewebes (Zustand, Höhe, Volumen, Farbe und Kontur) müssen zur gesunden Nachbarbezahnung passen.2 Zur Vermeidung ästhetischer Einbußen ist eine genaue Analyse der vorhandenen Hart- und Weichgewebssituation unerlässlich. Insbesondere bei Patienten mit einer mittleren bis hohen Lachlinie spielt das Aussehen der periimplantären Mukosa eine entscheidende Rolle. In der Literatur besteht Einigkeit darüber, dass die Dicke und Morphologie des Weichgewebes Einfluss auf die Rezessionsanfälligkeit oder auf die Prognose eines ästhetisch-plastischen parodontal- oder implantatchirurgischen Eingriffs hat.3–6 Kenntnisse über die unterschiedlichen Weichgewebestrukturen um Zähne und Implantate sind daher von besonderer Relevanz.
Aufbau der Gingiva
Die Gingiva stellt den äußersten Bereich des parodontalen Gewebes dar und erstreckt sich von der mukogingivalen Grenzlinie bis zum Gingivalsaum. Man unterscheidet die freie und die befestigte Gingiva sowie die interdentale Gingiva. Die freie Gingiva erstreckt sich an den bukkalen und oralen Zahnflächen ausgehend vom Gingivalsaum auf einer Breite von ca 1,5 mm bis auf die Höhe der Schmelz-Zement-Grenze. Die befestigte Gingiva ist fest mit dem koronalen Alveolarfortsatz verbunden und schließt sich nach apikal hin an die freie Gingiva an. Sie reicht bis an die mukogingivale Grenzlinie heran und kann in ihrer Breite individuell und altersbedingt variieren.7 Die interdentale Papille, welche aus befestigter und unbefestigter Gingiva besteht, wird in ihrer Ausdehnung von den interdentalen Kontaktpunkten und dem interdentalen Knochenseptum bestimmt. Vestibulär und oral wölbt sich das Gewebe nach außen und bildet die Papille. Zwischen den oralen und vestibulären Anteilen befindet sich der interdentale Col, eine sattelförmige Mulde. Die Papillen sind für den typischen girlandenförmigen Verlauf der Gingiva entlang der Zahnreihen verantwortlich. Gesunde Gingiva ist blassrosa, besitzt eine straffe Konsistenz und kann im Bereich der keratinisierten Oberfläche Stippelungen aufweisen. Die epithelialen Strukturen der Gingiva sind das orale Gingivaepithel (zur Mundhöhle gerichtet), das orale Sulkus epithel (zur Zahnoberfläche gerichtet) und das Saum epithel (Kontaktbereich zwischen Gingiva und Zahn). Das orale Gingivaepithel ist ein keratinisiertes, mehrschichtiges Plattenepithel, das in vier Schichten untergliedert wird: Stratum basale, Stratum spinosum, Stratum granulosum und Stratum corneum. Zum Zahn hin geht das orale Gingivaepithel in das orale Sulkusepithel über. Beide Epithelien sind im Aufbau ähnlich und werden durch subepitheliales Bindegewebe vom Alveolarknochen getrennt. Die Anteile des Bindegewebes, die bis ins Epithel reichen, bezeichnet man als Bindegewebspapillen und gegenläufig als Epithelzapfen. Im Bereich der befestigten Gingiva bildet diese Verzapfung des Epithels mit dem darunterliegenden Bindegewebe die Lamina propria aus, welche für die typische, jedoch unterschiedlich ausgeprägte Stippelung der befestigten Gingiva verantwortlich ist. Das orale Sulkusepithel und das orale Gingivaepithel sind bis zu 80 % parakeratinisiert. Die unterschiedlich starke Keratinisierung des gingivalen Epithels stellt jedoch keine Anpassung an funktionelle Anforderungen dar, sondern wird durch genetische Faktoren bestimmt.8 Das nicht keratinisierte und undifferenzierte Saumepithel umschließt den Zahn zirkulär 2 mm hoch und endet unter gesunden Voraussetzungen apikal der Schmelz-Zement-Grenze. Im Gegensatz zum oralen Sulkus- und Gingivaepithel ist das gesunde Saumepithel nicht mit dem subepithelialen Bindegewebe verzahnt. Es weist im Vergleich zu diesen Epithelien eine deutlich höhere Erneuerungsfähigkeit auf. Das Saumepithel bildet sowohl eine physiologische Barriere zwischen den oralen Epithelien und dem Alveolarknochen als auch einen immunologischen Kontakt- und Reaktionsbereich, um entzündliche Reaktionen knochenfern auszutragen.
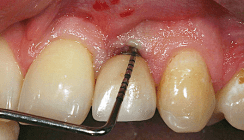
Periimplantäres Weichgewebe
In der vorliegenden Untersuchung wurde der gingivale Biotyp an jeweils nicht erhaltungswürdigen Zähnen bestimmt.18 In der täglichen Praxis werden die entsprechenden Fälle häufig implantologisch versorgt, weshalb im Folgenden die Unterschiede in der Anatomie zwischen parodontalem und periimplantärem Weichgewebe beschrieben werden. Periimplantäres Gewebe unterscheidet sich von der Gingiva am natürlichen Zahn vor allem durch fehlenden Zement und parodontal fixierte krestale Mukosa. Zusätzlich ist die Zahl der Fibro blasten reduziert und das Gewebe ist reicher an Kollagen. Die Kollagen fasern verlaufen nur parallel zur Implantatober fläche (Abb. 1.). Gemeinsamkeiten zwischen parodontalem und periimplantärem Weichgewebe bestehen beim oralen Epithel, Sulkusepithel und Saumepithel. Es können jedoch auch Unterschiede der beiden Weichgewebsarten belegt werden. Periimplantäre Mukosa verfügt über kein bindegewebiges Attachment und zeigt eine hypovaskuläre-hypozelluläre Bindegewebszone in der Nachbarschaft des Implantats.9 Weiterhin ist es durch eine fehlende Blutversorgung aus dem Parodontalligament charakterisiert. Roos-Jansaker et al. konnten zeigen, dass bei fehlender befestigter keratinisierter Gingiva das Risiko für Mukositis und Periimplantitis um Implantate signifikant erhöht ist.10

Gingivaler Biotyp und biologische Breite
Mit dem Begriff gingivaler Biotyp wird die Dicke, Struktur und das Aussehen der Gingiva bezeichnet. Als Synonyme werden die Begriffe parodontaler Biotyp, gingivaler Phänotyp oder gingivaler Morphotyp verwendet. Die Vielzahl der in der Literatur verwendeten Synonyme zeigt, dass eine einheitliche, standardisierte Nomenklatur fehlt. Gleichwohl geht man davon aus, dass der Gewebebiotyp einer der wichtigsten prognostischen Faktoren für die Vorhersagbarkeit eines plastisch-ästhetischen parodontaloder implantatchirurgischen Eingriffes ist.11,12 Obwohl aus wissenschaftlicher Sicht noch nicht ausreichend geklärt, beruht diese Einschätzung auf der Annahme, dass die Dicke der keratinisierten Gingiva einen Einfluss auf die Rezessionsanfälligkeit des Gewebes hat. Kan et al. konnten nachweisen, dass sofort inserierte Frontzahnimplantate bei Anwesenheit eines dicken gingivalen Biotyps signifikant weniger bukkale Geweberezessionen in einem 2- bis 8-jährigen Beobachtungszeitraum zeigten als bei dünnem gingivalen Biotyp.13 Erschwerend kommt hinzu, dass der Biotyp bei der klinischen Untersuchung nur durch die rein visuelle Beurteilung oder unter Zuhilfenahme einer Parodontalsonde ermittelt werden kann. Anhand der visuellen Beurteilung werden grundsätzlich zwei verschiedene gingivale Biotypen unterschieden: gewebestarker oder dicker gingivaler Biotyp und gewebeschwacher oder dünner gingivaler Biotyp. Der Übergang zwischen diesen beiden Biotypen verläuft fließend und die klinische Klassifizierung ist stark untersucherabhängig. Der Biotyp ist abhängig von genetischen Faktoren, der bukkolingualen Zahn- oder Implantatposition sowie der Knochenmorphologie. Innerhalb eines Patienten können aufgrund der verschiedenen Faktoren mehrere Biotypen auftreten. Neben der Dicke des labialen Weichgewebes muss auch immer dessen vertikale Dimension berücksichtigt werden. Die Weichgewebshöhe am Zahn oder analog am Implantat wird als biologische Breite bezeichnet.14 Sie setzt sich aus zwei Strukturen zusammen, dem epithelialen Attachment und dem bindegewebigen Attachment. Zusammen bilden diese zwei Strukturen eine Schutzfunktion an der Durchtrittsstelle von Zähnen oder Implantaten in die Mundhöhle.15 Grunder et al. stellten fest, dass es sich bei der Ausbildung der biologischen Breite immer um ein dreidimensionales Geschehen mit sowohl einer vertikalen als auch einer horizontalen Komponente handelt.16 Im Mittel beträgt die Höhe der biologischen Breite 2,04 mm. Sie setzt sich zusammen aus 1,07 mm bindegewebigem Attachment und 0,97 mm epithelialem Attachment. Die Dimension des bindegewebigen Attachments ist sehr konstant, wohingegen der Wert des epithelialen Attachments großen Schwankungen unterliegt. Da angenommen wird, dass zwischen dem gingivalen Biotyp und der Anfälligkeit für Rezessionen nach einer chirurgischen oder restaurativen Therapie ein direkter Zusammenhang besteht, stellt sich die Frage, wie man die Weichgewebsdicke vor einem geplanten Eingriff untersucht und nachvollziehbar klassifiziert.9,31,36 Das Ziel unserer aktuellen prospektiven Studie war es, zu ermitteln, wie zuverlässig die visuelle Bestimmung des gingivalen Biotyps im Oberkieferfrontzahnbereich mit und ohne Zuhilfenahme einer Parodontalsonde im Vergleich zu einer direkten Messung ist.17
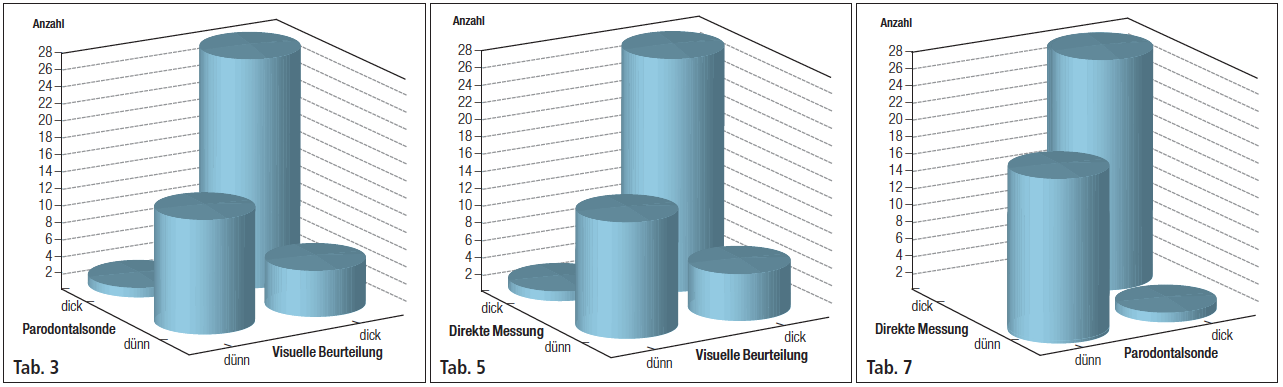
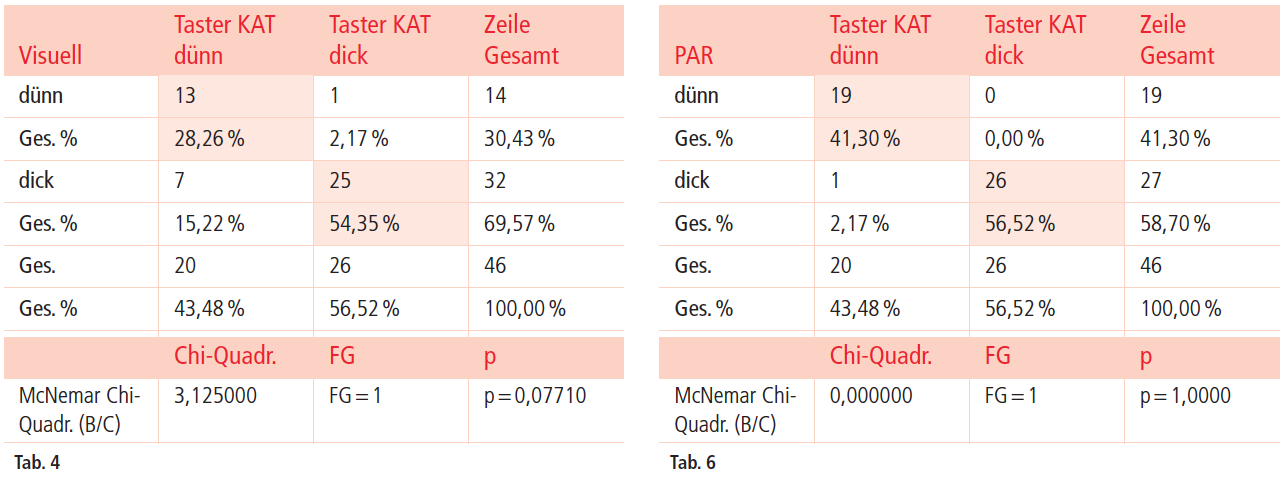
Tab. 3: Gegenüberstellung der Resultate Parodontalsonde und visuelle Beurteilung hinsichtlich der Biotypeinteilung. – Tab. 4: Vergleich Visuelle Bestimmung vs. Taster. – Tab. 5: Gegenüberstellung der Resultate visuelle Beurteilung und direkte Messung hinsichtlich der Biotypeinteilung. – Tab. 6: Vergleich PAR-Sonde vs. Taster. – Tab. 7: Gegenüberstellung der Resultate Parodontalsonde und direkte Messung hinsichtlich der Biotypeinteilung.
Untersuchung zur verlässlichen Bestimmung des gingivalen Biotyps
In einer prospektiven Studie wurden 46 Patienten aufgenommen (26 Männer, 20 Frauen), die jeweils einen nicht erhaltungsfähigen Zahn im Oberkieferfrontzahnbereich aufwiesen. Zur Bestimmung des gingivalen Biotyps wurden drei unterschiedliche Methoden angewandt und verglichen. Die rein visuelle Untersuchung, die visuelle Untersuchung unter Zuhilfenahme einer Parodontalsonde (PCP UNC 15 ST, Hu-Friedy) und die direkte Messung mittels spannungsfreiem Tasterzirkel (Dial Caliper N M/W, Aura-Dental). Nach der visuellen Bestimmung und nach der Untersuchung mittels Parodontalsonde wurde der gingivale Biotyp jeweils als dick oder dünn klassifiziert. Anschließend wurde der jeweilige Zahn extrahiert und eine direkte Messung mit dem Tasterzirkel durchgeführt. Die Messung wurde 2 mm apikal zum freien Gingivarand an dem mittigen fazialen Punkt vorgenommen. Die Messgenauigkeit betrug 0,1 mm. Der gingivale Biotyp galt als dünn, wenn die Messung 1,0 mm oder weniger ergab, und als dick, wenn die Messung mehr als 1,0 mm betrug. Die Untersuchungsergebnisse wurden mit einem McNemar-Test mit einem Signifikanzniveau von p = 0,05 verglichen. Es wurden 23 mittlere Schneidezähne, 15 laterale Schneidezähne und acht Eckzähne extrahiert und der gingivale Biotyp untersucht. In 25 Fällen war eine parodontale Vorschädigung der Extraktionsgrund. In 18 Fällen lag eine Zahnfraktur vor und in drei Fällen war ein endodontisches Versagen des Zahnes der Grund für die Extraktion.
Ergebnisse
Bei den direkten Messungen mit Taster betrug der durchschnittlich gemessene Wert der gingivalen Dicke 1,16 ± 0,48mm. Dies ist mit den in der Literatur verwendeten Werten vergleichbar.4 Dabei waren die Bereiche mit einer gingivalen Dicke von ≤ 1 mm zu 56,5 % der Fälle vertreten und die Be reiche mit einer gingivalen Dicke von < 1 mm zu 43,5 %. In der vorliegenden Studie ergab der Vergleich zwischen der visuellen Bestimmung des gingivalen Biotyps mit der direkten Messung der tatsächlichen Weichgewebsdicke per Tastzirkel keinen signifikanten Unterschied. 38 der 46 Klassifizierungen stimmten überein (82,6 %). Trotzdem muss angemerkt werden, dass die Fehlerquote bei der visuellen Bestimmung bei 17,4 % lag. Hierbei handelt es sich um eine Fehlerquote, die für den klinischen Alltag nicht unerheblich ist. Sollte die rein visuelle Bestimmung des gingivalen Biotyps herangezogen werden, um eine Prognose vor einem geplanten ästhetisch parodontal- oder implantatchirurgischen Eingriff abzugeben, so muss mit einer hohen Misserfolgsquote gerechnet werden. In 15,2 % der Fälle wurde der gingivale Biotyp fälschlich als dick klassifiziert. Ein dicker, gewebestarker gingivaler Biotyp bereitet in der Praxis jedoch weniger Probleme, da er in der Regel zu weniger Rezessionen neigt.17 Die Klassifizierung des gingivalen Biotyps unter Zuhilfenahme einer Parodontalsonde stellt somit eine zuverlässige Methode dar. In unserer Untersuchung wurden 97,8 % der Fälle unter Verwendung einer Parodontalsonde korrekt klassifiziert (p = 1,00).
Folgende Schlussfolgerungen konnten gezogen werden:
- Die alleinige visuelle Beurteilung des gingivalen Biotyps ist als prognostischer Faktor für die Vorhersagbarkeit eines plastisch-ästhetischen parodontal- oder implantatchirurgischen Eingriffes nicht ausreichend.
- Die Bestimmung des gingivalen Biotyps durch Untersuchung mittels Parodontalsonde stellt eine zuverlässige Methode zu Ermittlung des gingivalen Biotyps dar.
Autoren: Dr. med. dent. Peter Gehrke, ZA Axel Rudolph, M.Sc., ZT Carsten Fischer
Hier geht es zur Literaturliste.