Implantologie 30.04.2019
Kieferkammaugmentationen – drei Wege, ein Ziel
share
Neue minimalinvasive Goldstandards
Obwohl in experimentellen Studien lückenlos nachgewiesen wurde, dass autologe, allogene, xenogene und synthetische Knochenersatzmaterialien in der Augmentationschirurgie klinisch absolut vergleichbare Ergebnisse erzielen, werden den verschiedenen Materialklassen weiterhin wundersame Eigenschaften der „Knochenbildungsinduktion“ und „-konduktion“ angedichtet. Vom Standpunkt der Knochenheilung aus gesehen, müssen in der Augmentationschirurgie lediglich die zentralen biologischen Voraussetzungen erfüllt werden, um biokompatibles Material zu osseointegrieren. Am Beispiel der häufig notwendigen Kieferkammverbreiterung werden traditionelle Methoden mit neuen minimalinvasiven Goldstandardmethoden verglichen.
Die biologische Systematik der Alveolarkammatrophie bedingt in der Initialphase eine schnell voranschreitende laterale Atrophie (Breitenverlust) und erst später eine vertikale Atrophie des Kieferkammes (Höhenverlust).1–3 Die iatrogene Komponente mangelhafter minimalinvasiver Vorgehensweise bei Zahnentfernungen (z. B. knochenverlustfreie Zahnentfernungen mit Piezotomen), der Verzicht auf postextraktionelle Maßnahmen zur Alveolar-Ridge-Preservation und langfristig frustrane Parodontitistherapien aggravieren das Problem des lateralen und vertikalen Knochenverlustes zusätzlich.
Bei ständig steigender Nachfrage nach Zahnimplantaten für festsitzende und gut verankerte abnehmbare prothetische Lösungen, sieht sich der Implantologe in zunehmendem Maß mit der Notwendigkeit des Einsatzes von Augmentationsverfahren, hauptsächlich zur Kieferkammverbreiterung, konfrontiert – da bei mangelnder Kieferkammhöhe zunehmend, wenn auch sehr kritisch und ohne Langzeitstudien, der Einsatz immer kürzerer Implantatlängen diskutiert wird.
Die Vorbereitung eines ausreichend breiten Kieferkammes zur Aufnahme von ausreichend dimensionierten dentalen Implantaten, erfolgte lange Zeit mittels lateraler Knochenblockauflagerung mit autologen Knochentransplantaten, die aus der Kinnregion oder der bukkalen Kortikalis des Unterkiefers im Seitzahnbereich entnommen wurden.4,5 Im Zuge des Heilungsvorganges mussten bei dieser sehr invasiven Methode, die hohes chirurgisches Geschick und eine lange Lernkurve verlangt, bis zu 25 Prozent Breitenverlust nach Abheilung in Kauf genommen werden.6 Kurz- und langfristige Komplikationen an den Entnahmestellen der autologen Knochenblöcke (Sensibilitätsstörungen, Devitalisierung der Unterkieferfrontzähne) lassen diese Operationstechnik, in Anbetracht von Alternativen, nicht mehr zeitgemäß, und gegen das Prinzip der Minimalinvasivität gerichtet, erscheinen.7
Die vertikale Kieferkammspaltung und horizontale Distraktion („Crest-Split“) zur Verbreiterung des schmalen Kieferkammes folgen dem evolutionär perfektionierten natürlichen Prinzip der Knochenbruchheilung und sollten bevorzugt mukoperiostlappenfrei und knochenverlustlos mit Piezotomen durchgeführt werden.8,9 Eine simultane Implantatinsertion ist bei dieser Operationstechnik fast immer möglich und laut Operationsprotokoll gewünscht. Der verbleibende interimplantäre „Frakturspalt“ wird mit der neuen Klasse der selbsthärtenden synthetischen Knochenersatzmaterialien – wie auch nach Zahnextraktionen zum Kieferkammerhalt – augmentiert und garantiert eine vollständige Immobilisation des OP-Situs, als Voraussetzung für eine ungestörte Knochenregeneration (Frakturheilung). Der mukoperiostlappenfreie Piezotome-Crest-Split mit selbsthärtendem Knochenersatzmaterial hat sich in einer randomisierten klinischen Studie der autologen Knochenblockauflagerungstechnik als überlegen erwiesen (exemplarische Falldarstellungen siehe Abb. 1a und b sowie Abb. 2a–d).10
Obwohl bereits in den 1980er-Jahren unabhängig voneinander an zwei Universitäten Deutschlands (Göttingen und Kiel) entwickelt, konnte sich die subperiostale Tunneltechnik („Göttinger Strumpf“, „Kieler Wurst“) zur Augmentation atropher Kieferabschnitte mangels geeigneter Augmentationsmaterialien nicht durchsetzen.11–13 Erst mit der Einführung der selbsthärtenden synthetischen Knochenersatzmaterialien 2007 konnte diese Operationstechnik erfolgreich in der täglichen Routine eingesetzt werden und stellt zur Zeit die schonendste und komplikationsärmste Methode zur Kieferkammverbreiterung mit dem geringsten Aufwand dar.14
Fallbeispiel 1
Ein 52-jähriger allgemeinmedizinisch gesunder Patient mit Frontzahnbrücke 13 bis 23, bei fehlenden Zähnen 21 und 22, beklagt nach siebenjähriger Tragezeit die permanente Speisenretention bukkal-apikal der Pontics 21 und 22 bei der Nahrungsaufnahme sowie ein zunehmendes Zischen und Spucken beim Sprechen.
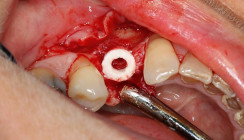
Die klinische und radiologische Untersuchung ergibt einen hochgradig lateral (2 mm) und geringfügig vertikal atrophen Spitzkamm („Messerkamm“) sowie einen retentiven gingivalen Verlauf der Pontic-Ränder mit einem Spaltmaß von 2 bis 3 mm zur Gingiva des atrophen Alveolarkamms Regio 21 und 22 (Abb. 3 und 4). Der Patient ist Leiter eines mittelständischen Unternehmens in der Kommunikationsbranche, kann sich keine längeren Krankenstände leisten und lehnt das temporäre Tragen einer abnehmbaren Teilprothese ab. Diese Lebensumstände sind beispielhaft für die Mehrzahl der Patienten, die unter den bekannten langfristigen funktionellen Nachteilen von Brückenversorgungen leiden. Erschwerend kommt hinzu, dass der Patient über 500 km zu den Behandlungen anreisen muss und sein Hauszahnarzt über keinerlei Erfahrungen in der Oralchirurgie und Nachsorge nach Augmentationsoperationen verfügt.
Therapiemöglichkeiten
1. Klassische laterale Augmentation/Kieferkammverbreiterung
Da wegen des zu erwartenden Breitenverlustes von bis zu 25 Prozent im Endergebnis stets eine massive Überkorrektur erfolgen muss, kann die Knochenblockauflagerungsplastik bei diesem Patienten nur mit einem substanziellen krestalen Einkürzen der Pontics 21 und 22 erfolgen, um Platz für das Augmentat zu schaffen.6 Die Entnahme von autologen Knochenblöcken aus dem Unterkiefer und die Notwendigkeit einer extensiven Mukoperiostlappenpräparation, zur spannungsfreien und dichten Deckung der Augmentation, bedingen unweigerlich eine verlängerte und verstärkte postoperative Morbidität und somit einen inakzeptabel langen Ausfall des Patienten in seiner Berufstätigkeit – samt bekanntem hohen Risiko eines grundsätzlichen Misserfolges der Therapie.10
2. Mukoperiostlappenfreier Piezotome-Crest-Split
Obwohl mit dem minimalinvasiven mukoperiostlappenfreien Piezotome-Crest-Split und Augmentation mit selbsthärtendem synthetischen Knochenersatzmaterial bei geringstmöglichem Komplikationsrisiko und geringstmöglicher postoperativer Morbidität kontinuierlich berechenbare hervorragende Ergebnisse erzielt werden können, scheidet diese Behandlungsoption für den Patienten aus, da zur Durchführung der OP die Pontics 21 und 22 herausgetrennt werden müssten und der Patient erst nach einer zweiwöchigen Abheilzeit eine schleimhautgetragene abnehmbare Prothetik eingegliedert bekommen könnte.9,15 Diese Art der temporären prothetischen Versorgung hat der Patient jedoch kategorisch ausgeschlossen.
3. Subperiostale Tunneltechnik
Im Gegensatz zum mukoperiostlappenfreien Piezotome-Crest-Split ist bei der subperiostalen Tunneltechnik das Heraustrennen der Pontics 21 und 22 nicht notwendig. Im Gegenteil, die Pontics schützen den Augmentationssitus mechanisch und gewährleisten ein Höchstmaß an Immobilisation in diesem muskulär hochaktiven Abschnitt des Vestibulums (Sprechen, Mimik, Nahrungsaufnahme, Lippenbewegungen). Grundsätzlich und für alle Augmentationsverfahren gilt, dass diese unbedingt dem universellen biologischen Diktat der Immobilisation zu folgen haben, um überhaupt erfolgreich sein zu können.14
Der Patient wählte nach der gesetzlich vorgeschriebenen genauen Aufklärung über die verschiedenen Therapiemöglichkeiten die subperiostale Tunneltechnik mit selbsthärtendem synthetischem Knochenersatzmaterial.
Augmentation
Nach bukkaler sowie palatinaler Infiltrationsanästhesie erfolgt eine Mukoperiostinzision, paramedian rechts circa 6 bis 10 mm außerhalb des eigentlichen Augmentationssitus, mit einer vertikalen Länge von circa 15 mm im ständigen Knochenkontakt (Abb. 5).
Mit einem gut geschärften Raspatorium (Abb. 6) oder entsprechender Piezotome-Arbeitsspitze (Abb. 7) wird in ständigem Knochenkontakt das Periost sauber und verletzungsfrei vom darunter liegenden lateral atrophen Kieferkamm abgehoben. Das möglichst verletzungsfreie Ablösen des Periosts, und somit die Bewahrung dessen zentraler biologischer Funktion bei der Knochenheilung, ist eine der Grundvoraussetzungen für die nachfolgende Knochenregeneration, denn nur intaktes Periost (und Endost) vermag als einzige Gewebestruktur die Präosteoblasten für die Mineralisation des knöchernen Kollagengerüstes bereitzustellen.14 Die Präparation des subperiostalen Tunnels erfolgt auch unter den Pontics 21 und 22 über die Spitze des Kieferkammes nach palatinal (Abb. 8).
Anschließend wird der Biolinker (GUIDOR® easy-graft® CRYSTAL, Sunstar Deutschland), der die losen HA/b-TCP-Granula in eine formbare Masse umwandelt, in drei 0,4 ccm Spritzen des Biomaterials eingebracht. Nach einer Einwirkzeitvon 30 bis 60 Sekunden auf die Granula wird das Material zügig in den subperiostalen Tunnel eingebracht (Abb. 9 und 10) und der Kieferkamm anatomisch korrekt modelliert (Abb. 11).
Nach vier bis fünf Minuten erstarrt das Material durch die profuse Blutung aus dem Tunnel zu einem durch die Anatomie vollständig immobilisierten synthetischen Knochenblock – analog zu einem verschraubten autologen Knochenblocktransplantat. Der Wundverschluss erfolgt mit zwei bis drei Einzelknopfnähten (Abb. 12).
Die Heilungsdauer für die Knochenregeneration richtet sich nach den Gesetzen der Biologie und beträgt bei jeglicher Augmentation pro 0,5 ccm Augmentationsvolumen circa zwei bis drei Monate, sodass die sofort belastbare Implantatinsertion für den vorgestellten Patienten sechs Monate nach der Augmentation geplant wurde.
Insertion der Implantate
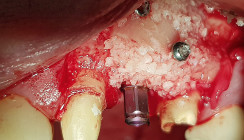
Nach Abtrennen der Pontics 21 und 22 erfolgt an der Kammspitze die Mukoperiostinzision und Darstellung des Kieferkammes. Nach Anlegen der implantatspezifischen Bohrungen für das einteilige, sofort belastbare Implantat (Q1, TRINON Titanium GmbH) kann ein mehr als ausreichend dimensionierter, gut durchbluteter und somit knöchern vollständig regenerierter Kieferkamm mit einer Breite von 6,5 mm festgestellt werden (Breitengewinn > 4 mm; Abb. 13 und 14). Nach Insertion der einteiligen Implantate mit einem Drehmoment von 50 Ncm (Abb. 15), welches eine Sofortbelastung risikolos ermöglicht, erfolgt die unmittelbare Versorgung mit provisorischen Kronen und der Patient kann zu seinem Hauszahnarzt zur weiteren prothetischen Versorgung entlassen werden (Abb. 16).
Fallbeispiel 2
Eine 26-jährige Patientin stellte sich 2009 mit einer Schaltlücke in Regio 22, versorgt mit einer Marylandklebebrücke, in der Praxis vor. Sie beklagte die ständige Lockerung und suchte eine alternative Versorgungsmöglichkeit.
Anamnese
2004 wurde der Patientin ein Implantat in Regio 22 mit einem zweizeitigen Verfahren inseriert. Vier Monate nach der prothetischen Versorgung kam es zu einer Periimplantitis mit Implantatverlust.2005 erfolgte eine Knochenblockaugmentation mit eigenem Knochen aus dem Kinn in Regio 22. Nur zwei Monate später kam es zum Knochenblockverlust wegen Dehiszenzen sowie Dauerschmerzen am Kinn. Hinzu kam ein devitaler Zahn 41.
2006 fand eine erneute Knochenblockaugmentation mit eigenem Knochen aus dem Kinn statt. Die Implantatinsertion und prothetische Versorgung wurde sechs Monate postoperativ vorgenommen. Eine Wurzelkanalbehandlung an 41 erfolgte ebenfalls.
Nach dem erneuten Implantatverlust 2008 wurde die Lücke mit einer Marylandklebebrücke versorgt.
Seit 2009 gab es häufige Lockerungen der Klebebrücke und der Wunsch der Patientin nach einer erneuten implantologischen Versorgung wurde größer.
Chirurgisches Vorgehen
Wie im ersten Fallbeispiel wurde bei der Patientin 2010 eine Kieferkammverbreiterung mittels subperiostaler Tunneltechnik und Augmentation (0,55 ccm) in Regio 22 durchgeführt (Abb. 17–20). Nach einer Einheilzeit von viereinhalb Monaten wurde ein einteiliges Q1-Implantat über einen Gingiva-Stanzen-Zugang inseriert und sofort definitiv prothetisch versorgt (Abb. 21). Die Abbildungen 22 und 23 zeigen die klinische und radiologische Situation Ende 2018.
Diskussion
Die grundsätzliche Frage nach der Wahl der Augmentationsmaterialien für den bestmöglichen Erfolg von Augmentationsverfahren jeglicher Art – autolog, xenogen, synthetisch – ist mittlerweile hinreichend und erschöpfend geklärt. Nur mangelndes Verständnis der Biologie hinsichtlich der gesteuerten Knochenregeneration und überkommene „Traditionen“, halten die Diskussion über den vorgeblichen Goldstandard „autologe Knochentransplantate“ aufrecht. In mittlerweile zahllosen Publikationen bereits nachgewiesen und erst jüngst erneut untersucht, steht fest, dass autologe und allogene Knochentransplantate keine spezifische biologische knochenregenerative Aktivität zeigen (können), da sie ab dem Zeitpunkt der Entnahme aus dem Spenderlager von jeglicher Vaskularisation, und somit der Sauerstoffversorgung, abgeschnitten sind.15 Insbesondere transplantierte Knochenblöcke zur Kieferkammverbreiterung finden erst nach Monaten der Osseointegration und teilweiser Resorption Anschluss an das Blutgefäßsystem.15 Zudem bestehen autologe und allogene Kortikalisblöcke hauptsächlich aus Hydroxylapatit (HA). Auch vermeintliche Unterschiede in der fiktionalen „Osseoinduktivität“ oder „Osseokonduktivität“ zwischen zermahlenen Knochen toter Säugetiere und synthetischen Knochenersatzmaterialien (KE) halten dem kritischen wissenschaftlichen Blick (und der Biologie der Knochenheilung) nicht stand.16
Einzig die präzise Gewährleistung einer ordnungsgemäßen Knochenheilung im Rahmen der Augmentationschirurgie mit den biologischen Heilungsschritten des „Fraktur“-Hämatoms, der Immobilisation und Vaskularisation (heilendes Gewebe benötigt eine absolute Ruhigstellung und mehr Sauerstoff als gesundes Gewebe), der Kollagen-Callus-Formation sowie der Mineralisation (durch Präosteoblasten aus Peri- und Endosteum) können den Erfolg von Augmentationsverfahren garantieren.14,17
Da rein granuläre und lose Knochenersatzmaterialien jeglicher Provenienz das absolute biologische Diktat der Immobilisation des Situs nur mit aufwendigen Stabilisierungsmaßnahmen (gepinnte Membranen) erfüllen können, war in muskulär hochaktiven Bereichen des Vestibulums der verschraubte Knochenblock tatsächlich – jedoch nur wegen seiner mechanischen Stabilität und absoluten Immobilisation – oft alternativlos.
Die Einführung der neuen Klasse der selbsthärtenden synthetischen Knochenersatzmaterialien hat jedoch den autologen Knochenblock als Goldstandard abgelöst und erlaubt auch dem Novizen in der Augmentationschirurgie auf einfache Weise berechenbare, morbiditäts- und komplikationsarme minimalinvasive Augmentationsverfahren einzusetzen.10,14,16
Die vollständige Literaturliste gibt es hier.
Der Beitrag ist im Implantologie Journal erschienen.
Foto: Autor