Implantologie 06.10.2021
Multiple Rezessionsdeckungen mit Kollagenmembran
share
Originaltitel der Publikation „Multiple Rezessionsdeckungen mit Kollagenmembran alternativ zum BGT“
Komplikationslose Wund- und Weichgewebeheilung sind Grundvoraussetzung für den Behandlungserfolg. Aus diesem Grund bietet sich die Biologisierung der Wurzeloberfläche und des Wundareals an. Zunehmend hat sich in den letzten Jahren dafür vernetzte Hyaluronsäure als eine potente Alternative zu den klassischen Biologics etabliert. So ist die HA-Applikation im Vergleich zu Schmelz-Matrix-Proteinen deutlich vereinfacht, da die Wundstelle keiner Konditionierung bedarf und nicht trocken sein muss. Aufgrund der flüssigkeitsbindenden Eigenschaft von Hyaluronsäure ist eine lagestabile Applikation auch in Anwesenheit von Blut o. Ä. problemlos möglich.
Die chirurgische Therapie von Rezessionen und Weichgewebsdefekten ist in den letzten Jahren in der Zahnmedizin zunehmend in den Fokus gerückt. Es ist heute unbestritten, dass eine gesunde Gingiva neben der Zahnhartsubstanz und den knöchernen Strukturen einen elementaren Teil der Mundhöhle darstellt und sowohl ästhetische als auch mechanische Schutzfunktionen hat. Dünne, grazile und unbefestigte Gingiva reagiert empfindlicher auf Traumata und neigt schneller zu Rezessionen und Schrumpfungen. Die dadurch entstehenden Defekte können einerseits das ästhetische Erscheinungsbild der Patienten erheblich beeinträchtigen und andererseits zu einer Exposition der ungeschützten Wurzeloberflächen führen. Die Folgen sind Empfindlichkeiten auf thermische Noxen, erhöhtes Kariesrisiko und stärkere Abrasionen des freiliegenden Wurzeldentins.
Bei der Ätiologie von Rezessionen sind besonders die Dicke der Weichgewebe, die Position der Zähne innerhalb des Zahnbogens und die Mundhygiene relevant. So neigen Patienten, die einen dünnen Biotyp haben und gleichzeitig eine hohe Putzfrequenz und -intensität ausüben, verstärkt zum Verlust der marginalen Gingiva.7
Begünstigt wird dieser Rückgang durch eine prominente Zahnposition außerhalb des Zahnbogens, in den meisten Fällen in bukkaler Richtung. In diesen Situationen ist die dünne Gingiva im Bereich der Zahnwurzeln gegenüber Belastungen stark exponiert und lazeriert langfristig.11, 26 Die Zahnposition ist in den meisten Fällen nur durch eine kieferorthopädische Therapie korrigierbar. Diese kann bei geringem Platzangebot und multiplen Zahnfehlstellungen sehr umfangreich und langfristig sein.
Die vertikalen und horizontalen Weichgewebsdefizite können heute mit verschiedenen chirurgischen Operationstechniken korrigiert werden. Etliche Modifikationen des koronal verschobenen Lappens und der Tunneltechnik sind in den letzten Jahren entstanden. Die simultanen Verwendungen von Bindegewebstransplantaten, verschiedenen Membranen und Biologics wurden dabei intensiv untersucht und publiziert. Häufig kamen Kombinationen verschiedener Zusätze und Modifikationen zum Einsatz.3–5, 12, 15, 28 Rezessionsdeckungen sind auch bei dünnen Weichgeweben erfolgreich, insbesondere wenn zusätzlich zur koronalen Lappenverschiebung noch Bindegewebe verwendet wird. Cairo et al. konnten 2016 in einer Studie zeigen, dass die Erfolge bezüglich vollständiger Wurzeldeckung und Langzeitstabilität höher sind.3
Im Allgemeinen zeigen Rezessionsdeckungen (Abb. 1), unabhängig von der Technik, bessere Ergebnisse, wenn die Gingiva nicht nur verschoben, sondern im gleichen Eingriff mit Bindegewebstransplantaten, Membranen oder Biologics (EMD, Hyaluronsäure) stabilisiert wurde.3, 6, 12, 18
Bei allen neuen Operationstechniken ist die Tendenz zu minimalinvasiven Operationen mit Verzicht auf Entlastungsinzisionen, atraumatischen Naht- und Operationsinstrumenten und dem Ziel einer möglichst geringen Patientenmorbidität erkennbar.
Als Konsequenz sollte die Entnahme von Bindegewebstransplantaten als Goldstandard hinterfragt werden.
Bindegewebstransplantate als Goldstandard?
Als Goldstandard für die Augmentation von Weichgewebe wird in der Literatur die Verwendung von autologen Bindegewebstransplantaten aus der Tuber- oder Gaumenregion angesehen.22, 27 Diese weisen eine hohe Volumenstabilität, Biokompatibilität und gute ästhetische Integration in die umliegenden Gewebe auf.
Dass Bindegewebstransplantate erfolgreich für Weichgewebsaugmentationen, insbesondere der bukkalen Dimensionen, verwendet werden können, wurde in der Literatur in einer Vielzahl an Studien belegt. Neben Korrekturen von Volumendefiziten sowie Aufbauten von periimplantären Geweben wurden Zugewinne an Weichgewebsvolumen durch Bindegewebstransplantate insbesondere im Zusammenhang mit ästhetischen parodontalchirurgischen Eingriffen beschrieben. Bei Rezessionsdeckungen an Zähnen wurden Bindegewebstransplantate zur Verdickung der Weichgewebe bei unterschiedlichen Operations- und Lappentechniken gleichermaßen erfolgreich angewendet.4, 6, 10
Ein großer Nachteil der als Goldstandard anzusehenden autologen Bindegewebstransplantate ist die limitierte Verfügbarkeit. Die Entnahmemöglichkeiten und Dimensionierungen der Transplantate werden in der Breite, Länge und Dicke durch das Weichgewebsvolumen des Gaumens und die Verläufe der Arteria palatina und des Nervus palatinus eingeschränkt. Song et al. untersuchten in einer Studie die Dicke der palatinalen Weichgewebe, indem sie die Computertomografien von Patienten auswerteten, und kamen zu einem durchschnittlichen Wert von 3,83 ± 0,58 mm.21 Bei Frauen waren die Werte mit 3,66 ± 0,52 mm etwas kleiner als bei Männern mit 3,95 ± 0,60 mm. Diese Ergebnisse zeigen daher die Limitation der BGTs bezogen auf die verfügbare Dicke der Gewebe.
Ein weiterer Nachteil der Bindegewebstransplantate ist die erhöhte Patientenmorbidität. Die Entnahme am Gaumen oder Tuber erfordert ein zweites OP-Gebiet, das durch nah angrenzende Nerven- und Blutgefäße postoperativ für die Patienten mit erhöhten Schmerzen und Komplikationen verbunden ist. Für die Behandler stellt die BGT-Entnahme zudem einen zeitlichen Mehraufwand dar, verglichen mit der gleichen Operation ohne BGT.3
Ersatzmatrizen als Alternative zum BGT
Um die oben genannten Nachteile eines autologen Bindegewebstransplantats zu vermeiden, sind verschiedene Ersatzmatrizen verfügbar. Solche können von einem menschlichen Spender stammen (allogen) oder tierischen (xenogen) Ursprungs sein. Außerdem können die Matrizen anhand des Ursprungsgewebes differenziert werden und ob die Zusammensetzung der Strukturen chemisch zusätzlich verändert wurde. Alle Ersatzmatrizen werden durch verschiedene Verfahren aufbereitet, desinfiziert und gereinigt, um eine sichere Anwendung zu ermöglichen. Sie weisen im Vergleich zu den autologen Transplantaten mehrere Vorteile auf. Sie sind biokompatibel, bei Knochenaugmentationen gut erforscht, zeigen gute Integration in die umliegenden Weichgewebe und sind fast unbegrenzt verfügbar.1, 5, 8 Ein zweites Operationsgebiet entfällt, ebenso die oben genannten intraoperativen und postoperativen Risiken und Komplikationen.
In klinischen Studien konnten vergleichbare Erfolge mit Kollagenmatrizen und Bindegewebstransplantaten erreicht werden. Thoma et al. verwendeten für die bukkale Konturaugmentation um Einzelzahnimplantate beide Materialien und konnten keine signifikanten Unterschiede bei den Dimensionsgewinnen feststellen (BGT 1,5 mm vs. Kollagenmatrix 1,0 mm).23
Weitere erfolgreiche klinische Anwendungen von Kollagenmatrizen wurden durch Fischer et al. bei Konturaugmentation um Implantate in der ästhetischen Zone oder im Zusammenhang mit Rezessionsdeckungen von Miller-Klassen I und II durch Aroca et al. und Cardaropoli et al. gezeigt.1, 5, 8 Sowohl Aroca et al. als auch Cardaropoli et al. verwendeten Bindegewebstransplantate und Kollagenmatrizen bei Rezessionsdeckungen und resümierten gleichermaßen, dass Kollagenmatrizen bei der Deckung von Rezessionsdefekten erfolgreich verwendet werden konnten. Aroca et al. berichteten von 1,0 ± 0,3 mm bukkalem Volumengewinn bei Kollagenmatrizen und 1,3 ± 0,4 mm bei Bindegewebstransplantaten und stellten damit einen statistisch signifikanten Unterschied bezüglich der Zunahme der bukkalen Weichgewebsdicke fest. Im Gegensatz dazu berichteten Cardaropoli et al. bei der Therapie von Rezessionsdefekten mit CAF + BGT bzw. CAF + Kollagenmatrix von 1,23 mm Volumengewinn bei Bindegewebstransplantaten und 1,00 mm bei Kollagenmatrizen und stellten damit keinen signifikanten Unterschied zwischen Test und Kontrollgruppe fest.Ein limitierender Faktor der xenogenen Ersatzmaterialien sind die teils ausgeprägten Schrumpfungen. So berichteten Thoma et al. in einer Vergleichsstudie zur Weichgewebsaugmentation mittels BGT oder Kollagenmembran zwar von vergleichbaren Volumengewinnen bei Studienabschluss, aber hohen Schrumpfungen, sowohl bei der Kollagenmembran mit -0,4 ± 1,4 mm als auch beim BGT mit -0,4 ± 0,2 mm.23 Die meisten Veränderungen traten in den ersten drei Monaten auf.
Diese Erkenntnisse decken sich mit verschiedenen weiteren Studien, bei denen Volumenschrumpfungen untersucht wurden.2, 13, 19, 25 Bezeichnend ist dabei das Ergebnis der Studie von Moslemi et al., bei der Rezessionsdeckungen an Miller-Klassen I und II mit einer allogenen Membran oder mit Bindegewebstransplantat durchgeführt wurden.13 Nach fünf Jahren waren die Rezessionen in beiden Gruppen stabil gedeckt, das allogene Material aber fast vollständig geschrumpft.
Rezessionsdeckung mit porciner Perikardmembran
Perikardmembranen zählen zur Gruppe der resorbierbaren nativen Membranen. Letztere stellen den Behandlungsstandard bei GBR-Anwendungen dar. Perikardmembranen zeichnen sich dadurch aus, dass sie durch ihre Mehrschichtigkeit eine verlängerte Resorptionszeit im Vergleich zu anderen nativen Kollagenmembranen bzw. -matrizen aufweisen. Neben ihrer Anwendung in der Dentalmedizin finden sie u. a. Einsatz in der Gefäß-, Herz- und Thoraxchirurgie.9
Aufgrund ihrer längeren Verweildauer im Vergleich zu anderen nativen Kollagenmembranen sowie ihrer äußerst angenehmen Handhabung (reißfest und zugleich anschmiegsam) bieten Perikardmembranen vielversprechende Voraussetzungen als Weichgewebematrix, insbesondere hinsichtlich der zu erwartenden Volumenstabilität nach Augmentation. Dies konnte in einer klinischen Studie gezeigt werden, in der 62 Miller I/II-Rezessionen erfolgreich mit einer bovinen Perikardmembran und einem koronalen Verschiebelappen behandelt wurden.17 Sowohl die Gingivadicke als auch die Breite der keratinisierten Gingiva wurden vergrößert. Die erzielte Wurzeldeckung ist mit bestehenden Techniken vergleichbar. Allerdings wird bei Verwendung eines bovinen Perikards im Vergleich zum BGT eine ausgeprägtere Entzündungsreaktion beobachtet, was zu einer verzögerten frühen Wundheilung führt.18
Verbesserung von Heilungsvorgängen durch Hyaluronsäure
Sowohl tierexperimentelle als auch klinische Studien konnten eindeutig eine signifikante Verbesserung der Wundheilung durch Hyaluronsäure im Sinne einer besseren Blutversorgung und schnelleren Heilungszeit zeigen.14, 24 In einer tierexperimentellen Arbeit von Shirakata et al. wurde sogar der histologische Nachweis für eine parodontale Regeneration bei gingivalen Rezessionsdefekten nach Behandlung mit CAF und HA erbracht.20
Eine weitere prospektive Vergleichsstudie von Pilloni et al. untersuchte den Einfluss von HA auf das Ergebnis einer chirurgischen Wurzeldeckung von Rezessionen der Miller-Klasse I mithilfe einer koronalen Verschiebelappentechnik. In der HA-Gruppe konnte eine statistisch signifikant bessere Abdeckung der Zahnwurzel erzielt werden.14
Einziges Limit der alleinigen Verwendung von Biologics ist die Tatsache, dass trotz signifikant verbesserter Gewebebreite keine Verdickung im Sinne einer Verbesserung des Biotyps erzielbar ist, sodass insbesondere bei anspruchsvoller Indikationsstellung zusätzlich eine Matrix zur Verdickung appliziert werden sollte.
Rezessionsdeckung mit Kombination aus porcinem Perikard, Hyaluronsäure und CAF
Aufgrund der oben beschriebenen Fakten und insbesondere der besseren Volumenstabilität bietet sich für den CAF-Ansatz eine Perikardmembran als patientenfreundliche Alternative zum BGT an. In diesem Fallbericht wird eine porcine Perikardmembran verwendet (Smartbrane, REGEDENT).
Fallbericht
Bei einer Routinekontrolle in der Praxis äußerte sich die Patientin besorgt über Zahnfleischrückgang und freiliegende Zahnhälse 34 bis 36 an. Die Patientin ist zu diesem Zeitpunkt 30 Jahre alt, hat eine unauffällige Anamnese und raucht nicht. Sie arbeitet als Zahntechnikerin und legt viel Wert auf Ästhetik, Mundhygiene und Prophylaxe.
Sorgen bereiteten ihr die bukkalen, bräunlichen Verfärbungen und Abrasionen an 36–34, die Zähne waren sehr empfindlich bei kalten und sauren Nahrungsmitteln. Sie fragte gezielt nach einer Rezessionsdeckung und nach Möglichkeiten, ihr dünnes Zahnfleisch langfristig stabiler und dicker zu machen (Abb. 2).
Weil der seitliche Gaumen der Patientin sehr niedrig und flach ist, war die Entnahme eines Bindegewebstransplantats in ausreichender Dicke und Breite nicht möglich. Eine apikale Lappenverschiebung ohne BGT und stattdessen mit Wachstumsfaktoren oder Wundheilungsbeschleuniger (EMD oder Hyaluronsäure) hätte keine Verdickung der Gewebe erzielt. Der langfristige Erfolg der Rezessionsdeckung erschien zu unsicher.
Zur Verdickung und Stabilisierung der dünnen Gingiva wurde als Alternative eine porcine Perikardmembran (Smartbrane, REGEDENT) gewählt. Diese wird vor Verwendung mehrfach gefaltet, um die Materialdicke zu vergrößern. Wir verwenden zur Biologisierung vernetzte Hyaluronsäure (hyaDENT BG, REGEDENT) auf der Wurzeloberfläche und zur Rehydratisierung der Perikardmembran. Die Anwesenheit der Hyaluronsäure soll zum einen die möglicherweise verzögerte Wundheilung bei nichtautologem Ersatzmaterial kompensieren, einer potenziellen Dehiszenz vorbeugen und durch ihr Potenzial der parodontalen Regeneration die absolut zu erzielende Rezessionsdeckung optimieren.
Operation
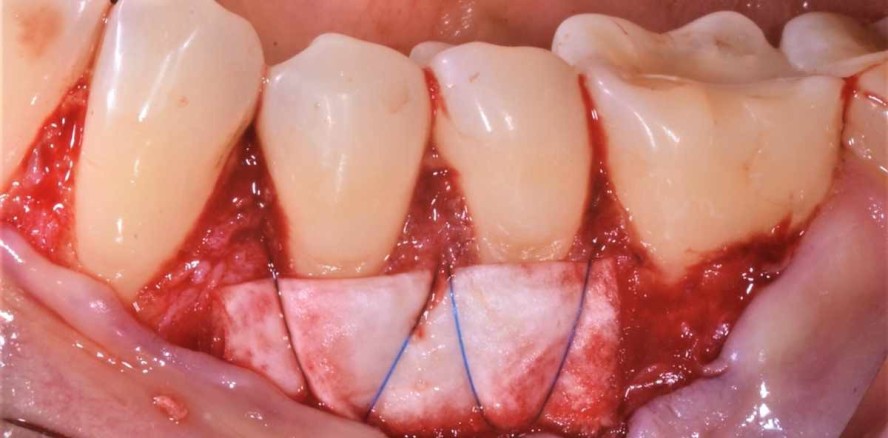
Die Operation erfolgte im Juli 2020 (Abb. 3). Als Zugang wurde ein modifizierter koronaler Verschiebelappen ohne Entlastungsinzisionen gewählt.
Eine intrasulkuläre Inzision und Mobilisierung erfolgte von distal 36 bis mesial 32. Es wurde Splitflap präpariert und einstrahlende Bänder mit einer oberflächigen und einer tiefen, scharfen Präparation abgesetzt.
Im nächsten Schritt wurde die Kollagenmembran (Smartbrane 30 x 20 mm) auf die erforderliche Breite von 15 x20 mm halbiert, in vernetzter Hyaluronsäure getränkt und zweifach gefaltet (hyaDENT BG, Regedent). Die Adaptation und Fixation auf den Wurzeloberflächen der Zähne 34 und 35 erfolgte dann mit überkreuzten Periostnähten (SABApol 6/0; Sabana). Die Membranpositionierung war dabei leicht apikal der imaginären Schmelz-Zement-Grenze, die anschließende Lappenrepositionierung dagegen weiter koronal mit Umschlingungsnähten. Alle Knoten wurden lingual positioniert.Die Patientin wurde antibiotisch abgeschirmt (Penicillin 750 mg, drei Mal täglich, N2).
Nahtentfernung
Die Wundheilung bei der Nahtentfernung nach 15 Tagen war reizlos (Abb. 4). Schmerzen hatte die Patientin zwei Tage postoperativ, sie nahm in dieser Zeit morgens und abends Ibuprofen 400.
Abschlusskontrolle
Die letzte Kontrolle erfolgte nach neun Monaten (Abb. 5). Die Rezessionen sind gedeckt und das Volumen erkennbar verdickt (Abb. 6). Das augmentierte Weichgewebe ist in Farbe und Struktur vollständig in die Umgebung integriert. Die Defekte in der Schmelzschicht der Zähne 35 und 36 wurden in einem weiteren Termin mit Komposit verschlossen.
Ein Vergleich der intraoralen Scans der Baseline (Abb. 7) zur letzten Kontrolle (Abb. 8) mit grafischer Darstellung zeigt sowohl die erfolgreiche Weichgewebsaugmentation im Bereich der Rezessionen an 35–33 als auch die deutliche Verdickung der apikalen Gewebe im Bereich der Perikardmembran (Abb. 9). Die augmentierten Weichgewebe mit > 1 mm Volumenänderung sind intensiv rot dargestellt.
Fazit für die Praxis
Der Fall zeigt, dass anstelle eines BGTs die Kombination aus porciner Perikardmembran und vernetzter Hylauronsäure erfolgreich zur Rezessionsdeckung eingesetzt werden kann. Verglichen mit Tunneltechniken und der Entnahme von Bindegewebstransplantaten hat die gezeigte Technik einige Vorteile. Die Schnittführung ist chirurgisch einfacher, kontrollierter und minimalinvasiver, auf vertikale Entlastungsinzisionen wird verzichtet.
Die Perikardmembran kann extraoral zugeschnitten und je nach gewünschtem Volumen mehrfach gefaltet werden, die Positionierung und Fixierung sind unter guter Übersicht mit unkomplizierten Umschlingungs- und Periostnähten durchführbar. Eine sowohl leicht apikale Membran- als auch koronale Lappenpositionierung verringern das mögliche Risiko für Membran-Dehiszenzen während der Heilungsprozesse. Aufgrund der Flexibilität und des guten Anschmiegeverhaltens vereinfacht die Perikardmembran die Applikation im Vergleich zu anderen Kollagenmatrizen erheblich.
Die Zugabe der vernetzten Hyaluronsäure beschleunigt und verbessert die Wundheilung und beugt damit Membrandehiszenzen aufgrund von Wundheilungsstörungen vor.
Diese Technik bietet sich besonders für Patienten an, bei denen eine Entnahme von ausreichend Bindegewebe aus dem Gaumen nicht erwünscht oder möglich ist und/oder dünne Gewebe im Bereich von Rezessionen verdickt werden sollen.
Kollagenmembranen können damit eine Alternative zum Bindegewebstransplantat sein.
Es sei abschließend aber auch angemerkt, dass im Fallbericht allgemein gute Voraussetzungen für eine erfolgreiche Rezessionsdeckung bestanden. Die präoperativen Ausgangsrezessionen waren nicht übermäßig ausgeprägt und die Compliance der Patientin sehr hoch. Dies waren weitere Gründe, auf ein BGT zu verzichten.
Die Grenzen und generellen Anwendungsmöglichkeiten von Kollagenmembranen müssen in klinischen Studien erforscht werden.
Dieser Beitrag ist im Implantologie Journal erschienen.