Implantologie 01.11.2021
Sinusaugmentation und Implantatinsertion in Sandwich-Technik
share
Die Implantatbehandlung im Seitenzahnbereich des Oberkiefers stellt eine schwierige klinische Situation dar. Resorption des Alveolarknochens und Pneumatisation der Kieferhöhle verringern die verfügbare Alveolarknochenstruktur, die für eine zuverlässige implantatgetragene Prothese erforderlich ist. Dieses Problem kann durch eine Transplantation im Bereich des Kieferhöhlenbodens gelöst werden, um genügend Knochen für die Insertion von enossalen Implantaten zur Unterstützung der prothetischen Rehabilitation bereitzustellen.
Ziel
Bei der hier vorgestellten Technik wird eine 3D-Knochenrekonstruktion um den gesamten Implantatkörper herum empfohlen, wenn der Kieferhöhlenboden um 4 bis 5 mm angehoben wurde und das Implantat im selben Schritt eingesetzt wird.
Material und Methode
Dieser Beitrag umfasst die Beschreibung und einen Fallbericht über die Behandlung mit der Sandwich-Technik.
Ergebnis
Sechs Monate nach dem Eingriff zeigte die Patientin keine Anzeichen von Komplikationen.
Fazit
Die Sandwich-Technik liefert äußerst vielversprechende Ergebnisse und sollte als Technik der Wahl für das Einbringen von Implantaten in einem Schritt, in dem ein Knochenvolumen von 4 bis 5 mm zur Verfügung steht, angesehen werden.
Stichwörter
Kieferhöhle, Knochentransplantat, Implantatinsertion, Sandwich-Technik
Einleitung
Der posteriore Oberkiefer weist eine dünne Gesichtsplatte auf und der darunter liegende trabekuläre Knochen hat einen geringen Mineralgehalt. Der Verlust der Oberkieferseitenzähne führt zu einer Abnahme der Knochenbreite auf Kosten der Labialplatte.1 Aus diesem Grund nimmt die Breite des Oberkiefers im Seitenzahnbereich schneller ab als in anderen Regionen des Kiefers.2 Dieses Resorptionsphänomen wird durch den Verlust der Vaskularisation des Alveolarknochens und des ursprünglichen trabekulären Knochens vom Typ 3 oder 4 beschleunigt. Auch bei einer Abnahme um 60 Prozent ist der restliche Kamm im posterioren Oberkiefer breit genug für wurzelförmige Implantate.
Durch die fortschreitende Resorption verschiebt sich der Alveolarkamm auf Kosten der Knochenbreite zum Gaumen hin.3 Der posteriore Oberkiefer schrumpft weiter, bis die gesamte Alveole bis auf den Basalknochen abgetragen ist. Der bukkale Höcker der endgültigen Versorgung muss fazial auskragen, um den ästhetischen Anforderungen zu genügen, was bei mäßig bis stark atrophierten Kämmen auf Kosten der Biomechanik geht.4
Kieferhöhlenresorption
Die Kieferhöhle behält ihre Gesamtgröße bei, solange die Zähne in Funktion sind, dehnt sich jedoch aus, wenn nicht mehr alle Seitenzähne vorhanden sind.1 Die Kieferhöhle dehnt sich in inferiorer und lateraler Richtung aus und dringt möglicherweise in die Eckzahnregion und sogar in den lateralen Recessus piriformis ein. Nach dem Verlust von Zähnen ist das Knochenangebot im posterioren Oberkiefer stark reduziert. Dieses Phänomen ist wahrscheinlich das Ergebnis einer Atrophie, die durch eine geringere Belastung des Knochens durch die okklusale Funktion verursacht wird. Unter dem nicht transplantierten Kieferhöhlenboden eingesetzte Implantate regen bekanntermaßen die Knochenbildung am Kieferhöhlenboden an.
Ein wichtiges Kriterium für eine erfolgreiche Implantatbehandlung ist die Knochenverfügbarkeit. Eine begrenzte Durchsicht der Literatur zeigt, dass Implantate mit einer Höhe von 10 mm oder weniger eine 16 Prozent niedrigere Überlebensrate haben als Implantate mit einer Höhe von mehr als 10 mm.5
Daher ist die Höhe des Knochens ein wichtiger Faktor für eine zuverlässige Implantatbehandlung. Aufgrund von Parodontitis, Zahnverlust und der Ausdehnung der Kieferhöhle befinden sich häufig weniger als 10 mm Knochen zwischen dem Alveolarkamm und dem Boden der Kieferhöhle. Bei diesen Patienten ist häufig ein Phänomen zu beobachten, das als pneumatische Trifurkation bezeichnet wird und bei dem die Kieferhöhle zwischen den Wurzeln bis fast zur Furkation im Bereich der ersten Molaren hinunterreicht. Bei der Entfernung des Zahns verbleiben als Folge dieser anatomischen Besonderheit der Kieferhöhle 4 bis 5 mm Knochen. Die eingeschränkte vertikale Dimension verschärft das Problem der medialisierten Kammlage und der eingeschränkten Alveolarbreite.
In der Regel ist die Knochenqualität im posterioren Oberkiefer schlechter als in allen anderen intraoralen Regionen.6 Die Knochendichte des Oberkiefers ist oft fünf bis zehn Mal geringer als die des anterioren Unterkiefers.7 Die Knochenmineraldichte hat einen direkten Einfluss auf das Ausmaß des Kontakts zwischen dem Implantat und der Knochenoberfläche, wodurch die Belastung auf den Knochen übertragen wird.8 Das Belastungsmuster breitet sich in Knochen mit geringer Dichte weiter zum Apex des Implantats aus als in dichtem Knochen.9 Bei übermäßiger Belastung kommt es zu einem Knochenverlust im trabekulären Knochen entlang des gesamten Implantatkörpers und nicht nur krestal, wie es bei dichtem Knochen der Fall ist. Es werden Strategien zur Verbesserung des Knochen-ImplantatKontakts entwickelt, sowohl chirurgisch als auch durch Modifizierung der Implantattopografie.
Die Knochenmineraldichte ist für das Überleben von Implantaten unter Belastung von entscheidender Bedeutung.6 Bei schlechter Mineralisierung besteht das größte Risiko eines Implantatversagens. Eine mangelhafte Knochenstruktur gefährdet nicht nur die anfängliche Stabilität des Implantats, sondern auch seine Belastbarkeit. Fehlende Kortikalis auf dem Kamm beeinträchtigt die Stabilität des Implantats, und da die labiale Kortikalisplatte in der Regel recht dünn und der Kamm relativ breit ist, trägt sie nur wenig zur Verbesserung der Stabilität bei.
Die okklusalen Kräfte im Seitenzahnbereich sind bis zu fünf Mal höher als im anterioren Mundbereich.10 Die maximale Bisskraft im anterioren Bereich liegt zwischen 241 und 345 Pa. Die Bisskraft im Molarenbereich einer bezahnten Person liegt zwischen 1.378 und 1.723 Pa.11 Natürliche Oberkiefermolaren haben 200 Prozent mehr Oberfläche und einen deutlich größeren Durchmesser als Prämolaren,1 und beide Faktoren verringern die Knochenbelastung. In Anlehnung an das natürliche Zahnmodell sollte die Implantatunterstützung im hinteren Molarenbereich größer sein als in jedem anderen Bereich des Mundes.1 Darüber hinaus steht der Oberkiefer im Seitenzahnbereich häufig natürlichen Zähnen oder implantatgetragenen Versorgungen gegenüber, wodurch eine größere Kraft auf weichteilgetragene Versorgungen ausgeübt wird. Daher sollten bei der Behandlung dieser Region des Mundes die verminderte Knochenquantität und -qualität sowie die erhöhten Bisskräfte berücksichtigt werden.
Kieferhöhlenboden-Zugang
Tatum hat als erster Kliniker einen Kammzugang für die Anhebung des Kieferhöhlenbodens und die Insertion eingetauchter Implantate vorgeschlagen.12 Die bei dünnem Restkammknochen angewandte Technik beinhaltete eine Aufwärtsfraktur in die Kieferhöhle mit einem sockelförmigen Instrument. Unter der gespannten Sinusmembran wurde ein Knochentransplantat platziert. Später wurde ein modifiziertes Caldwell-Luc-Verfahren entwickelt, bei dem die laterale Sinuswand frakturiert und die Wand zum Anheben der Sinusmembran verwendet wurde. Anschließend wurde autogener Knochen in diesen Bereich eingebracht.13 Seitdem wurde eine Vielzahl von Techniken zur Augmentation des Kieferhöhlenbodens beschrieben.
Derzeit werden zwei allgemeine Verfahren zur Anhebung des Kieferhöhlenbodens für die Implantatinsertion angewandt: eine zweizeitige Technik mit lateralem Fensterzugang und eine einzeitige Technik mit lateralem Zugang oder lateralem Zugang von einem Kamm aus.14–17 Die Entscheidung darüber, ob eine ein- oder zweizeitige Technik angewendet wird, hängt davon ab, wie viel Knochen am Alveolarkamm vorhanden ist.
Die piezoelektrische Chirurgie weist bestimmte grundlegende Eigenschaften auf, die sie sicherer und präziser machen als die herkömmlichen für diese Art von Chirurgie verwendeten (manuellen und motorisierten) Instrumente. Morphologische und histomorphometrische Studien haben gezeigt, dass das Gewebe besser auf die Piezochirurgie als auf den Bohrer reagiert.18, 19 Die extreme Präzision und Sicherheit der Methode wird durch folgende Faktoren gewährleistet:
- Die mikrometrische Schneidewirkung ermöglicht einen effektiven Schnitt mineralisierter Strukturen, ohne das Weichgewebe zu beeinträchtigen.
- Das Fehlen von Makrovibrationen ermöglicht eine bessere Kontrolle des Handgriffs, wodurch ein absolut sicherer Zugang zu den schwierigsten anatomischen Zonen und eine hohe Schnittpräzision gewährleistet werden.
- Die Kavitation mit der kühlenden Kochsalzlösung, die durch die charakteristischen Ultraschallschwingungen erzeugt wird, erzeugt winzige Spritzwasserpartikel, die den Bereich kühl und blutfrei halten, wodurch eine Überhitzung des Gewebes vermieden und eine optimale intraoperative Sicht ermöglicht wird.
Sandwich-Technik
Bei dieser Technik wird eine 3D-Knochenrekonstruktion um den gesamten Implantatkörper herum empfohlen, wenn der Kieferhöhlenboden um 4 bis 5 mm angehoben wurde und das Implantat im selben Schritt eingesetzt wird. Für diese Technik empfiehlt sich die Durchführung von zwei vertikalen Osteotomien an der Seitenwand der Kieferhöhle, um den zu transplantierenden Knochenbereich abzugrenzen. Es werden eine dritte inferiore horizontale Osteotomie entsprechend der Knochenverfügbarkeit in der Computertomografie und eine vierte superiore horizontale Osteotomie zur Begrenzung der Höhe des Transplantats durchgeführt.
Das erstellte Knochenfenster wird in die Kieferhöhle gespiegelt, um als Decke für den transplantierten Bereich zu dienen. Wann immer möglich, ist es ratsam, die Integrität der Schneiderschen Membran zu erhalten. Wenn sie während der Osteotomie perforiert wird oder bereits perforiert ist, muss eine zusätzliche Membran angebracht werden. Knochenersatzmaterial (CERASORB® M, curasan, und plättchenreiches Fibrin) wird in den posterioren (palatinalen) Teil des erstellten Knochenfensters eingebracht und komprimiert. Es ist einfach zu handhaben, beschleunigt die Gewebeheilung und minimiert den Knochenverlust während der Heilungsphase.
Anschließend wird das Implantat eingebracht, wobei der vorhandene zervikale Knochen die primäre Stabilitätsquelle darstellt. Schließlich wird neues Knochenersatzmaterial im vorderen Teil (vestibulär) platziert und es werden Membranen aus autologem Fibrin zur Abdeckung des Knochentransplantats angebracht.
Das oben erwähnte Knochenersatzmaterial ist ein resorbierbares und phasenreines, biomimetisches und vollständig resorbierbares β-Tricalciumphosphat zur Auffüllung, Überbrückung und Rekonstruktion von Knochendefekten sowie zur Knochenfusion im gesamten Skelettsystem. Das Material besteht aus biokompatiblem synthetischem Keramikmaterial mit einer Phasenreinheit von ≥ 99 %.20
Die Körnchen des in Rede stehenden KEM weisen eine polygonale Form auf, und aufgrund der offenen, verbindenden, multiparen Struktur, bestehend aus Mikro-, Meso- und Makroporen (ca. 65 %), ist die Röntgenopazität geringer und die Absorption und der Umbau in den autologen menschlichen Knochen erfolgt schneller als bei herkömmlichen Biomaterialien.
Über Monate hinweg wird das Material im Kontakt mit dem vitalen Knochen vom Körper resorbiert und gleichzeitig durch körpereigenes Knochengewebe ersetzt. Als synthetisches und bioaktives keramisches Material weist es eine ausgezeichnete Histokompatibilität und keine lokale oder systemische Toxizität auf. Im Gegensatz zu Materialien biologischen Ursprungs besteht bei dem hier besprochenen Material kein Risiko einer Infektion oder allergischen Reaktion.20
Bei plättchenreichem Fibrin handelt es sich um therapeutische Blutmatrizen, die durch selektive Zentrifugation gewonnen werden und als Hilfsmittel bei der Gewebereparatur dienen. Zur Gewinnung der Fibrinmatrizen wurden sechs Proben autologen Blutes in 10 ml-Trockenröhrchen aus reinem Glas (Montserrat) und zwei Blutproben in Trockenröhrchen aus Polystyrol (Greiner Bio-One) entnommen und beide in der Fibrin System®-Zentrifuge (Ortoalresa) gemäß dem methodischen Vorschlag von Oliveira et al.21 mit einer relativen Zentrifugalkraft (RCF) von 200 xg für zehn Minuten zentrifugiert, um in einem einzigen Schleuderschritt zwei physikalische Formen von Fibrin zu erhalten, die polymere oder feste Gelform und die monomere oder vorübergehende Flüssigphase.
Klinischer Fall
Eine 21 Jahre alte Patientin europäischer Abstammung stellte sich in der Sprechstunde für Mund-, Kiefer- und Gesichtschirurgie im Clitrofa-Centro Médico, Dentário e Cirúrgico in Trofa, Portugal, vor, um ein Implantat in der anatomischen Position 1.5 zu erhalten.
Nach der Anamnese wurden keine Allergien und keine Einnahme von Arzneimitteln festgestellt. Die extraorale klinische Untersuchung ergab ein normales Erscheinungsbild. Bei der intraoralen Untersuchung wurde eine leichte Knochendepression im Bereich von 1.5 festgestellt, die auf eine dentale Agenesie zurückzuführen ist.
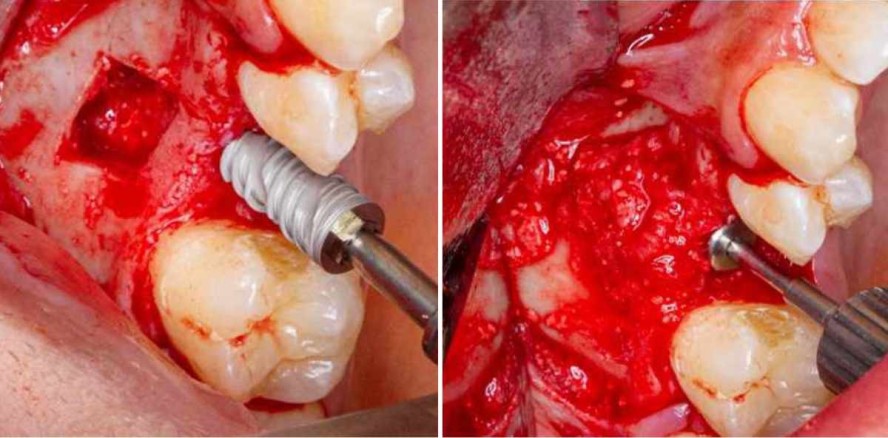
In der Computertomografie wurde ein Kieferhöhlenboden mit 4 mm Höhe in der anatomischen Position 1.5 festgestellt; somit ist dieser Fall für eine einschrittige Implantationstechnik – die Sandwich-Technik – geeignet (Abb. 1).An der Seitenwand der Kieferhöhle wurden zwei vertikale Osteotomien durchgeführt, um den zu transplantierenden Knochenbereich abzugrenzen. Es wurden eine dritte inferiore horizontale Osteotomie entsprechend der Knochenverfügbarkeit in der Computertomografie und eine vierte superiore horizontale Osteotomie zur Begrenzung der Höhe des Transplantats auf 10 mm durchgeführt.
Das erstellte Knochenfenster wurde in die Kieferhöhle gespiegelt und die Schneidersche Membran blieb intakt. Die Verwendung von plättchenreichem Fibrin im Transplantationsprozess ermöglicht die Nutzung von dessen Eigenschaften, insbesondere bei der Modellierung der Entzündungsreaktion, der Immunantwort und der Gewebereparatur, der Gewebereorganisation und der Angiogenese. Die Verbindung mit mineralischen Biomaterialien vereinfacht die Handhabung und Anwendung und ermöglicht ein sofortiges Anhaften auf dem Empfängerbett (Abb. 2).
Das Knochenersatzmaterial (CERASORB® M und plättchenreiches Fibrin) wurde mit maximalem leichten Druck in den posterioren (palatinalen) Teil des geschaffenen Knochenfensters eingebracht. Anschließend wurde das Implantat (Epikut HE 4,5 x 10 mm, S.I.N. Implant System) eingebracht, wobei der vorhandene zervikale Knochen die primäre Stabilitätsquelle bildete. In den vorderen Teil (vestibulär) wurde weiteres Knochenersatzmaterial eingebracht (Abb. 3).
Die autologen Fibrinmembranen schaffen ein geschütztes Umfeld für die Knochenregeneration im Defektbereich und unterstützen die Osteogenese, indem sie eine Barriere für die Infiltration (Migration) von Weichgewebe darstellen und so das Wachstum osteogener Zellen im Knochendefekt fördern. Das Vernähen erfolgte mit einfachen Stichen unter Verwendung eines nicht resorbierbaren Fadens (Silk 4/0; Abb. 4).
Die Patientin wurde acht Tage lang mit systemischen Antibiotika, Analgetika und Entzündungshemmern behandelt. Im Rahmen der postoperativen Behandlung wurde die Patientin zu einer strengen Mundhygiene angehalten.
Nach einem postoperativen Zeitraum von sechs Monaten, der durch eine postoperative Computertomografie ausgewertet wurde, ist eine Neubildung von humanem Knochen mit 12 mm Höhe um den gesamten Implantatkörper und Apex nachweisbar (Abb. 5).
Fazit
Die Sinustransplantation mit biomimetischen, resorbierbaren Knochenregenerationsmaterialien wie dem hier verwendeten KEM in Kombination mit plättchenreichem Fibrin (Knochenersatz) hat sich als sicheres und zuverlässiges Verfahren zur Korrektur von atrophischen unbezahnten Oberkiefern erwiesen, unabhängig davon, ob sie allein oder in Verbindung mit anderen rekonstruktiven Verfahren wie Knochentransplantaten, gesteuerter Knochenregeneration oder Distraktionsosteogenese durchgeführt wird.
Die diffuse Remodellierung der Morphologie von Sinus und posteriorem Oberkiefer nach Zahnverlust legt verschiedene Behandlungsoptionen nahe. Bei richtiger Vorgehensweise und Behandlung führt die Sandwich-Technik nicht nur zum Überleben des Implantats, sondern auch zur Wiederherstellung der orthoalveolären Form und Funktion zwischen den Bögen.
Interessenkonflikt
Die Autoren erklären, dass kein Interessenkonflikt im Zusammenhang mit der Veröffentlichung dieses Artikels besteht.
Autoreninformationen
1 Facharzt für Oralchirurgie der OMD (Portugiesische Zahnärztekammer); Master of Science in Mund-, Kiefer- und Gesichtschirurgie am Eastman Dental Institute-University College of London; Doktorand am UCL-University College of London; CEO und klinischer Leiter von Clitrofa-Trofa, Portugal, fduarte@clitrofa.com
2 MSc-Studierende der oralen Onkologie am Instituto de Ciências Biomédicas Abel Salazar der Universität Porto, Portugal, cramos@clitrofa.com
3 CEO und klinischer Direktor der Mirafoz-Klinik-Matosinhos – Portugal, pmsveiga@gmail.com
4 Facharzt für Oralchirurgie der OMD (Portugiesische Zahnärztekammer); Implantat-Fellowship in Implantologie am New York University College of Dentistry, USA; Master of Science in Oralchirurgie am Instituto Universitário de Ciências da Saúde, Portugal; Promotion an der Universität von Santiago de Compostela, Spanien; Professor am Instituto Universitário de Ciências da Saúde, Portugal, m_infante2@hotmail.com
weitere Autoren: Carina Ramos, Paulo Veiga, Marco Infante da Câmara
Dieser Beitrag ist im Implantologie Journal erschienen.