Prophylaxe 26.05.2025
Differenzialdiagnosen weißer Schleimhautveränderungen
share
Die Intaktheit und Integrität der Mundschleimhaut ist eine Voraussetzung für die Erhaltung der oralen und der allgemeinen Gesundheit. Pathologische Veränderungen werden meist im Rahmen von Routineuntersuchungen in der Zahnarztpraxis festgestellt.21 Da weiße Läsionen besonders in den Frühstadien der Erkrankungen klein und unspektakulär imponieren, ist eine sorgfältige Inspektion sämtlicher Bereiche der Mundhöhle einschließlich des Mundbodens und der Lippeninnenseiten Voraussetzung für eine frühzeitige Diagnose dieser Läsionen.
Weiße Veränderungen der Mukosa umfassen ein breites Spektrum unterschiedlicher Pathologien. Dieses beinhaltet fungale und bakterielle Infektionen, heriditäre Krankheitsbilder, orale Manifestationen von Systemerkrankungen, benigne Hyperkeratinisierung, aber auch maligne Tumoren wie das orale Plattenepithelkarzinom (OSCC)3, 4 (Abb. 1). Die Früherkennung und korrekte Einschätzung derartiger Läsionen ist eine wichtige Aufgabe des behandelnden Zahnarztes.13 Allerdings bereitet die Differenzialdiagnose der makroskopisch oft kaum zu unterscheidenden Pathologien häufig Schwierigkeiten. Zudem treten viele dieser Läsionen nicht isoliert auf. Präneoplastische und maligne Veränderungen sind ein idealer Nährboden für den Sprosspilz Candida albicans.10, 16 Die weißen Beläge sind zumindest bei der pseudomembranösen Form abwischbar und so von epithelialen Läsionen zu unterscheiden (Abb. 2). Wenn die weißen Plaques allerdings nach antifungaler Therapie persistieren, müssen sie wegen der Gefahr darunter liegender möglicherweise prämaligner Veränderungen biopsiert und histopathologisch untersucht werden.
1. Makroskopische Beurteilung
| 2. Anamnestische Kriterien
|
Tabelle 1: Unterscheidungskriterien weißer Schleimhautläsionen.
Heriditäre Läsionen manifestieren ich häufig erst in der Pubertät
Für die Ersteinschätzung der heterogenen Gruppe weißer Schleimhautläsionen ist eine umfassende Kenntnis der infrage kommenden Krankheitsbilder notwendig.28 An der Basis stehen eine exakte Deskription der Läsion sowie eine umfassende Anamnese (Tab. 1). Das Alter des Patienten ist ein wichtiges Kriterium zur Unterscheidung kongenitaler von erworbenen Läsionen. So ist der weiße Schwammnävus bereits bei der Geburt vorhanden, erreicht aber seine volle Ausprägung erst in der Adoleszenz.7, 12 Die symmetrische plaqueartig bis erhabene Neoplasie tritt häufig bilateral auf. Histologisch findet man parakeratotisch verhornendes akanthotisch verbreitertes Plattenepithel mit sogenannten „prickle cells“. Da der Schwammnävus nie entartet, ist eine Exzision nur bei Oesophagusbefall mit Dysphagie notwendig.
Fordyce-Flecken sind angeborene, schmerzlose, weiße bis gelblich weiße 1 bis 3 mm große Flecken an der Wangenschleimhaut in Höhe der Okklusionsebene und im retromolaren Bereich. Hier handelt es sich um ektope Talgdrüsen in der Lamina propria und der Submukosa. Beim Neugeborenen oft unauffällig, können sie hormonell bedingt in der Pubertät hypertrophieren. Aus zahnärztlicher Sicht muss bei Auftreten der Flecken an der Lippeninnenseite und am Lippenrand differenzialdiagnostisch das seltene Krankheitsbild eines Pseudoxanthoma elasticum, einer schweren Bindegewebsstörung mit häufiger Erstmanifestation in der Mundhöhle, ausgeschlossen werden.
Die Diagnose eines Leuködems, einer häufigen Läsion der bukkalen Mukosa ist relativ einfach zu stellen. Die milchig weiße Farbe verschwindet bei manuellem Dehnen des betroffenen Schleimhautbezirks vorübergehend.19 Weitere erbliche Läsionen, wie die stets mit dermatologischen Ausprägungen einhergehende follikuläre Keratose und die heriditäre benigne intraepitheliale Dyskeratose5 treten im Rahmen von Syndromen mit assoziierten systemischen Symptomen auf. Ihre Therapie erfordert interdisziplinäre Zusammenarbeit mit den zuständigen Fachärzten.
Hyper- und Parakeratose als Reaktion auf exogene Noxen
Die häufigen reaktiven Keratinisierungsstörungen präsentieren sich histologisch unter dem Bild einer Epithelhyperplasie mit Hyper- und Parakeratose und Verplumpung der Reteleisten.24 Die Irritationen führen zu chronisch-entzündlichen Infiltraten im darunter liegenden Bindegewebe. Diese Verhornungsstörungen können durch Hitzeeinwirkung, wie etwa durch sehr heiße Speisen oder Getränke, Verätzungen durch Säuren (Magensäure bei häufigem Erbrechen, Aspirinulkus) und durch Tabakinhaltsstoffe auftreten. Auch mechanische Irritationen durch scharfe Zahnkanten, überhängende Füllungen oder Prothesendruckstellen und durch Friktion wie Morsicatio (Wangen-/Lippenkauen) kommen als Ursachen infrage.2, 24, 27 Die plaqueartigen, im Randbereich oft ausgefransten Areale imponieren ähnlich einer inhomogenen Leukoplakie.
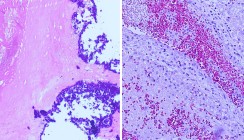
Das squamöse Papillom und auch die bei Kindern immer wieder auftretende intraorale Verruca vulgaris stehen in Zusammenhang mit einer Infektion mit HP-Viren. Histologisch findet man akanthotisch verbreitertes, meist hyper- und parakeratotisch verhornendes Epithel (Abb. 3+4).
Engmaschige Überwachung bei Präkanzerosen
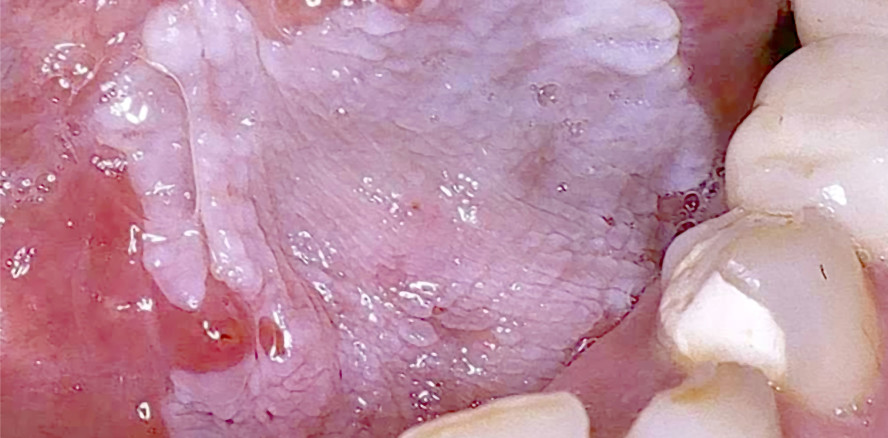
Die meist im mittleren Erwachsenenalter auftretende orale Leukoplakie macht 15 Prozent aller Mundschleimhautveränderungen aus. Man findet weiße, nicht abreibbare Plaques an Wangeninnenseiten, gefolgt von Lippen, Alveolarkamm des Unterkiefers, Mundboden, Zunge und Gaumen (Abb. 5). Der Begriff Leukoplakie steht nicht für ein einheitliches Krankheitsbild, sondern lediglich für eine klinisch und morphologisch zunächst nicht näher zuordenbare, verhornte weiße Läsion.20 Histologisch umfasst sie ein breites Spektrum von einfacher Hyperkeratose bis zum beginnend invasiven Plattenepithelkarzinom. 16–62 Prozent der OSCC entstehen auf Basis einer präkanzerösen Leukoplakie.29 Nach Morphologie und Ausprägung unterscheidet man homogene und inhomogene Formen sowie die Erythroleukoplakie.25 Die häufige homogene Leukoplakie zeigt eine gefältelte, bimsstein- bis pflastersteinartige Oberflächenstruktur. Das Entartungsrisiko ist gering, zelluläre Dysplasien sind eher selten. Die inhomogene Form ist im Frühstadium unauffällig und plaqueartig, später aber proliferierend und verrukös.6 Dysplastische Areale, teilweise mit Übergang in ein Carcinoma in situ sind häufig. Die Erythroleukoplakie ist durch wechselnde atrophische rote Areale und weiße hyperkeratotische Bereiche gekennzeichnet und hat ein Entartungsrisiko von bis zu 70 Prozent innerhalb von acht Jahren. Leukoplakien der oralen Mukosa bedürfen einer sorgfältigen Abklärung und einer engmaschigen Überwachung.22 Bei jeder Veränderung der Struktur und Größe müssen Gewebeproben entnommen und in fixiertem Zustand an ein histopathologisches Labor zur Abklärung der Dignität geschickt werden. Inhomogene Formen sollten immer chirurgisch oder mittels Laser in toto exzidiert werden. Ergänzend kommen auch topische Applikationen von Bleomycin, Retinoiden und photodynamische Therapie zur Anwendung.15
Eine Ausnahme bildet die Haarleukoplakie. Diese 1984 erstmals von Grünspan et al.9 beschriebene bilateral auftretende, papillomatöse bis streifenartige Läsion ist eine Markererkrankung der HIV-Infektion, tritt aber auch bei anderen Formen von Immunsuppression auf. Verursacht wird sie durch das Epstein-Barr Virus (EBV), welches entlang der Epitheldifferenzierung zusammengebaut wird. Die Diagnose wird anhand des Nachweises von Viruseinschlusskörperchen und der Anamnese des Patienten gestellt. Die Haarleukoplakie hat kein malignes Entartungsrisiko. Bei Normalisierung der CD4-T-Lymphozytenzahl verschwindet die Läsion ohne weitere Therapie.
Lichen – eine mögliche orale Manifestation von Systemerkrankungen
Zu den fakultativen Präkanzerosen zählt auch der Lichen planus mucosae.11 Er verursacht ca. zehn Prozent der weißen Schleimhautveränderungen und ist bevorzugt an der Wangeninnenseite, besonders nahe der Mundwinkel lokalisiert. Er kann zusätzlich als integumentaler Lichen auftreten, wobei der Schleimhautbefall den kutanen Läsionen meist um Monate vorauseilt. Ätiologisch weisen viele Aspekte auf eine zellvermittelte, immunologische Störung hin. Histologisch findet man ein aus CD8-T-Lymphozyten bestehendes, bandförmiges, perivaskulär akzentuiertes Infiltrat an der Basis eines hyperkeratotisch verhornenden Plattenepithels mit apoptotischen Keratinozyten. Studien belegen Zusammenhänge mit Systemerkrankungen wie der Hepatitis C, Diabetes mellitus, der Hashimoto Thyreoiditis und dem Sjögren-Syndrom.8, 17, 18, 23 Beim retikulären Typ bildet seine streifig weiße Zeichnung (Wickham-Streifen) ein charakteristisches, filigranes Netzwerk auf der Schleimhaut (Abb. 6). Schwieriger einzuordnen sind der papuläre und der plaqueartige Typ sowie die seltene, vor allem die Zunge betreffende bullöse Form. Die Läsionen sind symptomarm mit gelegentlich leichtem Brennen der betroffenen Bereiche. Eine Ausnahme bildet der erosive, häufig ulzerierende atrophische Lichen. Wegen seiner uncharakteristischen Morphologie kommt es, besonders bei Lokalisation am Zahnfleisch, zunächst zur Fehldiagnose einer desquamativen Gingivitis oder eines Pemphigoids. Als fakultative Präkanzerose muss ein Lichen mucosae immer bioptisch abgeklärt werden. Da meist größere Schleimhautareale betroffen sind, müssen mehrere Gewebeproben von charakteristischen Stellen und zusätzlich aus dem Randbereich der Läsion entnommen werden, um eine mögliche unterschiedliche Differenzierung innerhalb der Läsion zu erfassen. Die kurative Behandlung des Lichen planus gestaltet sich äußerst schwierig. Haftsalben mit Retinoiden, Steroiden (Betamethason 0,1 % oder Clobetasolpropionat in Lipid-Mikrosphären), lokalem Cyclosporin A als Mundspülung zur Hemmung inflammatorischer Zytokine und topische Calcineurininhibitoren kommen zum Einsatz.1
Lichenoide Schleimhautveränderungen zeigen morphologisch und histologisch ein nahezu identes Bild wie der echte Lichen mucosae. Im Gegensatz zu diesem handelt es sich dabei aber um eine fokale allergische Reaktion auf Medikamente26 oder Metalle. Amalgam, Goldkronen oder Kunststofffüllungen in der unmittelbaren Umgebung der Läsion geben hier den entscheidenden Hinweis. Nach Entfernung der verursachenden Restauration kommt es meist rasch zu einem Verschwinden der Symptome.
Die Heterogenität und das unterschiedliche biologische Verhalten weißer Schleimhautveränderungen erfordern grundlegende Kenntnisse der Häufigkeit und Spezifität derartiger Läsionen. Eine gute Ersteinschätzung der Dignität und frühzeitige Durchführung spezifischer diagnostischer und in der Folge therapeutischer Maßnahmen können schwerwiegende Spätfolgen für die Patienten verhindern.
Die Literaturliste können Sie sich hier herunterladen.
Dieser Fachbeitrag ist im PJ Prophylaxe Journal erschienen.