Prophylaxe 28.02.2011
Wie viel Pflege braucht das Zahnfleisch?
share
Die adäquate häusliche Zahnpflege ist für die Gesunderhaltung von Zähnen und Zahnfleisch unerlässlich. Hinsichtlich der Häufigkeit und des täglich für die Zahnpflege aufzubringenden Zeitquantums existieren jedoch verschiedene Meinungen. Viele Empfehlungen für die Zahnpflege scheinen insbesondere auf die Prävention von kariösen Zahnerkrankungen ausgerichtet zu sein. Dieser Artikel widmet sich der häuslichen Zahnreinigung unter dem besonderen Aspekt der Erhaltung eines gesunden Zahnfleisches.
Die meisten entzündlichen Erkrankungen des Zahnfleisches sind plaquebedingt. Dies konnte bereits 1965 in einer nach wie vor eindrucksvollen experimentellen Studie von Löe und seinen Kollegen nachgewiesen werden, bei der Studienteilnehmer mit gesundem Zahnfleisch für einen Zeitraum von drei Wochen auf jegliche Zahnpflege verzichten sollten. Die gleiche Studie zeigte auch, dass die so verursachten entzündlichen Veränderungen der Gingiva einige Tage nach Wiederaufnahme der häuslichen Plaqueentfernung vollständig ausheilten (Abb. 1). Da parodontalen Erkrankungen in der Regel eine länger dauernde entzündliche Veränderung der Gingiva vorausgeht, wird deutlich, weshalb die häusliche Plaqueentfernung zur Vermeidung der Entstehung von Zahnfleischentzündungen einen wichtigen Pfeiler in der Prävention parodontaler Destruktionen darstellt.
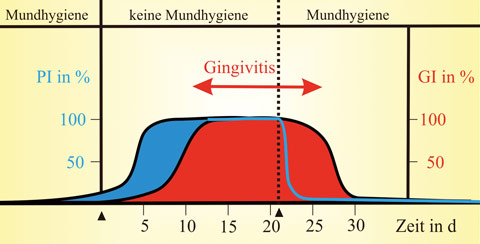
Abb. 1: Schematische Darstellung des Zusammenhangs zwischen fehlender Mundhygiene und Gingivitis (nach Löe).
Bildung der Zahnplaque
Die Ausbildung und Reifung der Plaque vollzieht sich in mehreren Stadien; dabei etablieren sich die unterschiedlichen Bakterienspezies der Mundflora in Form einer charakteristischen zeitlichen Abfolge in der Plaque. Innerhalb weniger Sekunden nach Entfernung der Zahnplaque wird der Zahnschmelz mit einer Schicht von Proteinen aus dem Speichel überzogen. Dies ist der Ausgangspunkt der erneuten Plaquebildung, da dieses erworbene Schmelzoberhäutchen die Anheftung von Bakterien an die Zahnhartsubstanz ermöglicht. Die ersten bakteriellen Besiedler der Zahnoberfläche sind Streptokokken und Aktinomyzeten. Diese grampositive Plaque hat vor allem kariogenen Charakter, da bei der Verstoffwechslung vergärbarer Kohlenhydrate durch Streptokokken unter anderem die die Zahnhartsubstanzen demineralisierende Milchsäure entsteht. Für die Ansiedlung weiterer Bakterienspezies spielt die Ausbildung einer polysaccharidreichen extrazellulären Matrix durch oben genannte Pionierkeime eine wichtige Rolle. Im Zuge der Plaquereifung beginnt nach etwa zwei Tagen die bakterielle Artenvermehrung. Gramnegative Bakterien, beispielsweise Veillonellen und Fusobakterien, etablieren sich in dieser Phase in der Plaque. Insbesondere Fusobakterium nucleatum wird eine besondere Rolle in der Plaqueentstehung zuerkannt, da dieses Bakterium mit allen bekannten Spezies der Plaquebakterien eine Bindung eingehen kann und somit als Vermittler für die Etablierung weiterer Bakterienspezies in der Plaque fungiert.
Mit zunehmender Plaquedicke verändern sich die Milieuverhältnisse in der Plaque; es kommt zu einer Verminderung des Sauerstoffgehaltes, wodurch in der Folge die vermehrte Ansiedlung von anaeroben Bakterien in der Plaque ermöglicht wird. Nach etwa 7–14 Tagen besteht die Plaque vorwiegend aus gramnegativen anaeroben Bakterien, typische Vertreter sind Bacteroides-, Porphyromonas- oder auch Prevotella-Spezies. Bei weiterer Plaquereifung nimmt der Anteil von fusiformen und beweglichen Bakterien (Spirochäten) mit dem Alter der Plaque immer weiter zu.
Zahnbelag als Biofilm
Die Besonderheit des bakteriellen Zahnbelags ist in seiner Strukturierung als Biofilm zu sehen. Per definitionem besteht ein Biofilm aus einer Gemeinschaft von Mikroorganismen innerhalb einer organischen Matrix, die an einer festen Oberfläche haftet. Die Organisation der Bakterien innerhalb eines Biofilms bietet den Bakterien verschiedene Vorteile, z. B. den Schutz vor Immunabwehrfaktoren des Wirtes oder antibakteriellen Substanzen. Die feste Haftung erschwert außerdem die mechanische Entfernung der Bakterien von der Zahnoberfläche. Sie verhindert das Wegspülen der Plaque durch Speichel oder etwa Mundduschen. Die Ausbildung von Biofilmen erschwert die Vorbeugung und Behandlung von Karies und Parodontitis in besonderem Maße.
Wirkung der Plaque auf die Zahnhartsubstanzen und das Zahnfleisch
Während bakterielle Stoffwechselprodukte, beispielsweise Milchsäure, die Zahnhartsubstanz demineralisieren können und damit die kariogene Wirkung der Plaque ausmachen, lösen zelluläre Bestandteile der Bakterien auf direktem oder indirektem Weg eine Entzündung des Zahnfleisches aus. Bakterielle Enzyme, z. B. Kollagenasen oder Proteasen, führen zu einer Auflösung von Bestandteilen des Wirtsgewebes und sind damit direkt für eine Gewebeschädigung verantwortlich, die eine reparative Entzündungsreaktion nach sich zieht. Zellwandbestandteile gramnegativer Bakterien, sogenannte Endotoxine, verfügen über ein hohes immunogenes Potenzial und lösen eine Immunreaktion des Wirtsgewebes aus. Die im Zuge der unspezifischen Immunantwort des Wirtes freiwerdenden lytischen Enzyme wirken nicht nur selektiv auf Bakterien, sondern auch – im Sinne einer Nebenwirkung – auf das Wirtsgewebe selbst. Dies stellt die indirekt durch Bakterien vermittelte Gewebeschädigung dar.
Wirkung der häuslichen Zahnpflege auf das Zahnfleisch
Bei Durchführung einer gründlichen Zahnreinigung werden mit der Plaque die entzündungsauslösenden Faktoren vom Zahnfleisch entfernt. Gleichzeitig erfolgt eine Massage der Gingiva, deren Folge eine Durchblutungsförderung ist. Die erhöhte Durchblutung soll unter anderem den Abtransport toxischer Produkte aus der Gingiva fördern und begünstigt somit die Geweberegeneration.
Seitenanfang
Häufigkeit der häuslichen Zahnpflege
Da sich die Plaquebildung über einen Zeitraum von mehreren Tagen vollzieht und sich die für gingivale Entzündungen verantwortlichen gramnegativen Bakterienspezies erst nach einigen Tagen in der Plaque etablieren und akkumulieren, ist prinzipiell für die Gesunderhaltung des Zahnfleisches (Abb. 2) eine gründliche, vollständige und gleichzeitig schonende Zahnreinigung ausreichend; bei genauer Betrachtung reicht es nach oben Gesagtem aus parodontalprophylaktischer Sicht, diese Zahnreinigung zwei- bis dreimal pro Woche durchzuführen. Der sich ausbildende Biofilm wird dabei zerrissen, bevor eine schädigende Wirkung auf das Zahnfleisch auftreten kann. Bei dieser prinzipiellen Überlegung ist zu berücksichtigen, dass die Zahnreinigung auch soziale Aspekte (Geschmack, Frischegefühl, Ritualfunktion usw.) hat. Nicht zuletzt aus diesen Gründen ist eine auf die zumindest täglich erfolgende Reinigung abzielende Empfehlung sicher vorteilhaft.
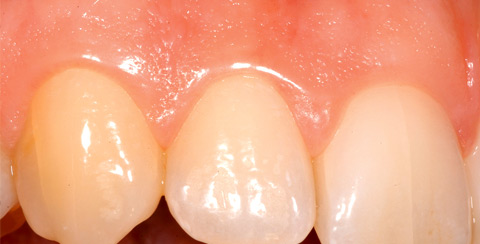
Abb. 2 Keine Plaque - klinisch gesundes Zahnfleisch mit folgenden Merkmalen: blassrosa Farbe, deutlich sichtbare Stipelung, scharfe Grenze zwischen Zahn und Zahnfleisch.
Die allgemein verbreitete Empfehlung einer täglich zwei- oder dreimaligen Durchführung der häuslichen Mundhygiene ist kariesprotektiv motiviert, da die Zähne auf diese Weise häufiger mit den kariostatisch wirksamen Fluoriden, die heutzutage in der Mehrzahl der im Handel erhältlichen Zahnpasten enthalten sind, in Kontakt kommen; hierdurch wird die zum ausreichenden Kariesschutz notwendige Kalziumfluoriddeckschicht gebildet, die bei einem Säureangriff die gebildeten Protonen abfangen soll.
Idealer Zeitpunkt der häuslichen Zahnpflege
Für viele Jahre lang wurde allgemein die Zahnreinigung nach den Mahlzeiten empfohlen. Aufgrund des Rückgangs der Kariesprävalenz sind heute andere Zahnhartsubstanzerkrankungen vermehrt zu beobachten: Die häufige Aufnahme säurehaltiger Nahrungsmittel und Getränke führt zu einer Zunahme erosiver Zahnhartsubstanzverluste. Diese können unter anderem bei gesundheitsbewussten Menschen festgestellt werden, die viele obsthaltige Zwischenmahlzeiten zu sich nehmen. Deshalb empfiehlt sich, die häusliche Zahnpflege nicht direkt nach der Aufnahme von Nahrungsmitteln mit hohem erosiven Potenzial durchzuführen, da durch die Säuren der Zahnschmelz angelöst wird und in der Folge leichter durch die Zahnbürste entfernt werden kann. In diesem Falle können erosiv-abrasive Zahnhartsubstanzdefekte entstehen.
Der beste Zeitpunkt für die Zahnreinigung ist vor der Nachtruhe und nach der letzten Mahlzeit. Bei einmaliger Zahnreinigung am Tag sollte dies der Zeitpunkt der Wahl sein. Die Nachtruhe stellt normalerweise die längste Zeit der Nahrungskarenz im Tagesablauf dar. In dieser Zeit können Remineralisationsprozesse über einen Zeitraum von mehreren Stunden stattfinden. Außerdem kann vermutet werden, dass das Plaquewachstum in dieser Zeit aufgrund der fehlenden Substratzufuhr langsamer erfolgt.
Dauer der häuslichen Zahnpflege …
Eine allgemeingültige Empfehlung für die Dauer der häuslichen Zahnpflege kann nicht gegeben werden. So ist die Zeit, die für die qualitativ hochwertige Entfernung der Plaque notwendig ist, von verschiedenen Faktoren abhängig: Zustand des Gebisses, Alter und feinmotorische Fähigkeiten des Patienten sowie individuelles Risiko des Patienten für die Erkrankung an einer Parodontitis sind hier maßgebend. Auf den Einfluss dieser Faktoren auf die Dauer der Zahnpflege soll im Folgenden näher eingegangen werden.
… in Abhängigkeit des Gebisszustandes
Eine gründliche Entfernung der Plaque erfordert neben der richtigen und systematischen Benutzung einer Hand- oder elektrischen Zahnbürste die geeignete zusätzliche Anwendung von Hilfsmitteln für die interdentale Zahnreinigung. Für den parodontal gesunden jungen Patienten mit normalen Zahnzwischenräumen stellt das Mittel der Wahl für die Reinigung der Interdentalräume die Zahnseide dar, während Patienten mit parodontaler Vorschädigung und daher größeren Zahnzwischenräumen die Plaque effizienter mit Interdentalbürsten entfernen können. Zahnfehlstellungen, beispielsweise Zahnengstand sowie Drehungen oder Kippungen der Zähne, haben oft für die herkömmliche Zahnreinigung schwer erreichbare Plaqueretentionsnischen zur Folge, die die zusätzliche Anwendung von speziellen Reinigungstechniken – und damit einen erhöhten Zeitaufwand – erfordert. Für die Reinigung schwer zugänglicher Bereiche kann die Verwendung einer kleinen Einzelbüschel-Zahnbürste vorteilhaft sein. Wichtig in diesem Zusammenhang ist, dass der Patient seine eigenen Plaquenischen kennt und weiß, dass er ihnen bei der Zahnpflege besondere Aufmerksamkeit schenken muss. Auch die Reinigung von festsitzendem Zahnersatz ist eine besondere Herausforderung an die manuelle Geschicklichkeit des Patienten und bedeutet wiederum einen erhöhten Zeitaufwand und die Anwendung spezieller Hilfsmittel.
… in Abhängigkeit des Patientenalters
Mit zunehmendem Alter wird die adäquate Zahnreinigung für den Menschen aus verschiedenen Gründen immer schwieriger und erfordert daher mehr Zeit. Die mit zunehmendem Lebensalter oftmals abnehmende Sehkraft hat zur Folge, dass Zahnbeläge, deren Erkennung schon für den visuell nicht beeinträchtigten Patienten schwierig ist, nicht mehr erfasst und demzufolge nicht mehr unter Sichtkontrolle entfernt werden können. Oftmals nimmt im höheren Lebensalter auch die motorische Geschicklichkeit ab. Erkrankungen, die bei älteren Menschen häufiger auftreten, beispielsweise Morbus Parkinson oder arthritische Erkrankungen, können dies noch verstärken und führen teilweise zu einer erheblichen Einschränkung der manuellen Fähigkeiten und damit zur Beeinträchtigung der Durchführung einer effizienten Zahnpflege.
… in Abhängigkeit des individuellen Parodontitisrisikos
Verschiedene Risikofaktoren können die Empfänglichkeit für die Entwicklung oder Progression einer Parodontitis beeinflussen. Diese Faktoren können exogener oder endogener Natur sein. Als exogene Risikofaktoren werden persönliche Lebensgewohnheiten, vor allem das Rauchen angesehen. Auch die Einnahme bestimmter Medikamente oder psychischer Stress können das parodontale Erkrankungsrisiko erhöhen. Endogene Faktoren können Erkrankungen, zum Beispiel Diabetes mellitus oder die Infektion mit dem HI-Virus sein. Parodontale Entzündungen werden heute als komplexe Interaktion zwischen einer Infektion mit potenziell parodontopathogenen Bakterien und der Immunabwehr des Wirtes gesehen. Oben genannte Risikofaktoren scheinen die Immunabwehr zu schwächen und somit Einfluss auf das Gleichgewicht zwischen bakterieller Herausforderung und Wirtsabwehr auszuüben. Patienten mit einem erhöhten Risiko für eine Erkrankung an Parodontitis müssen ihrer Zahnpflege mehr Aufmerksamkeit schenken als Patienten ohne erhöhtes Risiko. Möglicherweise spielt die Plaquemenge hier eine bedeutende Rolle: Bei Patienten mit einem erhöhten Risiko für das Auftreten einer parodontalen Erkrankung könnte die gleiche Menge Plaque, die bei einem Patienten ohne erhöhtes Risiko noch nicht zur Erkrankung des Parodonts führt, unter Umständen bereits eine parodontale Erkrankung auslösen.
Zusammenfassung
Während eindeutig konstatiert werden kann, dass eine einmalige tägliche Zahnreinigung bei gründlicher, aber schonender Durchführung für die Gesunderhaltung des Zahnfleisches ausreichend ist, muss der dafür erforderliche Zeitaufwand an die individuellen Gegebenheiten und Fähigkeiten des Patienten angepasst werden. Eine effektive Plaqueentfernung kann nur bei konzentrierter Durchführung einer systematischen häuslichen Zahnpflege durchgeführt werden, die individuell auf die Besonderheiten des Patienten und seiner Zähne abgestimmt ist. Der Patient muss seine „Problemzonen“ kennen, um sie richtig reinigen zu können. Bei ordnungsgemäßer Durchführung und entsprechend großer Verlässlichkeit ist durchaus vorstellbar, den Patienten eine einmalige persönliche Zahnreinigung pro Tag von fünf Minuten Dauer zu empfehlen. Von diesem 1 x 5 ist (insbesondere unter Berücksichtigung von Karies- und Erosionsrisiko) abzuweichen, wenn der Patient – aus welchen Gründen auch immer – zu einer perfekten Mundhygiene nicht in der Lage ist.
Autoren: Dr. Daniela Stephan, Prof. Dr. Andrej M. Kielbassa









