Branchenmeldungen 28.02.2011
Chronische orofaziale Schmerzen – eine Herausforderung für den Kliniker
Die Komplexität chronisch orofazialer Schmerzkrankheiten erfordert einen interdisziplinären Diagnose- und Therapieansatz. Fachwissen sowie die Einschätzung der eigenen Kompetenz des Erstbehandlers sind für den Verlauf richtungweisend. Ein Fachbeitrag von Dr. Kathrin Kohout, Dr. Ursula Galli und Dr. Dominik Ettlin, Zürich.
Chronische orofaziale Schmerzen stellen im klinischen Alltag eine große Herausforderung dar, die im Kontext der Akutbehandlung orofazialer Beschwerden oft wenig Beachtung finden. Nebst Risikofaktoren seitens der Patienten ist die diagnostische Fachkompetenz der Behandler mitentscheidend, ob ein akuter Schmerz chronifiziert. Um therapeutische Fehlentscheidungen zu vermeiden, steht eine komplexe und ausführliche Anamnese und Befunderhebung im Vordergrund. Dabei müssen neben spezifischen Schmerzcharakteristika auch allgemeinmedizinische und psychosoziale Begleiterkrankungen (Komorbiditäten) erfasst werden.
Orofaziale Beschwerden umfassen Schmerzen im Versorgungsbereich des Nervus trigeminalis. Weil Beschwerden u.a. infolge anatomischer Überlappung und neuraler Sensibilisierungsprozesse meist nicht auf einen Einzelast dieses Nerven begrenzt sind, gehören dazu nebst muskuloskelettalen und neuropathischen Schmerzen auch diverse Kopfweharten. Differenzialdiagnostisch sind Infektionen, Tumoren und Autoimmunprozesse auszuschließen, was eine strukturierte Vorgehensweise erfordert.
Voraussetzungen: Mehrere Diagnosen
Im Vordergrund steht dabei eine ausführliche Schmerzanamnese mit einer ersten Verdachtsdiagnose, die durch eine umfassende klinische Untersuchung ergänzt werden muss. Im Einzelfall sind weitere diagnostische Screenings durchzuführen, die nicht selten einen interdisziplinären Ansatz fordern. Aus der Summe aller Informationen ergibt sich dann eine oder oft mehrere Diagnosen, die die Grundvoraussetzung für eine Therapieplanung und erste therapeutische Sofortmaßnahmen darstellen.
Dabei erlauben akute Beschwerden in der orofazialen Region mit eindeutigem klinischen Korrelat eine schnelle (zahn-)ärztliche Diagnostik und Therapie. Die Komplexität einer chronischen Symptomatik kann jedoch über eine schmerzbezogene Kurzanamnese nicht erfasst werden. Im Gegenteil, die Gefahr ist groß, dass eine Schnelldiagnostik zu einer klinischen Fehleinschätzung mit möglicherweise falschem Therapieansatz, resultierenden iatrogenen Zusatzschäden und nicht selten forensischem Nachspiel führt. Somit steht bei unklaren orofazialen Schmerzen eine ausführliche Anamnese im Zentrum des diagnostischen Prozesses. Die Grundlage dafür bietet ein detaillierter Schmerzfragebogen (Abb. 1a und b), wie er beispielsweise im Rahmen der Sprechstunde für orofaziale Schmerzen am Zentrum für Zahn-, Mund- und Kieferheilkunde der Universität Zürich (ZZMK) eingesetzt wird.
Detaillierter Schmerzfragebogen
Wichtige Schmerzcharakteristiken sind Stärke, Lokalisation, Qualität, Dauer, Zeitverlauf, Auslöser/Einflussfaktoren, Begleitsymptome und Beeinträchtigung. Aber auch Details zu bisherigen Behandlungen und der allgemeinmedizinische Hintergrund (Grunderkrankungen, Schlafstörung, Medikamente etc.) sowie insbesondere psychosoziale Angaben müssen erfragt werden. Dies ermöglicht ein umfassendes Erkennen der verschiedenen Schmerzdimensionen (sensorisch-diskriminativ, affektiv-emotional und kognitiv-behavioral) und führt zu einer ersten Liste an Verdachtsdiagnosen. Die folgende klinische Untersuchung sollte in Abhängigkeit des Beschwerdebildes auch umliegende Strukturen mit einbeziehen und je nach Indikation durch zusätzliche Tests (Probeanästhesie, Bildgebung, Laborwerte etc.) ergänzt werden.
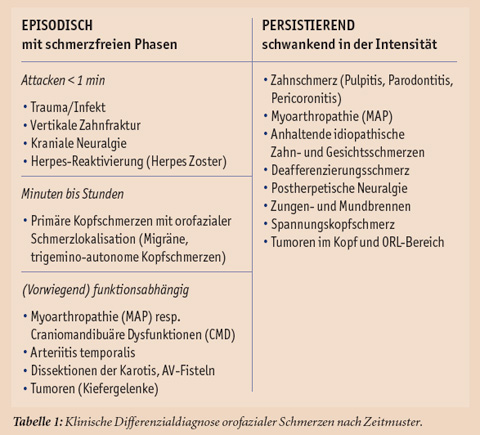
Die Schwierigkeit einer eindeutigen Schmerzklassifizierung bei multiplen klinischen Symptomen orofazialer Schmerzen widerspiegelt sich in den teilweise uneinheitlichen diagnostischen Klassifikationssystemen diverser internationaler Organisationen, wie z.B. der International Association for the Study of Pain (1994), International Headache Society (2004), American Academy of Orofacial Pain (Okeson 1997) und Diagnostic Research Criteria for Temporomandibular Disorders (Dworkin und LeResche 1992). Im klinischen Alltag erleichtert eine Einteilung nach zeitlichem Schmerzmuster die diagnostische Zuordnung der Beschwerden (Tabelle 1).
In der Gruppe episodischer Beschwerden von weniger als einer Minute stehen die Neuralgien, insbesondere die Trigeminusneuralgie, im Vordergrund. Die blitzartig einschießenden, meist einseitigen Beschwerden werden häufig durch externe Stimuli (Rasur, Zähneputzen, Reden) getriggert. Als Ursache einer klassischen Trigeminusneuralgie wird typischerweise ein neurovaskulärer Konflikt beobachtet, indem eine Arterie bei seinem Eintrittsbereich in den Hirnstamm den N. trigeminalis komprimiert. Zur Unterscheidung von einer symptomatischen Trigeminusneuralgie, die im Kontext einer Grunderkrankung (wie Tumoren oder multiple Sklerose) auftreten kann, ist eine kraniale Bildgebung (MRI) immer indiziert. Als Therapie der Wahl gelten Carbamazepin und Oxcarbazepin, aber auch Baclofen und Lamotrigin werden im klinischen Alltag verwendet. Bei therapierefraktären Fällen ist eine chirurgische Intervention (Ganglion Gasseri, Gamma Knife, mikrovaskuläre Dekompression) zu erwägen (Gronseth et al. 2008). Die Abgrenzung zu einer vertikalen Zahnfraktur, die häufig durch einen Loslassschmerz gekennzeichnet und radiologisch schwer darstellbar ist, ist durch die unterschiedlichen Auslöser bei der Trigeminusneuralgie (siehe oben) gegeben.
Episodische Beschwerden
Auch primäre Kopfschmerzen (Migräne, Spannungskopfschmerz, trigemino-autonome Kopfschmerzen) imponieren durch ein episodisches Beschwerdebild mit schmerzfreien Phasen. Tritt ihr Hauptschmerz im Kiefer- und Gesichtsbereich statt im Kopf auf, ist die Abgrenzung zu anderen Krankheitsbildern oft schwierig (Gaul et al. 2007 und 2008). Anamnestisch ist das Auftreten von autonomen Begleitsymptomen (Tränen-/Nasenfluss, Augenrötung) daher entscheidend. Die Therapie orientiert sich an den Empfehlungen für primäre Kopfschmerzen.
Craniomandibuläre Dysfunktionen
Auch funktionsabhängig können episodische Beschwerden auftreten, namentlich bei der Arteriitis temporalis und den Myoarthropathien (MAP) resp. Craniomandibulären Dysfunktionen (CMD). Bei ersterer erleichtert die Lokalisation der Beschwerden sowie eine charakteristisch stark erhöhte Blutsenkungsreaktion die Unterscheidung. Zudem tritt diese Erkrankung fast ausschließlich im höheren Alter (> 70 Jahre) auf.
Zu beachten ist, dass die Arteriitis temporalis als lokale Gefäßentzündung aufgrund der möglichen Konsequenzen (irreversibles Erblinden) ein schnelles Handeln verlangt. Leitsymptome der MAP
resp. CMD sind vor allem Schmerzen im Bereich des Kiefergelenks und/oder der Kaumuskulatur, Gelenkgeräusche und Bewegungseinschränkungen des Unterkiefers, die durch entzündliche und/oder degenerative Veränderungen verursacht werden. Häufig treten Begleitsymptome in Form von Zahn-, Kopf-, Nacken- oder Ohrenschmerzen auf, die den Behandler initial wegen der Vielfalt der Beschwerden irreführen können. Als Ätiologie werden parafunktionelle Aktivitäten, die tagsüber und nachts auftreten können, diskutiert. Neuere Forschungsarbeiten konnten frühere Vermutungen nicht erhärten, dass okklusale Faktoren bei der Entstehung einer MAP resp. CMD eine ursächliche Rolle spielen. Therapeutische Möglichkeiten sind Aufklärung des Patienten, Instruktion von Selbstbeobachtung, Pharmakotherapie, physikalische Maßnahmen, Schienentherapien, kognitive Verhaltenstherapie (auch Biofeedback und Entspannungstraining) sowie alternativmedizinische Ansätze. Chirurgische Interventionen sollten gemäß international anerkannten Richtlinien erst nach umfassenden konservativen Maßnahmen bei therapierefraktären Patienten zum Einsatz kommen. Insgesamt weist dieses Krankheitsbild eine gute Prognose auf, wobei die Intensität der Beschwerden im Verlauf typischerweise alterniert.
MAP resp. CMD
Gegen MAP resp. CMD abzugrenzen ist der sogenannte anhaltende idiopathische Zahn- oder Gesichtsschmerz, dessen Diagnose erst nach Ausschluss lokaler Pathologien und Schmerzsyndrome bei unauffälliger Bildgebung gestellt werden darf. Typischerweise imponiert dieser auch durch dumpfe, oft brennende und ziehende Dauerschmerzen von schwankender Intensität, die den Schlaf nicht beeinträchtigen. Diesem primär einseitigen Schmerz können attackenartige Beschwerden aufgelagert sein. Häufig beschreiben die Patienten ein subjektives Schwellungs- und Taubheitsgefühl. Eine diagnostische Anästhesie kann in der Diagnosefindung hilfreich sein, wobei in diesen Fällen trotz Ausschaltung der peripheren Rezeptoren ein Restschmerz bleibt, was auf eine Mitbeteiligung zentraler neuraler Prozesse hinweist. Therapeutisch ist die Aufklärung des Patienten über das Vorkommen dieser Schmerzform von entscheidender Bedeutung. Meist ist die Vorgeschichte komplex mit multiplen endodontischen Behandlungen und Extraktionen, die nicht selten auch von Patientenseite gefordert werden. Dies bedingt einen interdisziplinären Therapieansatz, der sowohl schmerzpsychologische als auch pharmakologische Aspekte umfassen sollte. Dabei kommen lokale Maßnahmen wie Medikamententrägerschienen (Capsaicin in Kombination mit Lokalanästhetika zur Desensibilisierung von TRPV1-Schmerzrezeptoren) oder Injektionen (Lokalanästhetikum mit Kortikosteroid) und systemische Medikationen (trizyklische Antidepressiva, Antikonvulsiva) zum Einsatz. Invasive Maßnahmen sind kontraindiziert und wegen resultierender neuraler Sensiblisierungsprozesse mit Schmerzintensivierung und -ausbreitung unbedingt zu vermeiden.
Phantomschmerz
Klinisch zeigt der Deafferenzierungsschmerz ein ähnliches Beschwerdebild. Dieser neuropathische Schmerz („Phantomschmerz“), der durch eine traumatische oder chirurgische Nervverletzung entstehen kann, wird auch im Sinne einer Neurombildung verstanden und ist mit einer Prävalenz (je nach Studie) von bis zu sechs Prozent nach endodontischer Behandlung ein nicht seltenes Beschwerdebild. Ein erhöhtes Risiko dafür wird bei vorbestehenden Schmerzen beschrieben. Daraus ergibt sich, dass unklare orofaziale Beschwerden vom Allgemeinarzt und -zahnarzt therapeutische Zurückhaltung erfordern, solange nicht eine umfassende interdisziplinäre Abklärung stattgefunden hat, welche ein biopsychosoziales Krankheitskonzept berücksichtigt. Dies beinhaltet neben der Erfassung physischer, nozizeptiver Faktoren (sog. Achse I) auch die Diagnose psychologischer Faktoren (sog. Achse II), die das Schmerzerleben entscheidend beeinflussen können (Okeson 2008). Voraussetzung ist eine ausführliche psychosoziale Anamnese mit Fragen zu Lebensumständen (Live-Events, Stressoren und Ressourcen), der Beeinträchtigung und den Auswirkungen der Schmerzen im Alltag, den Schmerzbewältigungsstrategien, Krankheitsüberzeugungen sowie der psychischen Befindlichkeit. Psychische Komorbiditäten können mit zunehmender Schmerzdauer und Leidensdruck in Form von Depressionen, Angst- und Belastungsstörungen sowie in Form von somatoformen Störungen bei 20–60 Prozent der Patienten auftreten. Dies belegt den ausgeprägten sekundären Effekt einer primären Schmerzerkrankung (Okeson 2008). Häufig bestehen auch Schmerzen in anderen Körperbereichen (60 Prozent) oder andere chronische Beschwerdebilder. Diskutiert wird beispielsweise für Fibromyalgie und für chronische orofaziale Schmerzen eine Störung der zentralen Schmerz- und Stressverarbeitung (Korszun 2002, Egle et al. 2004).
Stabilisierung der Alltagssituation
Die schmerzbezogene Psychotherapie beinhaltet die Verbesserung des Verständnisses für das Schmerzerleben und den Umgang mit dem Schmerz. Hierbei steht die Erarbeitung eines gemeinsamen Schmerzmodells im Vordergrund. Dies beruht auf einem umfassen den Informationsaustausch und ausführlichen Erklärungen zur Schmerzentstehung und Schmerzaufrechterhaltung durch biologische und psychologische Faktoren. Das Verständnis muss auch auf den Einfluss des sozialen Kontext (Stress- und Belastungssituationen) ausgedehnt und die diesbezüglichen Auswirkungen des Schmerzes (sekundärer Krankheitsgewinn) angesprochen werden. Die Schmerzbewältigung beruht auf einer Verbesserung der Kontrollierbarkeit des Schmerzes und der persönlichen Akzeptanz der Situation. Unterstützend wirken hierbei Techniken wie Selbstbeobachtung, Körperwahrnehmung und Biofeedback, das eine optische Darstellung von Spannungszuständen erlaubt. So können die Patienten für Zusammenhänge zwischen emotionalen Zuständen, innerer Unruhe, mangelnder psychophysiologischer Entspannungsfähigkeit und Schmerzverstärkung sensibilisiert werden (Feinman und Newton-John 2004). Entspannungstechniken (z.B. progressive Muskelentspannung nach Jacobson) unterstützen den Patienten durch eine differenzierte Wahrnehmung von muskulären Spannungszuständen. Somit kann das Behandlungsziel weniger als eine vollständige Beschwerderemission, sondern vielmehr als eine Stabilisierung der Alltagssituation mit dem chronischen Schmerz bezeichnet werden. Chronische orofaziale Schmerzen können aufgrund der komplexen Schmerzgenese und oft fehlendem klinischen Korrelat nicht immer kausal behandelt werden. Dies stellt eine besondere Herausforderung für die Aufklärung des Patienten, aber auch für das Verständnis des Behandlers dar. Eine umfangreiche Schmerzanamnese kann die Erfassung der Komplexität der Schmerzerkrankung erleichtern und zu einer umfassenden Diagnose führen. Der koordinierte interdisziplinäre Therapieansatz (je nach Fall unter Einbezug von Zahnarzt, Allgemeinarzt, Neurologe, Hals-, Nasen-, Ohren-Spezialist, Psychiater und Psychologe) optimiert nicht nur die Schmerzlinderung, sondern ist letztlich auch der ökonomischste Behandlungsweg.
Eine Literaturliste steht unter www.zwp-online.info/fachportal/kieferorthopaedie für Sie bereit.







