Kieferorthopädie 03.07.2023
Fallbericht: Neue Grenzen der Alignertherapie (Teil 1)
share
Zum Fall
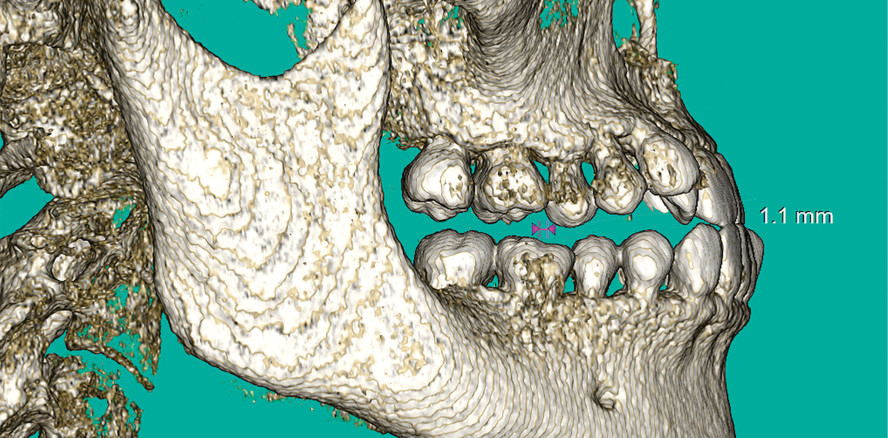
Im Jahr 2017 stellte sich die 27-jährige Patientin in meiner kieferorthopädischen Praxis in Frankfurt am Main vor, in der ich ausschließlich Alignertechniken angeboten hatte. Die Patientin hatte eine gravierende Zahn- und Kieferfehlstellung mit progener Verzahnung. Ich bat sie, in meiner Hauptpraxis einen Termin zu vereinbaren (Abb. 1 und 2). Dort war die Überraschung groß, als sich neben den schon ohnehin ausgeprägten kieferorthopädischen Befunden, wie frontaler Kreuzbiss, 5–7 mm Klasse III-Molarenbeziehung und Engstand in der Front (Abb. 3 und 4), herausstellte, dass die Zahnwurzeln in der OK-Front gerade mal die halbe Länge der Zahnkronen überschritten hatten (Abb. 5 und 6).
Grundlegende Diagnostik zur Therapieplanung:
Bei einer progenen Verzahnung mit über ¾ PB Klasse III-Okklusion (rechts und links > 6 mm) im Molarenbereich und dem ausgeprägten frontalen Kreuzbisses sowie einem seitlichen Kreuzbiss der Zähne 15, 23 und 26 mit einer schwach ausgebildeten retrognathen Maxilla ist eine kieferorthopädisch-kieferchirurgische Therapieplanung die naheliegende Behandlungsoption. Die Patientin hatte jedoch große Bedenken vor einem solch invasiven Eingriff und fragte nach alternativen Möglichkeiten.
Ausschlaggebend für die korrekte Therapieentscheidung und die mögliche Option eines rein konservativen, ausschließlich orthodontischen Ansatzes war folgende Überlegung: Sollte es der Patientin gelingen, ihren Unterkiefer weit genug zurückzuschieben, um mit den Frontzähnen in einer Kopfbissstellung zu beißen, dann könnte mit zusätzlichen Klasse III-GZ und großzügigem ASR im Seitenzahnbereich eine ausgleichende orthodontische Therapie in Klasse I-Okklusion mit Überstellen des Kreuzbisses möglich sein. Der Patientin gelang eine Kopfbissstellung durch Retraktion des UK recht mühelos.
Zur Absicherung dieses gewagten Vorgehens wurde eine Low-Dose-DVT in der genannten Position angefertigt. Auf der rechten Seite zeigt sich in parasagittaler exzentrischer Aufnahme (Abb. 7) eine Zentrallage des Condylus in der Fossa articularis (Abb. 8 und 9). Auf der linken Seite wies der Condylus eine gerade noch vertretbare dorsale Kompression mit verengtem Gelenkspalt auf (Abb. 10–12). Diese Position konnte die Patientin ohne große Anstrengung und ohne Schmerzen für die gesamte Zeit der Röntgenaufnahme halten. Das berechtigte zur Annahme, dass eine Alignertherapie ohne chirurgische Intervention ein vertretbares Ergebnis erwarten lässt. Ein interessanter Nebenbefund war, dass die auf dem OPT kaum sichtbare große kariöse Läsion des Zahnes 26 (Abb. 13 und 14) auf der Low-Dose-Aufnahme erkennbar war (Abb. 15) und auf der High-Resolution-DVT-Aufnahme (Abb. 16) deutlich zum Vorschein trat. Intraoral konnte dieser Befund nicht festgestellt werden.
ClinCheck-Vorbereitung – ASR
Grundsätzlich empfehle ich, bei allen Patienten die ASR vor dem Beginn der Therapie und auch vor dem Scan durchzuführen. Dies braucht zwar ein wenig Übung, hat allerdings einige wesentliche Vorteile für den Behandlungsverlauf. Zum Ersten kann erst hierdurch eine vollständige Planung mit vorgegebenem Ist-Wert erfolgen. Ein ständiges Einbestellen zur vom Techniker vorgeschriebenen ASR entfällt. Auch könnte dabei die ASR zu groß oder zu klein ausfallen, was dann entweder ein Nacharbeiten oder einen neuen ClinCheck (Case Refinement) erfordern würde und die Therapie in die Länge zieht. Es kann mit dem Gegebenen geplant werden.Der entscheidende Vorteil liegt jedoch darin, dass bei konsequenter ASR alle wichtigen Zähne außer Kontakt stehen und somit die Bewegungen von Anfang an kollisionsfrei ablaufen. Kollisionen einzelner Zähne während der Therapie lassen den im ClinCheck erarbeiteten Bewegungsablauf vollkommen aus dem Ruder laufen. Die Zähne verkanten sich. Es kommt nicht zu der erwünschten Bewegung. Die Aligner sitzen nicht mehr richtig. Als Folge muss sehr häufig ein vermeidbares Case Refinement dazwischengeschaltet werden oder der Patient geht drei bis vier Behandlungsschritte zurück, bei gleichzeitigem Entkoppeln der Kollisionen durch zusätzliches ASR. Dies ist eine sehr wichtige Information!
Bei jeder Behandlungskontrolle muss darauf geachtet werden. Kollisionen sind unbedingt zu vermeiden, denn sie führen zum Scheitern beim Umsetzen des ClinChecks in die Behandlung!Bei der vorgestellten Patientin wurde die ASR sehr moderat durchgeführt (Abb. 17–23). Im UK 0,2–0,3 mm pro Zahnfläche und im OK nur 0,1–0,2 mm pro Zahnfläche. Bei diesem Verfahren empfehle ich die „Drittel-Regelung“:
- Lebensdrittel = 18.–30. Lebensjahr1/3 des individuell vorhandenen Zahnschmelzes.
- Lebensdrittel = 30.–60. Lebensjahr1/2 des Zahnschmelzes (Hälfte = mitten im Leben)
- Lebensdritte = 60.–90. Lebensjahr2/3 des vorhandenen Zahnschmelzes
Die Schmelzdicke kann sehr gut im High-Resolution-DVT ermittelt werden. Bei Grenzfällen mit einem sehr hohen Platzbedarf oder großem orthodontischen Ausgleich kann eine Schmelzdickenmessung im DVT hilfreich sein.
Insgesamt wurden durch diese Maßnahmen im UK 3 mm Distalbewegung und im OK 2 mm Mesialbewegung erreicht. Der letzte noch fehlende Millimeter zur Neutralokklusion ist zum einen durch eine mesiale Zwangsbissstellung der Kondylen und zum anderen durch geringe orthopädische Wirkung der Klasse III-GZ erreicht worden. Die Patientin hatte ihre Gummizüge mit äußerster Konsequenz getragen. Die Überlagerung von der Ausgangssituation zur Endposition zeigt für den UK eine Retrusion der Front (Abb. 24) und für den OK eine Protrusion der Front (Abb. 25 und 26). Diese Bewegungsdarstellung muss jedoch um den Faktor der Gummizüge ergänzt werden. Erst durch die intermaxillär wirkenden Kräfte schließen sich die Lücken im OK von distal nach mesial und im UK von mesial nach distal. Deshalb ist ein gezieltes Einplanen dieser intermaxillären Kräfte von entscheidender Bedeutung.
ClinCheck- Planung
Molarenbewegungen nach distal sollten immer einzeln durchgeführt werden, unabhängig davon, ob es sich um den Oberkiefer oder den Unterkiefer handelt. Erst, wenn der zweite Molar an seinem endgültigen Platz steht, darf mit der Bewegung des ersten Molaren begonnen werden. Anders verhält sich dies bei der Mesialbewegung und bei der Bewegung der Prämolaren. Hier kann ab 50 Prozent der erreichten Bewegung mit dem nächstfolgenden Zahn gestartet werden. Diese wichtigen Einteilungen heißen Staging und sind nicht zu vernachlässigende Planungsschritte. Mit einem gezielten Staging können Kollisionen vermieden werden. Bevor ein Zahn derotiert wird, werden die Nachbarzähne von diesem wegbewegt, um Platz zu schaffen. Erst danach sollte dann die Rotation erfolgen. Somit verringert man neben der ASR die Gefahr der Kollision und des Aussteigens der Aligner aus dem Zahnbogen.
Die initiale Zahnbewegung im OK konzentriert sich auf die Überstellung der OK-Front. Während des Überstellens kommt es zu einem Kopfbiss und damit zu einem Jiggling-Effekt, der mit einer erheblichen Zahnlockerung und der Gefahr des Frontzahnverlustes einhergeht. Ganz besonders im vorliegenden Fall, war das ein sehr kritisches Stadium, da die OK-Frontzähne nur sehr kurze Wurzeln mit nur 4–6 mm alveolärer Knochenverankerung hatten.
Im UK hingegen wurde sofort mit der Distalisation des Seitenzahnbereiches begonnen.Für die Platzierung der Attachments hat sich die Pfeilspitzregel bewährt. Sie ist für mich auch heute noch die Leitschnur in der ClinCheckPlanung.
Zusammengefasst besagt die Pfeilsitzregel Folgendes: Es werden nur rechteckige Attachments mit horizontaler Neigung verwendet. Die Neigung entspricht einer Pfeilspitze und zeigt in die Richtung der angestrebten Bewegung. Die Rückseite, an der dann der Pfeilstab sitzen würde, ist die eigentlich aktive Fläche, über die die notwendige Kraft auf den Zahn übertragen wird. Alle Attachments sitzen so weit wie möglich okklusal, da sie hier die größte Kraftübertragung entfalten. Die Platzierung erfolgt immer in Bewegungsrichtung (Abb. 27–30).
Grundregeln der Attachement-Platzierung
OK-Frontzähne haben immer ein an der Schneidekante entlanglaufendes Attachment. Dies ist zum einen die unauffälligste Stelle, zum anderen wird damit der beste Snap-Effekt erreicht. Sowohl Torque als auch kontrollierte Intrusion werden damit sicher bewältigt (Abb. 31 und 32).
Prämolarenrotationen haben immer zwei Attachments, eines von bukkal und eines auf der Gegenseite von lingual.
Transversale Erweiterungen benötigen im Seitenzahnbereich immer horizontale, nach okklusal geneigten Attachments, damit wird eine Bukkalkippung der zu dehnenden Zahnreihen vermieden.
Eckzähne benötigen aufgrund ihrer konisch zulaufenden Anatomie bei Rotationen immer ein zusätzliches linguales Attachment, um ein Aussteigen und eine Intrusion als Ausweichbewegung zu vermeiden (Abb. 32).
Je weiter okklusal, desto besser!
VA-Wert, was ist das?
Um sich eine bessere Vorstellung darüber machen zu können, wie die einzelnen Kräfte aufeinander wirken und welche Zahnbewegungen dann insbesondere in der mesiodistalen Richtung realistisch sind, habe ich ein nützliches Hilfsmittel entwickelt. Der VA-Wert oder Verankerungswert.
Alle Zahngruppen haben eine unterschiedliche Wurzelmorphologie und sitzen an ganz verschiedenen Stellen im Kiefer, mit ganz unterschiedlicher Knochenumgebung, Kompakta und Spongiosa. Hieraus ergibt sich der Widerstand, der überwunden werden muss, bis ein Zahn anfängt, sich zu bewegen. Bei unterschwelligen Reizen passiert in der Regel erst mal gar nichts. Bei übersteigen des Maximums kommt es zum Absterben des Gewebes, es bildet sich eine knorpelige Hyalinisierungsschicht und der Zahn lässt sich dann die nächsten sechs Monate gar nicht mehr bewegen. Bei gleicher Kraft und gleichem VA-Wert bewegen sich die Zähne gleichermaßen die gleiche Strecke aufeinander zu oder voneinander weg. Ist der VA-Wert einer Zahngruppe doppelt so hoch wie bei der gegenläufigen Zahngruppe, so bewegen sich beide Gruppen, die eine allerdings nur zu einem Drittel. Bei einem VA-Vergleich von 80 zu 20 Prozent wird sich die eine Zahngruppe nur um 20 Prozent bewegen, während die andere Gruppe 4/5 der Bewegung ausmacht.
VA-Werte sind neben den von mir vorgeschlagenen Einteilungen auch noch patientenspezifisch. Im vorliegenden Fall hat die Patientin zum Beispiel für die OK-Front insgesamt nur einen VA von 4 (Je ein Punkt auch für die mittleren Schneidezähne, die ansonsten mit einem VA-Wert von je 2 zu berechnen sind).
Folgende VA Werte können verwendet werden:
Mittlere obere Schneidezähne je VA 2
Seitliche ober Inzisiven je VA 1
Unter Inzisiven je VA 1
Obere Eckzähne je VA 5
Untere Eckzähne je VA 4-5
Alle Prämolaren je VA 4
Ober unter Molaren je VA 6
Alle Klasse II und Klasse III GZ einfach je VA 6
Ein Zahn, der erst vor kurzem bewegt wurde, verliert die ersten sechs Monate seine Verankerung um 50 Prozent, d.h. ein Sechsjahrmolar, der gerade distalisiert wurde, hat dann nur noch einen VA von drei statt sechs.
Beispiel:
Bewege ich zum Beispiel nur einen einzelnen Molaren (z. B. 17) nach distal, so habe ich ein Verhältnis von sechs zu 22. Das heißt der 7er wird sich nach distal bewegen, wir haben aber eine reziproke Wirkung von ca. 27 Prozent auf den Zahnbogen und die Frontzahnstufe wird sich reziprok um ca. 15–20 Prozent vergrößern (Parabelwirkung!). Bei gleichzeitigem Einsatz von Klasse II-GZ haben wir ein Verhältnis von sechs zu 28 und rutschen mit 21,4 Prozent schon nahe an den unterschwelligen Bereich, der unterhalb von 20 Prozent beginnt. Zusätzliche doppelte Gummizüge in der Nacht (acht Stunden) geben einen weiteren Bonus von 2 = 6 zu 30. Jetzt bewegt sich der zweite Molar nach distal, ohne dass es eine reziproke Wirkung auf die Front hat, da wir ein ausgewogenes Verhältnis von 80 Prozent zu 20 Prozent haben und die Wirkung auf die Front nun als unterschwellig bezeichnet werden kann. Werden allerdings zwei obere Molaren gleichzeitig nach distal bewegt, so ergibt sich ein VA-Verhältnis von zwöf zu 18, d. h. 33 Prozent zu 66 Prozent. Bei dieser Bewegung ist mit einem deutlichen Rezidiv von 1/3 reziproker Wirkung zu rechnen. Selbst mit einem Gummizug (24 Stunden) habe ich mit zwölf zu 24 immer noch nur 50 Prozent der reziproken Kraftaufteilung auf beide Bewegungsgruppen, sprich 25 Prozent Effektivkraft auf die vorderen Zähne. Und bei zwei GZ ganztags kommen wir mit dem Verhältnis zwölf zu 30 = 0,4 nicht um eine Nebenwirkung mit Verschiebung der Front nach anterior umhin. Deshalb sind Molarenbewegungen nur als singuläre Zahnbewegungen und mit zusätzlicher dauerhafter Unterstützung von Gummizügen sinnvoll.
Ein VA von eins zu eins oder zehn zu zehn bedeutet eine Aufteilung der reziproken Kräfte zu gleichen Teilen auf beide Gruppen, was einer Kraftwirkung von 50 Prozent entspricht. Da diese Kräfte reziprok sind, wirken sie mit gleicher Stärke auf beiden Seiten. Die Bewegungsrichtung ist dann gegenläufig zu gleichen Teilen, zum Beispiel Molarengruppe 4 mm nach distal und Prämolaren-Frontgruppe auch zu 4 mm, aber gegenläufig nach mesial.
Der VA-Wert ist ein nützliches Gedankenspiel und hilft insbesondere bei komplexen ClinCheck-Planungen, sinnvolle Aufteilungen der Einzelzahnbewegungen, der Stages vorzunehmen. Dies kann dabei helfen, unerwartete Probleme während der Therapie zu vermeiden.
Therapieverlauf
Der erste ClinCheck hatte 57 Aligner im OK und 78 Aligner im UK. Im OK wurden zunächst die OK-Frontzähne nach anterior bewegt, um sie möglichst schnell zu überstellen. Die Behandlungssequenzen wurden zunächst auf 14 Tage festgelegt. Im UK wurden die Molaren sequenziell distalisiert. Zur Verankerung wurden ständig Klasse III-Gummizüge getragen (Abb. 33).
Bei Aligner 16, nach acht Monaten, waren die OKFrontzähne schon überstellt. Ein knapper, noch nicht stabiler frontaler Überbiss von ca. 1 mm stellte sich ein (Abb. 34–36).
Während im ClinCheck erst ab ALG 63 dieses Stadium zu erwarten war (Abb. 37), stellte sich der erhoffte Überbiss mit Jumping the bite und ohne Jiggling-Effekt schon so früh ein. Dies lag sicherlich an der schon vor Behandlungsbeginn festgestellten mesialen Zwangsbisslage (die Patientin konnte ja im ersten DVT den UK ca. 3 mm nach dorsal bewegen), aber auch an der konsequenten Compliance der Patientin selbst (Abb. 38 und 39).
Zur Stärkung der Stoffwechsellage hatte ich der Patientin eine Supplementierung mit Vitamin D (auf 60 ng/ml), Vitamin K2/7 und einen Vitamin-B-Komplex verordnet. Es stand sehr viel auf dem Spiel. Würde sie die oberen Frontzähne, welche ja kaum im Knochen verankert sind, verlieren, wäre die Behandlung mit bitteren Konsequenzen gescheitert. Sie müsste sich mit einem prothetischen Zahnersatz zufriedengeben. Das wäre sicherlich keine gute Option oder gar Alternative.
Nach elf Monaten erreichte die Patientin Stage 30. Der frontale Kopfbiss hatte sich noch verbessert. Ein knapper frontaler Überbiss wurde erreicht (Abb. 40 und 41).
Sehr überraschend war, dass die sequenzielle Distalisierung der unteren Molaren sehr erfolgreich abgeschlossen war. Eine große Lücke klaffte nun zwischen 35 und 36 sowie zwischen 45 und 46 (Abb. 42). Für die Molarenmesialisierung im OK reichte es, dass die Patientin die Gummizüge nur noch nachts trug (Abb. 43), und die Aligner im OK wurden alle zehn Tage gewechselt. Im UK wurden nun zur Distalisierung der UK-Prämolaren die Aligner alle fünf Tage gewechselt. Eine DVT-Kontrolle zeigte die gleiche KG-Position wie zu Beginn mit Retrusion des UK. Rechts in zentraler Lage und links mit mäßiger dorsaler Kompression (Abb. 44–48). Zu diesem Zeitpunkt hat sich das Gesicht der Patientin sowohl in der Porträtaufnahme als auch in der Profilansicht bereits wesentlich verbessert (Abb. 49–52).
14 Monate nach Stage 36 OK/46 UK zeigte sich jedoch ein Rezidiv. Die OK-Front konnte nur noch im Kopfbiss zubeißen. Anscheinend war das frühzeitige Reduzieren der Klasse III-GZ doch nicht gut, es fehlte die notwendige Verankerung (siehe oben VA-Wert-Tabelle) zur Mesialisierung der OK-Molaren und zur Distalisierung der UK-Prämolaren. Die Molarenrelation war jedoch stabil in ihrer Neutralposition (Abb. 53–58).
Ich entschied mich für eine Kursänderung. Die Klasse III-Gummizüge wurden wieder Tag und Nacht getragen und die Aligner wurden nun sowohl im OK als auch im UK alle fünf Tage gewechselt. Das Risiko des Frontzahnverlustes war nun sehr hoch, da in dieser Kopfbissstellung eine hohe Belastung auf die Front mit zusätzlichem Jiggling-Effekt auftrat. Allerdings durften wir weder Zahnwurzelmasse noch die alveoläre Verankerung verlieren, da wir die Frontzähne unbedingt erhalten wollten.
Nach 15 Monaten und einem Urlaubsaufenthalt mit Schnorcheln war die Katastrophe nah. Die Patientin biss so fest auf den Schnorchel, dass sich die oberen Frontzähne zu stark lockerten (Lockerungsgrad II–IIII) und sich nach anterior verselbstständigten. Ich musste mir was einfallen lassen! Mit meinem Sohn, der sich gerade auch einer Alignertherapie unterzog, stellte ich ein Video her, welches ich der Patientin schickte. Sie sollte den oberen Aligner in der labialen Front bis zur Inzisalkante freischneiden, um jegliche Extrusion oder Mesialbelastung durch die Therapie zu vermeiden. Es hat funktioniert. Mit dieser Idee wurden die Zähne vollkommen vom Kaudruck und Behandlungsverlauf abgekoppelt und konnten sich erholen (Abb. 59–61).
Nach 55 Alignern im OK und 78 Alignern im UK war das erste Etappenziel erreicht. Die Neutralokklusion im Seitenzahnbereich wurde erzielt, die oberen Frontzähne haben die Tortur überstanden und der frontale Überbiss ist gesichert. Jedoch waren wir mit der angestrebten Derotation der seitlichen Schneidezähne 12 und 32 nicht zufrieden (Abb. 55–66). Zusätzliches ASR im 1. Quadranten und ein Case Refinement waren notwendig (Abb. 62–67). Weitere 21 Aligner im OK und 9 Aligner im UK sollten das Problem lösen (Abb. 68–77). Das Profil der Patientin hat sich bis zu diesem Zeitpunkt dennoch weiterhin verbessert (Abb. 78).
Erstveröffentlichung in: KFO-Intern, Ausgabe 03-04/2022, S. 8–30.
Der Artikel wird in der Ausgabe 6/23 der KN Kieferorthopädie Nachrichten fortgesetzt.
Dieser Beitrag ist in der KN Kieferorthopädie Nachrichten unter dem Originaltitel "Neue Grenzen der Alignertherapie (Teil 1)" erschienen.