Endodontologie 10.02.2014
Differenzialdiagnose unklarer irradiierender pulpitischer Schmerzen
Die Einzelzahnanalgesie kann wertvolle Unterstützung bei der Suche nach dem irradiierende Schmerzen verursachenden Zahn leisten. Die intraligamentäre Anästhesie (ILA) ist hilfreich, den schuldigen Zahn gegenüber gesunden Nachbarzähnen zu ermitteln, wenn die klassische Befunderhebung keine eindeutige Diagnostik zulässt. Sichere Schmerzausschaltung ist die Basis einer erfolgreichen endodontischen Therapie.
Im Rahmen einer Vergleichsstudie zur klinischen Eignung verschiedener Spritzensysteme für intraligamentale Injektionen14,15 präsentierten sich während des Studienzeitraums wiederholt auch Patienten mit nicht eindeutig zu lokalisierender Schmerzursache. Die Ursache der irradiierenden Schmerzen konnte mit den konventionellen Methoden Radiografie, Perkussion und Kälte-/Wärme-Test nicht diagnostiziert werden. Wegen der starken Schmerzen der Patienten waren adäquate Maßnahmen angezeigt. Die in der Literatur angesprochene Methode der Differenzialdiagnose zur Feststellung des pulpitischen Schmerzen verursachenden Zahnes wurde in allen Fällen angewandt und dokumentiert.2,10,11 Dabei erwies sich die Dosierradspritze Soft.Ject als sehr sensibles Instrumentarium für eine zuverlässige Differenzialdiagnose. Der jeweils die ausstrahlenden pulpitischen Schmerzen verursachende Zahn wurde in allen Fällen zweifelsfrei festgestellt und angemessene therapeutische Maßnahmen wurden eingeleitet. Alle betroffenen Zähne konnten erhalten werden.
Einleitung
Akute, pulpitisch verursachte Schmerzen sind für den Patienten meistens äußerst unangenehm. Der Schmerz ist nicht präzise zu lokalisieren, vielfach strahlt er nicht nur auf benachbarte Zähne, sondern sogar auf den gegenüberliegenden Kiefer aus. Die ausstrahlende Entzündung der Pulpa macht jede genaue Zuordnung der Schmerzen zu einem bestimmten Zahn unmöglich. Von seinem behandelnden Zahnarzt erwartet der Patient eine Befreiung von seinen, meistens starken Schmerzen. In der akuten Situation halten sich die Möglichkeiten des Zahnarztes in engen Grenzen, den Zahn, der den Schmerz verursacht, präzise zu lokalisieren und eine Substanz erhaltende Behandlung einzuleiten. Meistens versagen die klassischen Methoden der Radiografie, Perkussion und des Kälte-/Wärmetests. Medikamentös die Schmerzen des Patienten zu relativieren bis die akute Entzündung soweit abgeklungen ist und eine präzise Diagnose möglich wird, erfordert einen hohen Beratungsaufwand. Vielfach ist dies aber die einzige Möglichkeit, im Interesse des Patienten – mit Blick auf die Erhaltung des betroffenen Zahnes. In den letzten Jahren sind die Möglichkeiten und Grenzen der intraligamentären Anästhesie systematisch erforscht, umfassend beschrieben und publiziert worden.1,3,5,6,7,8,13,14 Die Anästhesie eines einzelnen Zahns durch intraligamentale Injektion von Lokalanästhetikum führt zur gezielten Ausschaltung des Schmerzempfindens eines definierten Zahnes. Die Wirksamkeit der in der Literatur beschriebenen Methode, durch eine gezielte intraligamentäre Anästhesie präzise den Zahn herauszufinden, der die irradiierenden Schmerzen verursacht und eine Zahn erhaltende Therapie einzuleiten, war zu überprüfen.2,10,11
Material und Methoden
Der Behandler ist seit Jahren mit der Durchführung der intraligamentären Anästhesie (ILA) vertraut. Sie ist für ihn eine sichere Methode der Schmerzausschaltung eines einzelnen Zahnes.14 Für die Applikation des Anästhetikums kamen spezielle Spritzensysteme für intraligamentale Injektionen ohne ein integriertes mehrstufiges Hebelsystem – handelsübliche Dosierradspritzen vom Typ Soft.Ject (Henke-Sass Wolf, Tuttlingen) – zur Anwendung, da es nur die Dosierradspritze dem Behandler ermöglicht, eine direkte, ausschließlich durch sein Gefühl gesteuerte Injektion durchzuführen. Zur Injektion wurden systemadaptierte Kanülen 0,3/13 mm mit extrakurzem Anschliff und hoher Steifigkeit definiert. Sogenannte Pistolenspritzen und auch Dosierhebelspritzen wurden nicht angewandt, um unerwünschte Nebenwirkungen wie Druckschmerz, Elongationsgefühl nach Abklingen der Anästhesie oder Drucknekrosen weitgehend auszuschließen. Als Anästhetikum wird allgemein übliche 4%ige Articainhydrochloridlösung mit Adrenalin 1 : 200.000 (z. B. Sopira, Septanest, Ultracain D-S) appliziert (Abb. 1). Gemäß dem Stand der Zahnheilkunde5,6 wurden pro Zahnwurzel 0,2 ml Anästhesielösung in > 20 Sek. injiziert.
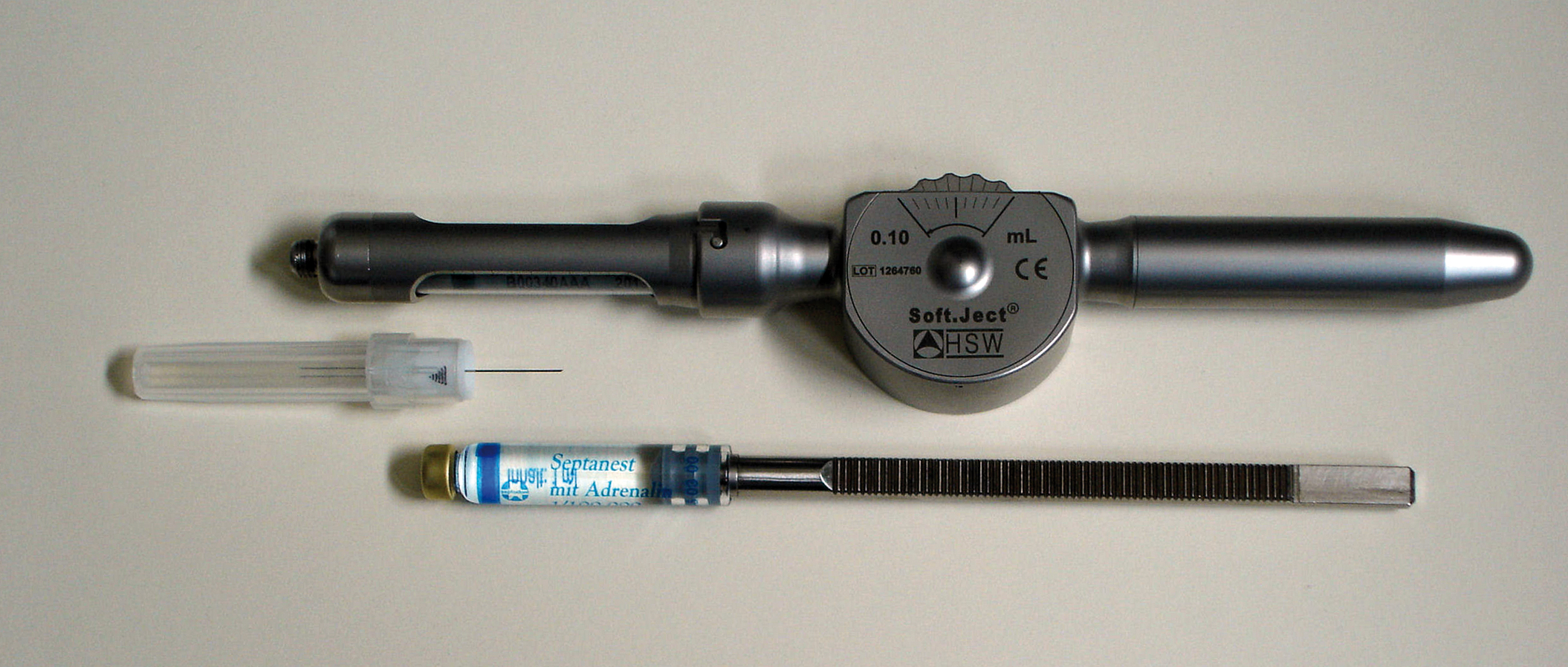
Abb. 1: Dosierradspritze Soft.Ject.
Ergebnisse
In einem Zeitraum von drei Monaten (= 60 Arbeitstage) wurden alle, im Rahmen einer evidenzgestützten Studie zur klinischen Anwendung moderner Spritzensysteme für intraligamentale Injektionen, vorkommenden Fälle von irradiierenden pulpitischen Schmerzen dokumentiert.15 Durch konventionelle Diagnostik (Radiografie, Kälte-/Wärme- und Perkussions-Test) konnte keine sichere Diagnose gestellt werden. Nach sorgfältiger Anamnese und Aufklärung über das geplante Vorgehen erfolgte eine Differenzialdiagnose mittels intraligamentärer Anästhesie. Die Ergebnisse wurden auf standardisierten Erfassungsbögen aufgezeichnet und ausgewertet.15 Die Differenzialdiagnose erfolgte in allen Fällen im Zustand der akuten Entzündung – unter definierten und kontrollierten Bedingungen – durch sukzessive intraligamentale Injektion von Anästhetikum. Das Vorgehen und die Ergebnisse wurden vollständig dokumentiert (Tab. 1).
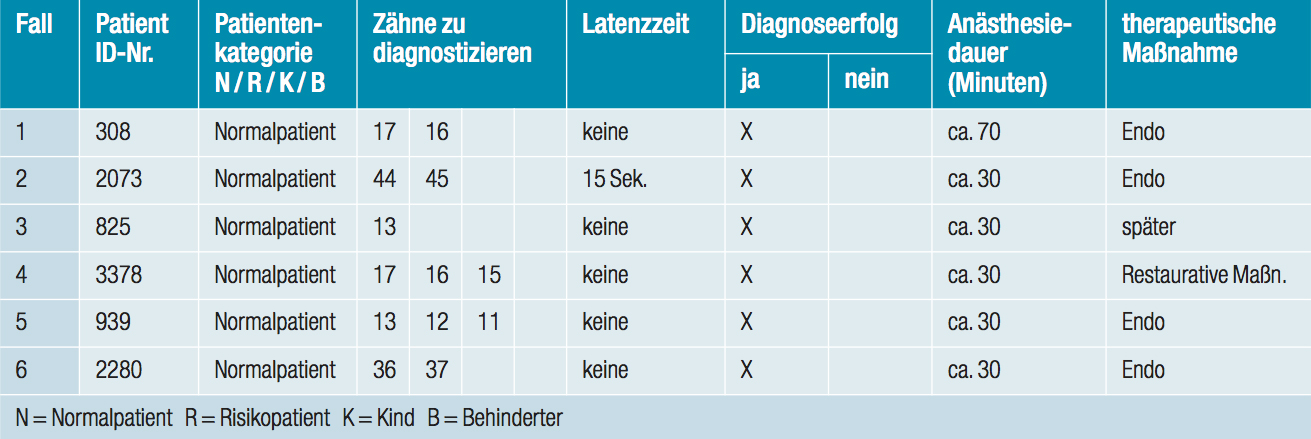
Tab. 1: In allen Fällen konnte die irradiierende Schmerzursache eineutig diagnostiziert werden.
In allen dokumentierten Fällen wurde das gleiche Verfahren der intraligamentalen Einzelzahnanästhesie angewandt. Die für die Differenzialdiagnose aufgebaute intraligamentäre Anästhesie war ausreichend, um auch alle therapeutischen Maßnahmen durchzuführen. Unter Bezug auf Simon et al. (1982) haben Dirnbacher et al. (2002) das Vorgehen bei angezeigter Differenzialdiagnose präzise beschrieben:2,11 „Nacheinander wurden im 3. Quadranten die Zähne 35, 36 und 37 mittels intraligamentärer Anästhesie anästhesiert. Nach Ausschaltung des Empfindungsvermögens bei den beiden erstgenannten Zähnen war der vom Patienten empfundene Schmerz unvermindert vorhanden. Nach Anästhesie auch des dritten der in Betracht kommenden Zähne war der Schmerz vollständig verschwunden. Die Quelle der Schmerzauslösung war damit unzweifelhaft gefunden.“ Im Rahmen der Studie erfolgte eine gleiche Vorgehensweise. Bei zweiwurzeligen Zähnen erfolgte je eine mesiale und eine distale Injektion. Die Injektionszeit betrug 20 Sek.; in der Tendenz war die Zeit für die zweite Injektion länger (> 20 Sek.). Bei dreiwurzeligen Zähnen erfolgte die dritte Injektion in die Furkation noch langsamer (> 25 Sek.), um dem zahnumgebenden Gewebe ausreichend Zeit zu geben, das Anästhetikum zu resorbieren und damit unerwünschten Effekten, z.B. Elongationsgefühl oder Druckschmerz nach Abklingen der Anästhesie, vorzubeugen. Zur intraligamentalen Injektion wurde die Kanülenspitze entlang dem Zahnhals in einem Winkel von ca. 30° etwa 1–2 mm, max. 3 mm in den Desmodontalspalt eingeführt, bis sie festen Halt im Desmodont gefunden hatte. Danach wurde durch sehr langsame Injektion mit minimalem Injektionsdruck der interstitielle Gegendruck des Parodontalgewebes überwunden. Der bei der intraligamentalen Injektion vom Behandler zu überwindende Gegendruck (back-pressure) ist von Zahn zu Zahn unterschiedlich.12 Während der gesamten Dauer der Injektion muss ein Gegendruck spürbar sein, der durch eigenen, gefühlvollen Druck zu überwinden ist. Der aufzubauende Druck zur Überwindung des interstitiellen Gegendrucks ist umso geringer, je länger die Injektionszeit ist.12 Der Anästhesieeffekt tritt in aller Regel ohne Latenz ein. Alle Zähne sind praktisch ohne Latenzzeit tief anästhesiert, sodass der Behandlungsbeginn sofort nach Abschluss der intraligamentalen Injektion erfolgen kann. Die den diagnostischen Injektionen sich anschließenden therapeutischen Maßnahmen stellten sicher, dass der Zahn in allen Fällen erhalten werden konnte. Grundsätzlich erfolgte die Einzelzahn-Schmerzausschaltung bei nahezu allen Patienten problemlos. Von einem Patienten wurde nach Ende der Behandlung ein Taubheitsgefühl angegeben, das nach etwa einer Stunde abgeklungen war. In zwei Fällen wurde auf Befragen von leichtem Injektionsschmerz berichtet. In den anderen Fällen wurden keine Beeinträchtigungen mitgeteilt. In keinem Falle war die Dispositionsfähigkeit der Patienten nach Abschluss der Behandlung durch artikulatorische und/oder mastikatorische Einschränkungen beeinträchtigt. Bei einer Inspektion nach zwei bis fünf Tagen wurden von den Patienten in keinem Falle unerwünschte Effekte (Druckschmerz, Vorkontakt oder Elongationsgefühl) empfunden.
Diskussion
Zur Überwindung des Gewebswiderstandes (back-pressure) bei der intraligamentalen Injektion ist ein kraftverstärkendes Spritzensystem hilfreich. Vor zahnerhaltenden Maßnahmen sollten jedoch keine Spritzen mit mehrstufigen Hebelsystemen eingesetzt werden, weil der Behandler die anatomischen Gegebenheiten des Patienten bei diesen Instrumentarien nicht direkt spüren kann. Bei Dosierhebelspritzen, z.B. Citoject oder Paroject, ist vom Behandler eine sehr hohe Sensibilität bei der Applikation des Anästhetikums erforderlich, da das Hebelsystem dieser Instrumente den direkten Kontakt zur Anatomie des Patienten deutlich reduziert. Bei Dosierradspritzen ohne ein mehrstufiges Hebelsystem ist dieser Kontakt uneingeschränkt möglich. Die Ergebnisse zeigen, dass die intraligamentäre Einzelzahnanästhesie – durchgeführt unter den definierten Bedingungen – dem Behandler eine sichere Möglichkeit bei der Diagnose unklarer pulpitischer Beschwerden gibt und keine unerwünschten Effekte verursacht. Die therapeutischen Maßnahmen, endodontische Behandlungen und Füllungstherapie, die sich der Differenzialdiagnose anschlossen, wurden im Rahmen des üblichen Behandlungskonzeptes durchgeführt; sie verliefen problemlos. In allen dokumentierten Fällen erwiesen sich die Anästhesietiefe und -dauer als ausreichend für die durchgeführten therapeutischen Maßnahmen. Erforderlichenfalls hätte problemlos nachanästhesiert werden können, was selbst bei Behandlung unter Kofferdam uneingeschränkt möglich ist (Abb. 2).3,13 Damit im Unterkiefer die Diagnostik nicht durch eine denkbare Nervblockade verfälscht wird, empfiehlt es sich, die Injektionen zur Differenzialdiagnose von mesial nach distal durchzuführen. Zu präzisieren ist, dass bei endokarditisgefährdeten Patienten besondere Vorsicht gilt, da bei der intraligamentären Anästhesie das Risiko einer Bakteriämie nicht auszuschließen ist. In diesen Fällen kann eine Absiedlung von Bakterien aus dem Blut zu ernsthaften Komplikationen für den Patienten führen. Insbesondere sind invasive Eingriffe unter Antibiotikaschutz vorzunehmen.4 Diese Vorsichtsmaßnahme ist jedoch nicht nur bei einer ILA, sondern auch bei anderen Manipulationen am Zahnfleischsulcus, z. B. Zahnsteinentfernungen, einzuhalten.3 Für Glockmann und Taubenheim ist bei diesen Patienten die intraligamentäre Anästhesie kontraindiziert.5,6 Die durchgeführte Differenzialdiagnose mit der Soft.Ject war sehr überzeugend. Bei Anlage der Studie haben wir nicht geglaubt, ein so gutes und sensibles Instrumentarium zur Verfügung zu haben.
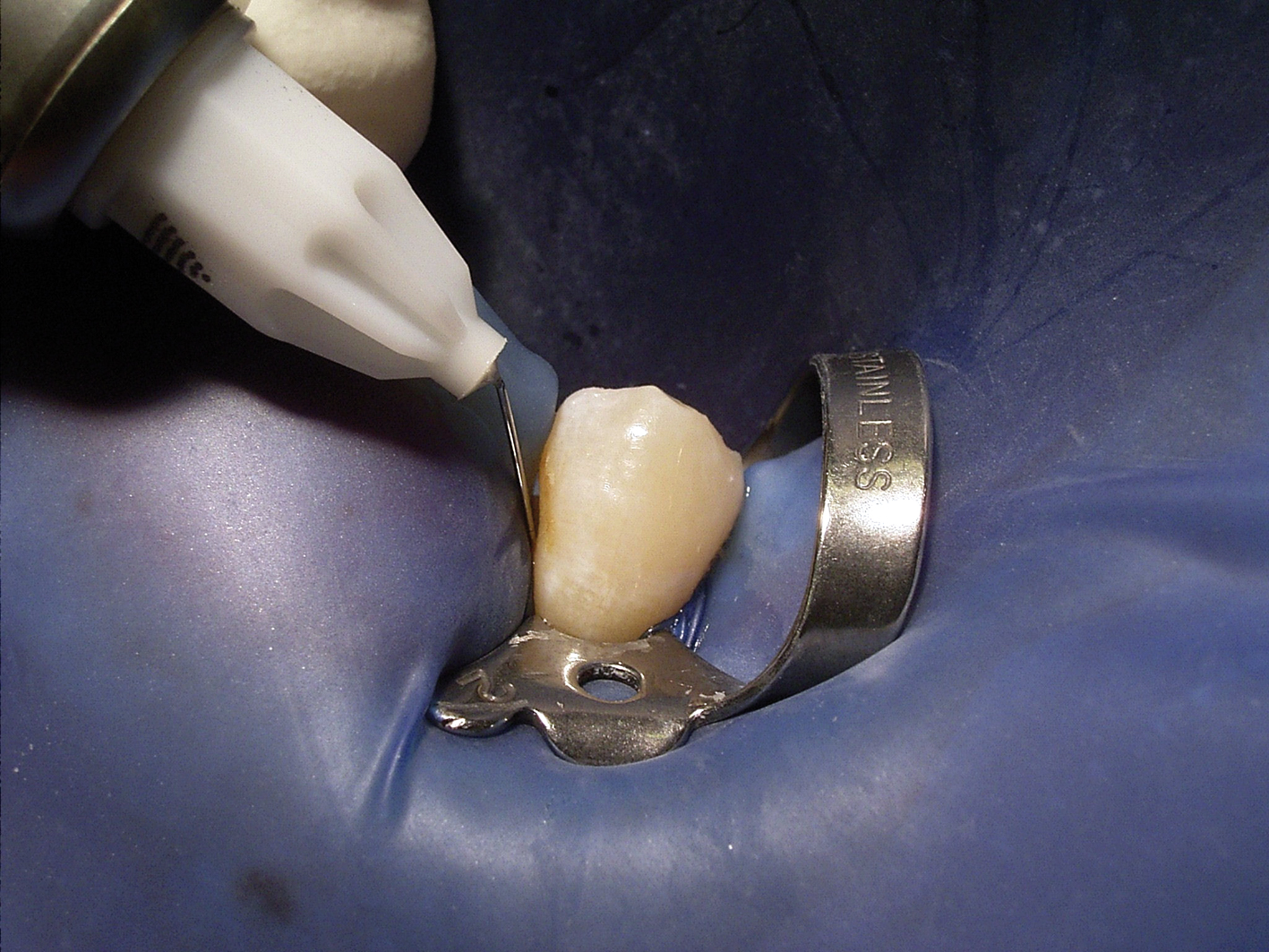
Abb. 2: Intraligamentale Nachinjektion unter Kofferdam.
Zusammenfassung
Mit dem ILA-Injektionssystem ohne ein mehrstufiges integriertes Hebelsystem – handelsübliche Dosierradspritze Soft.Ject und systemadaptierte Kanüle – stehen Spritzen für intraligamentale Injektionen zur Verfügung, die es dem behandelnden Zahnarzt ermöglichen, unter präzise zu kontrollierenden Bedingungen schonend, sicher und fast vollständig ohne Anästhesieversager für nahezu alle zahnärztlichen Behandlungen ausreichende Schmerzausschaltung zu erreichen.5,6 Die erzielten Ergebnisse bei den durchgeführten Differenzialdiagnosen bestätigen diese Aussage. Allerdings ist es unabdingbar, sich mit diesem Instrumentarium gut vertraut zu machen, weil es für einen Behandler mit normaler Lokalanästhesierfahrung (Leitungs- und Infiltrationsanästhesie) einer Zeit der Gewöhnung, auch mit Anästhesieversagern, bedarf, bevor man die sensible Lokalanästhesiemethode der intraligamentären Anästhesie sicher beherrscht.9 Die Gesamtzahl von sechs Fällen einer durchgeführten Differenzialdiagnose ist zwar gering, die Erfolgsquote von 100 % kann aber als evidenzgestützt angesehen werden.
Hier geht's zur Literaturliste.
Autoren: Lothar Taubenheim, Dr. med. Walter Zugal