Implantologie 08.02.2023
Minimalinvasive Implantologie in der Praxis
share
Das Setzen eines Implantats ist ein chirurgischer Eingriff, der für den Behandler Routine sein kann, für den Patienten eine Belastung darstellt. Daher arbeiten Wissenschaft, Praxis und Industrie an schonenderen und zeitsparenderen Verfahren. Der Begriff, der dabei fällt, ist minimalinvasiv. Was er für die Implantologie bedeutet und welche Vor- bzw. Nachteile er hat, legen Prof. Dr. Dr. Frank Palm, Implantologe und Kieferchirurg aus Konstanz, sowie Dr. Rüdiger Mintert, Implantologe aus Herne, im folgenden Interview dar.
Wie hat sich minimalinvasive Implantologie entwickelt und was bedeutet sie heute?
Prof. Dr. Dr. Frank Palm: Eigentlich wurde der Begriff „minimalinvasiv“ in der Abdominalchirurgie geprägt, als endoskopische Eingriffe größere operative Zugänge vermieden, um das umliegende Gewebe möglichst zu schonen und im Anschluss an den Eingriff postoperative Schmerzen zu minimieren. In der zahnärztlichen Implantologie verstehen wir darunter im Prinzip ein ähnliches Vorgehen.
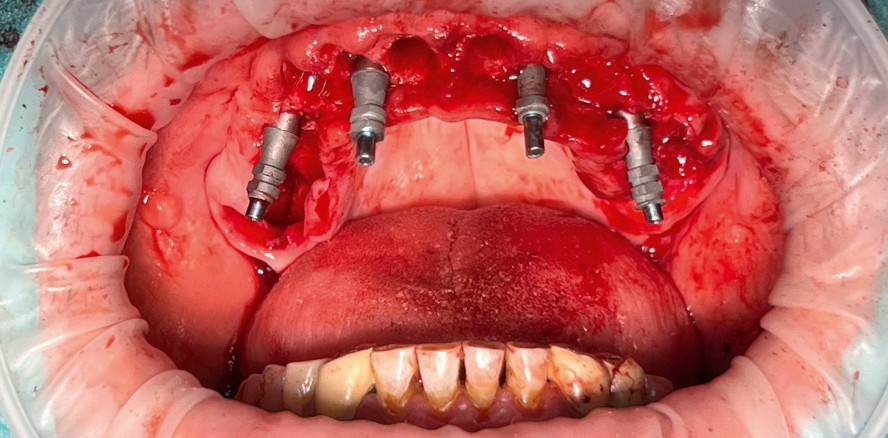
Dr. Rüdiger Mintert: Von den heutigen Möglichkeiten einer sofortigen Versorgung und Belastung von einzelnen Zähnen sowie Brücken bis zu All-on-4 hat es insbesondere im letzten Jahrzehnt einen gewaltigen Sprung in diesem Bereich gegeben. Dies wird durch die ständig fortschreitende Rechenleistung erreicht, die es ermöglicht, komplexe Eingriffe derart präzise vorauszuplanen, dass Patienten innerhalb kürzester Zeit oral rehabilitiert werden können. Dabei spielt es kaum noch eine Rolle, wie ausgedehnt die zu versorgenden Areale sind. Minimalinvasiv ist heute daher eher ein Synonym für eine „verkürzte“ Behandlungszeit. Die ursprüngliche Begrifflichkeit, ähnlich „wie durch ein Schlüsselloch“ zu operieren, rückt hier sicherlich in den Hintergrund. Die dafür erforderlichen Schablonentechniken sind heute auch durch die Vielzahl von Herstellern und Kompatibilität mit nahezu jedem Implantatsystem verfügbar. Auch Operateure, die über weniger AusbildungsKnow-how verfügen, werden in die Lage versetzt, komplexere Eingriffe über den Service der verschiedensten Anbieter planen zu lassen. Somit wird einer immer breiteren Masse von Patienten heute der Zugang zu Implantatoperationen ermöglicht, die früher nur von sehr spezialisierten Chirurgen durchgeführt wurden. Für die Patienten bedeutet Implantologie heute nicht nur minimalinvasiv, sondern dadurch vor allem schnellstmöglich zum erhofften Behandlungsziel zu kommen – am besten am gleichen Tag.
Minimalinvasiv ist heute einer der meistgenutzten Begriffe im Rahmen von Behandlungstechniken. Aber was steckt im implantologischen Kontext dahinter?
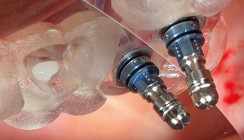
Prof. Dr. Dr. Palm: In der Implantologie heißt minimalinvasiv heute vor allem, navigiert zu operieren. Entsprechende Operationsareale sind kleiner, es erfolgen somit kleinere operative Zugänge und das Implantat wird mithilfe von Navigationsschablonen dreidimensional eingebracht. Es heißt aber auch, dass es für den Implantologen eine größere Vorbereitung im Vorfeld des Eingriffs benötigt, da das Verfahren technisch aufwendiger ist. Die Planung der Navigationsschablone erfolgt durch den Prothetiker, der Chirurg muss sie jedoch unbedingt freigeben, da er für den chirurgischen Eingriff verantwortlich ist. Die Behandlung muss immer in Absprache zwischen diesen beiden Zahnmedizinern erfolgen.
Dr. Mintert: Der Ausdruck „minimalinvasiv“ ist aus zwei Perspektiven zu betrachten: aus der Sicht des Patienten und der der Zahnmedizin. Die Patienten fassen ihn so auf, dass ohne besondere Diagnostik, mit geringem Aufwand und dadurch insbesondere stark reduzierten Kosten ein maximales Ergebnis erreicht werden kann. Dabei fokussiert sich die Patientensicht auf das Einbringen von durchmesserreduzierten Implantaten, sogenannten Miniimplantaten. Diese sollen am besten ohne jede Sicht durch die Schleimhaut in nahezu jeder Situation eingebracht werden. Weil sie so klein sind, wird schon kein Schaden an benachbarten Strukturen entstehen und der Operationsverlauf nicht belastend sein – so die oft vorgetragene Sichtweise. Dieses insbesondere im Internet propagierte Vorgehen ist allerdings für die Mehrheit der Patienten deutlich zu korrigieren und keine ernsthafte Option. Die Patientenwünsche und Ansprüche liegen heute deutlich über der ursprünglich gedachten Fixierung von lageinstabilen totalen Prothesen durch die Einarbeitung von Miniimplantaten in den vorhandenen Zahnersatz. Die Sichtweise einer verantwortungsvollen Zahnmedizin kommt eher aus der gegenteiligen Perspektive, insbesondere, wenn es sich um ein schonendes chirurgisches Verfahren handelt. Dabei sind nicht nur die implantologischen Eingriffe zu zählen, sondern auch die möglicherweise gleichzeitigen parodontologischen und endodontologischen Verfahrensweisen.
Es bedarf einer genauen Analyse von knöchernen und Weichgewebestrukturen, die einen operativen Eingriff auf das bestmögliche chirurgische Vorgehen optimieren. Dazu zählen die Kenntnisse der chirurgischen Verfahren, der Möglichkeiten biologischer Unterstützung durch I-PRF, A-PRF oder Tunneltechniken, die heute auch in der Parodontologie extrem gewebeschonende Eingriffe ermöglichen. Insbesondere die Nutzung der modernen radiologischen Unterstützung durch die DVT-gestützte Analyse aller Strukturen macht es erst möglich, den Aufwand und das Risiko von Eingriffen so minimal wie möglich zu gestalten. Dabei hat sich in der Implantologie die Anwendung von den ursprünglichen Orientierungsschablonen zu den Full-guided-Schablonen bei erfolgtem Backward Planning als Goldstandard etabliert. Mit einer schablonengeführten Operation kann die Planung maximal sicher, zeitsparend, schonend und somit minimalinvasiv durchgeführt werden. Weitergehend hat sich alles aus dem zahntechnischen CAD/CAM-Bereich angeschlossen, was als Nebeneffekt auch die Sofortversorgung bei Zahnextraktion und die Sofortbelastung ermöglicht. Der komplette Workflow eines operativ parodontologischen, implantologischen und prothetischen Vorgehens kann heute so komplett im Vorfeld digital abgebildet werden.
Welche Vorteile haben minimalinvasive Behandlungen für Zahnarzt und Patient?
Prof. Dr. Dr. Palm: Die Vorteile liegen vor allem auf der Patientenseite. Der Eingriff ist, wie bereits erwähnt, weniger traumatisch. Für den Behandler besteht der Vorteil darin, dass sein Patient meistens weniger postoperative Leiden hat. Es sei hier aber noch einmal betont, dass minimalinvasive Verfahren einen versierten Implantologen oder Chirurgen voraussetzen. Zudem ist es enorm wichtig, dass der Behandler nicht nur die minimalinvasiven Verfahren kennt, sondern auch die invasiven und zwischen beiden gegebenenfalls wechseln kann.
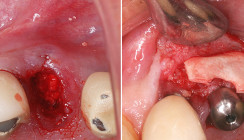
Dr. Mintert: Die Anzahl der Eingriffe, die für das Setzen eines Implantats erforderlich sind, können häufig drastisch reduziert werden, was aus Patientensicht sehr angenehm ist. Das auch heute oft noch empfohlene Vorgehen einer klassischen sechs monatigen Abheilung nach Zahnextraktion mit anschließendem Knochenaufbau und nach weiterer Abheilungsphase dann die Implantation mit einer weiteren mehrmonatigen Einheilung und abschließenden prothetischen Rehabilitation erreicht dann oft Zeitspannen von 12 bis 16 Monaten. Diese Protokolle werden von den Patienten heute kritisch hinterfragt. Das Zusammenfassen von verschiedensten ursprünglich getrennten Behandlungsabschnitten in einen operativen Vorgang ist heute sicherlich einer der bedeutendsten Schritte in der zahnmedizinischen Entwicklung der letzten Jahrzehnte. Da bei der Zahnextraktion direkt implantiert werden kann, wird das dann zur Verfügung stehende Knochenniveau maximal genutzt. Durch gleichzeitige intraoperative Anwendungen verschiedener Techniken, wie z. B. der GBRTechniken, Socket Preservation, können die ursprünglich getrennten Behandlungsabschnitte in der Operation zusammengefasst werden. Dabei sind vor allem auch die räumlichen Vorteile für den Patienten gemeint. Während auch heute immer noch das klassische Zusammenspiel von Zahnarzt, Chirurg und Labor empfohlen wird, wenden sich die Patienten gerne dahin, wo alles in einem Prozess angeboten werden kann. Das Aufsuchen verschiedener Praxen entfällt somit. Hier wird der Prozess auch durch die mittlerweile weitverbreitete Begleitung von komplexeren totalen Sanierungen durch allgemeine Anästhesie abgerundet.
Gibt es auch Nachteile?
Prof. Dr. Dr. Palm: Vor allem ist bei minimalinvasiven Verfahren oft die Sicht auf das Operationsfeld eingeschränkt. Bei navigierter Implantation sind die augmentativen Verfahren stark reduziert, da in der Regel eine laterale Präparation des Periosts unterbleibt. Hinzu kommt auch, dass die Behandlung in der präoperativen Planung für Zahnarzt und Chirurg zeitaufwendiger ist. Der geübte Implantologe muss abwägen können, welches Verfahren in welchem Fall vorzuziehen ist.
Dr. Mintert: Das häufig genutzte und werbeträchtige Versprechen, ohne jede Schnittführung seien Implantate bei nahezu jeder OP zu setzen, ist zu hinterfragen. Ein ohne jede Sicht eingebrachtes Implantat kann zwar radiologisch in zweidimensionaler Betrachtung einen guten Eindruck machen, jedoch ist es nie sicher, ob nicht doch Anteile der Gewinde des Implantats gar keinen Knochenkontakt oder durch das Ablösen von knöchernen Lamellen diesen verloren haben. Alle Techniken der Full-guided-Schablonentechniken haben ihre Grenzen, was sich in der Verformbarkeit der Materialien, Rissen in den Schablonen oder dem Lösen von Hülsen bei Full-guided durchgeführten Operationen abbilden kann. Die Formbohrer können hier in allen Raumlagen falsche Richtungen einnehmen. Auch die beste Planung eines operativen Eingriffs kann während diesem nicht immer verlässlich voraussagen, ob notwendige Parameter wie insbesondere die erforderlichen Drehmomente erreicht werden können. Gerade bei schienengeführten Operationen können durch Verkanten der Bohrer in den Hülsen und Verkrustungen bei längeren OPs falsche Werte bei den Drehmomenten entstehen. Auch eine bekannte Nebenwirkung, der Burned Bone und der daraus resultierende spätere Implantatverlust kann systemabhängig durch die fehlende Kühlung eine ernsthafte Komplikation werden. Das direkte Implantieren in Extraktionsalveolen kann aufgrund bestehender Infekte (die Zähne werden ja nicht grundlos extrahiert) zu einem Misserfolg werden, inklusive des Verlusts der Knochenersatzmaterialien. Daher kann ein Einblick auf den OP-Situs oftmals, auch wenn er mit einer größeren Wundfläche korreliert, ein sinnvolleres Vorgehen sein.
Heißt minimalinvasiv auch gleichzeitig immer optimal?
Prof. Dr. Dr. Palm: Auf keinen Fall. Man muss bedenken, dass viele Methoden heute bereits schonend durchgeführt werden können. Wenn ich beispielsweise ein größeres augmentatives Verfahren brauche, dann stehen mir mit modernen Knochenregenernationsmaterialien oder biologischen Anreicherungen bereits Alternativen zur Verfügung, um die Entnahme von körpereigenem Knochen zu vermeiden. Hier sind wir einen großen Schritt weitergekommen und bieten den Patienten bereits weniger invasive Möglichkeiten an.
Dr. Mintert: Bei einer chirurgischen Vorgehensweise, die flapless durchgeführt wird, werden Möglichkeiten zum Erhalt des knöchernen Lagers oft nicht mehr genutzt. Damit die Operationszeit möglichst kurz bleibt und die begleitenden Schwellungen und Hämatome erst gar nicht auftreten können, werden Extraktionsalveolen und knöcherne Defekte nicht mehr mit Ersatzmaterialien aufgefüllt. Gerade wenn hier später ein festsitzender Zahnersatz etabliert wird, können Probleme wegen fehlender Lagebeziehung zwschen den Basisanteilen der Prothetik insbesondere bei festsitzendem prothetischen Ersatz und der Schleimhaut entstehen, was die Patienten dann monieren.
Auch um das Implantat wird bei geringem Zugangspotenzial ein möglicher Knochenaufbau kaum noch vorgenommen. Was sicherlich noch eine wissenschaftliche Bewertung in den nächsten Jahren erfordern wird, ist, wie sich die knöchernen Lager beispielsweise um in Extraktionsalveolen gesetzte Implantate entwickeln. Der Fortschritt ist hier so rasant, dass Studien, wie sie aus den letzten Jahrzehnten bekannt waren und die sich in der Regel auf Implantate, die in den ausgeheilten Knochen inseriert wurden, bezogen haben, noch fehlen. Ein echter Vorteil ergibt sich aus der Ausrichtung der Implantate an den anatomisch kritischen Punkten vorbei, aber unter Ausnutzung des maximalen Knochenangebots.
Welche Techniken gelten als minimalinvasiv und wie wird sich die Implantologie dahingehend in den kommenden Jahren aus Ihrer Sicht weiterentwickeln?
Prof. Dr. Dr. Palm: Lassen Sie mich zunächst klar betonen, dass minimalinvasiv kein geschützter Begriff ist und es keine klare Definition gibt. In der Chirurgie und Implantologie begreifen wir mit minimalinvasiv einen schonenden Eingriff mit kleinen Zugängen. Daher fallen für mich persönlich der Einsatz von Navigationsschablonen und dreidimensionale Planungen mit ganz kleinen Zugängen in diesen Bereich. Diese Techniken werden sich auch auf jeden Fall in den kommenden Jahren weiterentwickeln, weil sie deutliche Vorteile für die Patienten bieten. Auch auf der Seite der Materialforschung wird es weitere Fortschritte geben, die beim Patienten größere Knochenentnahmen reduzieren.
Dr. Mintert: Über die weitere Entwicklung der dreidimensionalen Diagnostik, der sich anschließenden digitalen Verfahrenstechniken und den damit verbundenen Sofortbelastungen ist das Thema „minimalinvasiv“ sicherlich ganz anders zu bewerten und zu definieren als noch vor zehn Jahren. Hier wird die Kompression einer ganzen Abfolge von Behandlungsschritten von der geführten Implantat-OP bis zur prothetischen Sofortversorgung die neue Definition von „minimalinvasiv“ in der Implantologie werden. Diese komplette digitale Planung und Vorbereitung eines implantologischen Falls mit einer intraoperativen prothetischen Sofortversorgung ist die Verfahrenstechnik, die aus Patientensicht die bestmögliche Option darstellt, sich versorgen zu lassen. Hier ist insbesondere zu erwähnen, dass auch die Visualisierungsmöglichkeiten für den Patienten ein völlig anderes Verständnis von Behandlungsabläufen eröffnen. Gerade auch Angstpatienten können im Zusammenspiel mit einer allgemeinen Anästhesie eine effiziente Möglichkeit finden, sich sanieren zu lassen. Mittels dreidimensionaler Diagnostik und der Einbeziehung der Zahntechnik über die Möglichkeiten des kompletten digitalen Workflows in den gesamten Behandlungsablauf ergeben sich Wege der Planung und Visualisierung der Vorgehensweise, bei der Patienten vom ersten Beratungsgespräch bis zum Eingriff sehr genau informiert und mitgenommen werden. Durch die maximale Zusammenfassung von Behandlungsabläufen mit prothetischer Zielsetzung wird der Eingriff effizient und somit minimalinvasiv gestaltet.
Herr Prof. Dr. Dr. Palm, Herr Dr. Mintert, herzlichen Dank für das Gespräch.
Dieser Beitrag ist im Implantologie Journal 11/22 erschienen.