Implantologie 09.10.2017
3-D-Kollagenmatrix im Fokus
share
Wissenschaftlich bewiesen – praktisch bewährt?
Mit der neuen volumenstabilen 3-D-Kollagenmatrix Geistlich Fibro-Gide® bietet Geistlich Biomaterials eine Innovation für die Weichgewebeaugmentation und eine Alternative zu bewährten Behandlungskonzepten mit Bindgewebetransplantaten (BGT). Wir haben bei Dr. med. dent. Sven-Marcus Beschnidt, Spezialist für Prothetik (DGPro) mit Auszeichnungen im Bereich der Mikrochirurgie, Implantologie und Ästhetischen Zahnheilkunde, nachgefragt, welche Vorteile und Behandlungsmöglichkeiten diese Kollagenmatrix in der Praxis vereint.
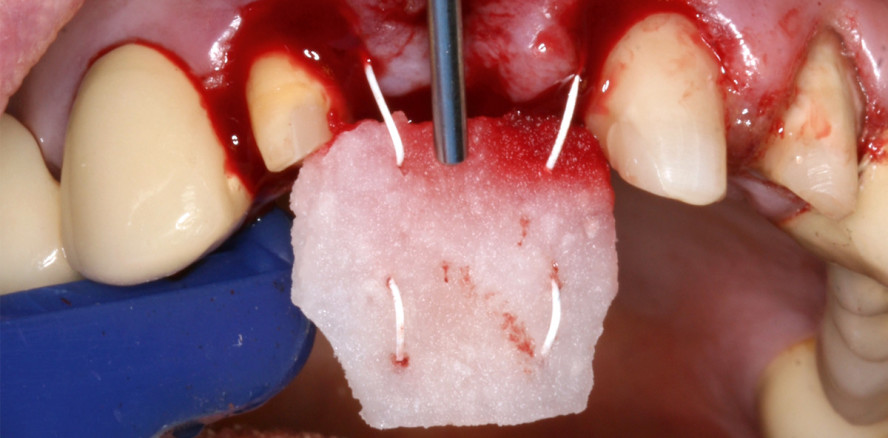
Zu den drei Hauptindikationen für die Anwendung eines Bindgewebetransplantats (BGT) zählen die Rezessionsdeckung, die Pontic-Auflage und die Verdickung der Gingiva z. B. um Implantate. Wenn heute ein Bindegewebe transplantiert wird, sind mindestens sechs Monate erforderlich, bevor die prothetische Arbeit fertiggestellt werden kann. Dies hängt damit zusammen, dass in diesem Zeitraum die meisten Resorptionsvorgänge stattfinden. Das BGT zeigt, je nach Qualität, innerhalb der ersten sechs Wochen die maximale Schrumpfung – die Maturation des Gewebes tritt daraufhin innerhalb der ersten sechs Monate ein. Für die Schrumpfung des Gewebes gibt es unterschiedliche Daten, wobei man hier einen Durchschnittswert von circa 30 Prozent annehmen kann. Ein Biomaterial, welches zu einer weitaus langsameren Volumenveränderung führen könnte, wäre von Vorteil.
Herr Dr. Sven-Marcus Beschnidt, Sie untersuchen derzeit im klinischen Alltag die neue volumenstabile 3-D-Kollagenmatrix Geistlich Fibro-Gide® von Geistlich Biomaterials. Welchen Anforderungen muss diese gerecht werden, um mit bewährten Behandlungskonzepten, wie dem des BGT, mithalten zu können?
Eine tragende Rolle kommt hierbei der Volumenstabilität zu, die für Parodontologen, Prothetiker oder Implantologen gleichermaßen wünschenswert ist. Tatsächlich basiert dieser Wunsch aber auf unterschiedlichen Gründen. Daher bestehen aus verschiedenen Bereichen enorme Anforderungen an dieses Produkt. Zum einen soll es ohne Komplikationen einheilen und zum anderen die größtmögliche Volumenstabilität erreichen. Festzuhalten ist, dass sich die Volumenstabilität der hochporösen neuen Kollagenmatrix bisher in der Anwendung gleichwertig wie ein BGT auf das Therapieziel ausgewirkt hat. Langzeitergebnisse stehen jedoch noch aus.
Wie verhält es sich mit der Biokompatibilität?
Ich habe festgestellt, dass diese Matrix eine schnelle Einheilung erfährt. Der Körper scheint es nicht nur rasch anzunehmen, er scheint es auch schnell und rapide zu durchwachsen. Die hohe Biokompatibilität der Matrix hat sich als sehr positiv für das Behandlungsergebnis herausgestellt – speziell bei dünner Gingiva. Das BGT ist ein vitales Gewebe, das ernährt werden muss, da es sonst nekrotisiert. Für ein zellfreies Biomaterial ist dieser Aspekt weniger brisant.
Gerade bei einer dünnen Gingiva bietet sich die Kollagenmatrix optimal an, weil sie das Risiko einer Nekrose verringert. Natürlich kann es passieren, dass auch hier die Gingiva nekrotisiert, dennoch wäre das Ausmaß des Schadens vermutlich geringer als bei einem BGT, wo beides nekrotisieren könnte – Gingiva und BGT.
Konnten Sie Komplikationen bei der Einheilung feststellen?
Bisher konnte ich noch keine Komplikationen feststellen. In meinen Untersuchungen hat sich gezeigt, dass beim Auftreten von Dehiszenzen die Abheilung mit der 3-D-Kollagenmatrix besser verlief als mit einem BGT.
Was ist bei der Anwendung der Kollagenmatrix zu beachten?
Das Handling ist sehr einfach. Jedoch ist speziell für das Einbringen in einen Tunnel eine neue Nahttechnik notwendig. Hier ist die Sensitivität und nicht das Material entscheidend. Ich zitiere Ueli Grunder „It is all about suturing“. Die Nahttechnik muss so ausgelegt sein, dass die Nähte im feuchten Zustand der Matrix nicht ausreißen könnten. Mit dem Einziehen muss man einen gewissen Druck erzeugen, um die Kollagenmatrix leicht komprimiert und sicher einzuführen. Nach Einbringen und Entfernen des Einziehfadens merkt man, wie sich das Volumen des Materials wiederaufstellt. Auch die Lappenadaption ist von großer Bedeutung, denn wenn das Gewebe zu sehr gestaucht und die Geistlich Fibro-Gide® komprimiert wird, kann die Matrix ihre Wirkung nicht erfolgreich entfalten.
Welche Vorteile sprechen aus Ihrer Sicht für die Verwendung dieser 3-D-Kollagenmatrix?
Die Vorteile liegen klar auf der Hand – geringere Morbidität, einfaches Handling, verkürzte OP-Dauer für den behandelnden Arzt sowie die Patienten.
Bei Patientenaufklärung für die alternative BGT-Entnahme wird des Weiteren rasch deutlich, dass das Produkt schnell aus der Schublade und bei gleichbleibender Qualität verfügbar ist. Der Patient stimmt durch diese einfache Art der Weichgewebeverdickung eher der Behandlung mit Matrix zu.
Meine Vorgehensweise ist „staged approach“. Zuerst appliziere ich das Ersatzmaterial in einen Envelope, um eine verdickte Gingiva zu erhalten, und im nächsten Schritt folgt die Hartgewebeaugmentation.
Wie unterscheidet sich die Matrix von anderen Biomaterialien?
Bei der Anwendung von anderen porcinen Materialien habe ich Unterschiede festgestellt. Es gab erfolgreiche Behandlungen, aber auch Ergebnisse, die nicht zufriedenstellend waren. Für mich, aus Sicht eines Chirurgen, ist es nicht nachvollziehbar, aber offenbar spielt die Herstellung eine Rolle.
Bei der Geistlich Fibro-Gide® hingegen kann ich festhalten, dass das Qualitätslevel in meinen Untersuchungen immer konstant blieb und der Heilungsverlauf mit einem BGT vergleichbar ist.
Wir wissen, dass Geistlich Bio-Oss® und Geistlich Bio-Gide® seit Jahrzehnten funktionieren. Hinzu kamen vor ein paar Jahren Geistlich Bio-Oss® Collagen und Geistlich Mucograft Seal®. Ich verfüge auch diesbezüglich über eine sechsjährige Erfahrung und kann die Wirksamkeit bestätigen.
Können Sie schon eine Langzeitprognose bezüglich des Materials geben?
Das ist ein spannendes Thema. Optimal wäre es, wenn es mindestens genauso lange oder sogar doppelt so lange beständig wäre, wie das BGT. Wir werden es nicht schaffen, das Volumen ohne ein Ersatzprodukt stabil zu bekommen, denn mit BGT – und da bin ich einer der Wenigen, die das immer wieder postulieren – kann man keinen Phänotyp verändern. Um den Phänotyp zu verändern, müsste man den Genotyp verändern. Und das können wir nicht! Temporär, wie mit dem BGT auch, scheint die Kollagenmatrix diesen Phänotyp zu modifizieren.
Können Sie uns einige Tipps und Tricks im Handling aus Ihren Erfahrungen heraus verraten?
Das Material darf nicht verwendet werden wie ein BGT. Es ist extrem brüchig, wenn es trocken zugeschnitten wird. Ich empfehle die Trimmung bzw. Spaltung aus diesem Grund mit einem Skalpell, um eventuell auftretende Quetschungen zu vermeiden.
Des Weiteren erfordert das Material eine besondere Nahttechnik bzw. geeignetes Nahtmaterial, da sonst die Gefahr besteht, die Mikroarchitektur der Matrix zu zerstören. Insgesamt ist es in der klinischen Anwendung wichtig, das Material kleiner bzw. schmaler einzusetzen. Aus der Packung kommend, ist die Dimension zu groß, kann dafür aber gleich zwei Transplantate aus dem linken und rechten Gaumen ersetzen.
Zur Eingliederung muss es feucht sein. Es rutscht nicht wie ein BGT. Im feuchten Zustand wirkt es wie ein Schwamm, es hat einen gewissen Haftreibungseffekt, deshalb habe ich meine Nahttechnik so angepasst, dass ich es durch den Zug wie ein kompaktes, feucht gestauchtes Konglomerat reinziehe und anschließend die Naht rausziehe.
Die Menge der Biomaterialien ist meines Erachtens nicht wichtig, die Filtration des Gewebes ist entscheidend.
Konnten Sie das Auftreten von Limitationen beobachten?
Beim BGT ist der Anteil von Bindegewebe, Drüsengewebe und Fettgewebe sehr individuell. Das Fettgewebe kann ich relativ einfach identifizieren und ausdünnen – die komplette Entfernung ist selten möglich.
Das Drüsengewebe ist relativ schwierig zu erkennen und wenn das Drüsengewebe einen Großteil ausmacht, dann ist das eigentlich der Startschuss für eine Nekrose. Weitere Limitationen sind die verfügbare Menge, Größe, Dicke und die Morbidität.
Auch beim Raucher muss man unterscheiden, bei 20 Zigaretten am Tag heilt alles schlechter – nicht wegen des Materials, sondern wegen der weichgewebigen Deckung des Materials.
Wie stehen die Zukunftschancen der Kollagenmatrix?
Die Patienten sind mit dem Ergebnis sehr zufrieden. Es gab bisher keine Patienten, die das Ergebnis infrage gestellt haben. Ich habe es bei Rezession und Verdickung dünner Phänotypen und nach Extraktionen als Kompensation um weichgewebige Defekte eingesetzt.
Mit ausreichend Wissen über das Material und der praktischen Fertigkeit in der Weichgewebechirurgie übertrifft es sogar die Erwartungen.
Ich bin der Meinung, wenn das mit dem Material aufgebaute Gewebe sich weiterhin als stabil erweist, hat das BGT ausgedient. Es stellt sich nicht die Frage wann das Biomaterial für Bindegewebe kommt, sondern wann das BGT geht. Auch Patienten begrüßen dieses Behandlungskonzept, weil kein zusätzlicher Eingriff am Gaumen notwendig ist, die OP-Dauer deutlich verkürzt wird und die Morbidität geringer ist.
Die Erfolgswahrscheinlichkeit ist bei beiden Methoden im momentanen Beobachtungszeitraum gleich hoch, jedoch ist die Komplikationsrate bei der 3-D-Kollagenmatrix geringer und der Patientenkomfort höher – eine sehr gute Kombination.