Parodontologie 04.11.2024
Parodontalchirurgie: Die tunnelierende Rezessionsdeckung
share
Die Gingivarezession ist ein weltweit relativ häufig vorkommender Zustand, der als Freilegung der Wurzeloberfläche aufgrund einer apikalen Verschiebung des Gingivarands über die Schmelz-Zement-Grenze hinaus definiert wird. Je nach Umfrage können zwischen 30 und 100 Prozent der Bevölkerung betroffen sein. Mit zunehmendem Alter steigen sowohl die Häufigkeit als auch der Schweregrad.1
Gingivarezessionen führen zur Verlagerung der marginalen Gingiva in apikaler Richtung ausgehend von der Schmelz-Zement-Grenze (CEJ) und irritieren in der Folge die Harmonie und Kontinuität des Gingivarands.2, 3 Neben den kosmetischen Einbußen führen Rezessionen aber auch zu einem deutlich gesteigerten Wurzelkariesrisiko.
Auslösende Faktoren für Gingivarezessionen sind hauptsächlich plaqueinduzierte Entzündungen und mechanische Verletzungen durch orale Habits. Der gingivale Biotyp, das Fehlen ausreichender Keratinisierung sowie auch parodontale Vorerkrankungen stellen weitere ätiologische Faktoren dar, die das Auftreten von Rezessionen begünstigen.4
Für die Therapie der Gingivarezessionen stellt das palatinale Bindegewebstransplantat zur Verbesserung des gingivalen Phänotyps in Kombination mit verschiedenen koronalen Verschiebeplastiken den Goldstandard dar.5 Diese lassen sich grob einteilen in den koronalen Verschiebelappen und die tunnelierenden Techniken, welche entweder horizontal oder vertikal verschoben werden können. Während der koronale Verschiebelappen bereits seit den 1980er-Jahren eine etablierte Methode darstellt, werden seit den frühen 2000er-Jahren zunehmend tunnelierende Techniken weiterentwickelt. Vorteil dieser Technik ist die verbesserte Blutversorgung des Transplantats sowie eine reduzierte postoperative Morbidität. Als Nachteil der tunnelierenden Technik ist die hohe Perforationsgefahr zu nennen. Anhand des vorliegenden Patientenfalls soll die Technik der tunnelierenden Rezessionsdeckung erläutert und diskutiert werden.
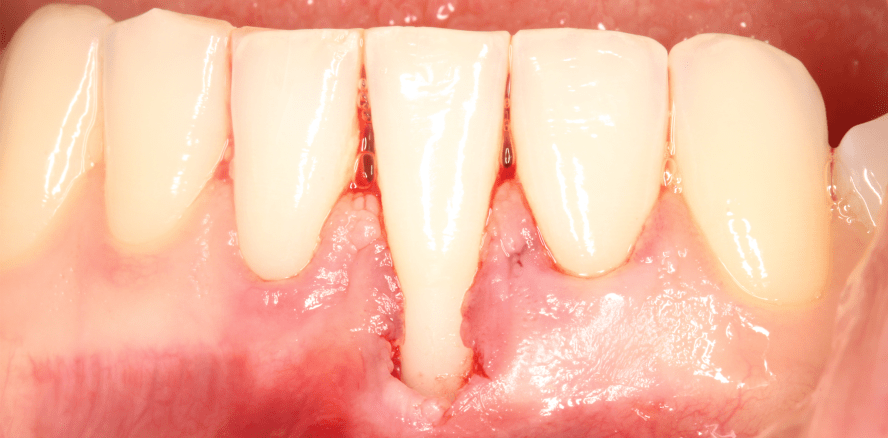
Im vorliegenden Fall stellte sich eine Patientin mit einer isolierten Rezession des Rezessionstyps I bzw. einer Miller-Klasse II im anterioren Unterkiefer vor (Abb. 1). Ansonsten zeigte sich die Patientin mit einem konservierend und kieferorthopädisch suffizient versorgten Erwachsenengebiss. In der zahnärztlichen Vorgeschichte gab die Patientin lediglich eine erfolgreich abgeschlossene kieferorthopädische Therapie einige Jahre zuvor an. Als Ursache der Rezession konnte klinisch eine ungünstige labiolinguale Inklination des Zahns 31, gepaart mit einem insuffizienten Band keratinisierter Gingiva apikal der Schmelz-Zement-Grenze identifiziert werden. In der weiteren Anamnese berichtete die Patientin von chronisch-rezidivierenden Entzündungen der Region, was durch eine stark eingeschränkte Mundhygienefähigkeit begründet werden konnte.
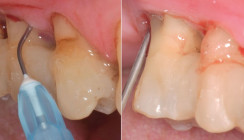
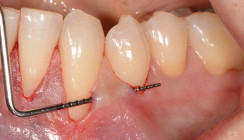
Nach lokaler Anästhesie des Vestibulums sowie der palatinalen Schleimhaut in Regio 26/27 erfolgte die Inzision mit einer Mikroskalpellklinge entlang der rezessionsbegrenzenden marginalen Gingiva. Danach wurde mit Tunnelierungsinstrumenten die gesamte Mukosa im Bereich 41-32 und apikal der mukogingivalen Grenze unterminierend mobilisiert, um eine spannungsfreie Adaptation in koronaler Position zu gewährleisten. Danach wurde ein Bindegewebetransplantat eingebracht (Abb. 2) und der Lappen mittels vertikalen Aufhängenähten am Retainer koronal positioniert (Abb. 3). Zur Schmerzprophylaxe wurden ein gängiges nichtsteroidales Antiphlogistikum zur Einnahme bei Bedarf sowie Chlorhexidin-Gel zur lokalen Anwendung verordnet.
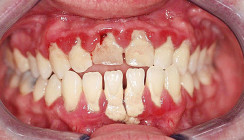
Postoperativ ist darauf zu achten, dass die Patienten eine ausreichende Karenzzeit der mechanischen Plaquekontrolle einhalten. In der Literatur wird häufig von einer Karenzzeit von 14 Tagen bis zur vollständigen Entfernung der Nähte berichtet.6, 7 Eine extendierte Karenzzeit hat sich aber in der Praxis ebenso bewährt und wird von diversen Arbeitsgruppen durchgeführt.8 Im vorliegenden Fall zeigte sich nach 14 Tagen eine minimale Dehiszenz, mit leicht exponiertem Transplantat (Abb. 4). Aus diesem Grund wurde die mechanische Plaqueentfernung für weitere zwei Wochen ausgesetzt und durch die Anwendung von Chlorhexidin-Gel zweimal täglich überbrückt.
Abbildung 5 zeigt das Behandlungsergebnis zwei Monate postoperativ. Obwohl noch eine leichte Rezession zu beobachten ist, konnte durch die deutliche Reduktion eine erhebliche Verbesserung für die Patientin, sowohl funktionell als auch kosmetisch, erreicht werden. Eine vollständige Keratinisierung des verlagerten Gewebes ist nach zwölf bis 16 Monaten zu erwarten. Klinische Studien geben den möglichen Bereich bei 2,2 bis 2,7 mm mögliche Keratinisation an, wobei leicht exponierte Bindegewebetransplantate zu einer besseren Keratinisation, aber schlechterer Wurzeldeckung führen.
Dieser Artikel ist unter dem Originaltitel „Die tunnelierende Rezessionsdeckung“ im PJ Prophylaxe Journal erschienen.