Kieferorthopädie 15.01.2026
Interdisziplinäre Rehabilitation eines komplexen Patientenfalles mit unilateraler LKG-Spalte
share
Auch im Rahmen der Zertifizierung durch das German Board of Orthodontics and Orofacial Orthopedics (GBO) wird dieser Aspekt gezielt hervorgehoben: Bewerberinnen und Bewerber sind aufgefordert, Fälle vorzustellen, die eine enge Kooperation verschiedener Fachdisziplinen dokumentieren und somit die Vielschichtigkeit und Tiefe der kieferorthopädischen Behandlungsmethoden aufzeigen. Hierdurch wird deutlich, dass die Kieferorthopädie sich nicht allein auf fachspezifische zahnmedizinische Themen fokussiert, sondern einen wesentlichen Beitrag zur allgemeinen interdisziplinären medizinischen Versorgung leistet. Der nachfolgende Fallbericht zu einem Patienten mit ein seitiger Lippen-Kiefer-GaumenSpalte zeigt exemplarisch, wie bei einem um fangreichen Behandlungs fall die Kieferorthopädie als zentrales Bindeglied zwischen den Disziplinen fungiert und damit maßgeblich zur funktionel len und ästhetischen Rehabilitation des Patienten beigetragen hat. Erstvorstellung Der Patient stellte sich im Alter von 11,5 Jahren auf Anraten einer niedergelassenen Kollegin in der Poliklinik für Kieferorthopädie der Universitätsmedizin Göttingen vor. Hauptanliegen war die Beurteilung einer möglichen Durch bruchsproblematik sowie die Indikationsstellung einer sekundären Osteoplastik im Rahmen einer einseitigen Lippen-Kiefer-Gaumen-Spalte.
Allgemeinanamnestisch berichtete der Patient über eine eingeschränkte Nasenatmung und nächtliches Schnarchen. Ein bestehendes Asthma bronchiale wurde medikamentös durch ein corticoides Bedarfsspray kontrolliert. Der CMD Kurzcheck nach Ahlers und Jakstat1 zeigte keine Auffälligkeiten. Extraoral fiel ein konvexes Profil mit ausgeprägter Kinnprominenz sowie enface der linksseitige Narbenzug mit charakteristisch abgeflachtem Nasenflügel auf.
Das Fernröntgenseitenbild zeigte eine skelettale Klasse IIAnomalie mit einem Wits von 5,6 mm, bei einer tiefen Konfiguration (ML NL = 16,5°) mit bialveolär retrudierten Fronten (OK1NA = 5,9°; UK1NB = 10,4°), was sich auch in der Modellanalyse widerspiegelte. Hier zeigte sich zudem ein schmaler Oberkiefer mit multiplen Kippungen und Rotationen in der Front, einem hypoplastischem 22 sowie einer Mesialwanderung des 16. Des Weiteren zeigte sich eine asymmetrische Bisslage mit 1 PB distal rechts und ½ PB distal links bei einem Overjet von 2,5 mm sowie einem Overbite von 5 mm. Während im Unterkiefer bereits die zweite Zahnwechsel phase begonnen hatte, zeigte sich im Oberkiefer noch kein Wechsel in den Stützzonen. Gerade bei Patienten mit Spaltbildungen ist eine engmaschige Überwachung des Durchbruchs der oberen Eckzähne essenziell. Während bei der Allgemeinbevölkerung die Prävalenz von verlagerten Eckzähnen bei ca. 2,8 Prozent liegt2, ist diese bei Patienten mit Lippen-Kiefer-Gaumen-Spalten um den Faktor 10 erhöht.3, 4 Als klassische Risikofaktoren gelten zudem Platzmangel, transversale Enge aber auch Fehlstellungen, Nichtanlagen oder Hypoplasien der zweiten Schneidezähne. Diese übernehmen normalerweise die Funktion der Leitschiene für den S-förmigen Durchbruch der Eckzähne. Im vorliegenden Patientenfall kommen also mehrere Risikofaktoren für eine Verlagerung zusammen, was die rechtzeitige Diagnostik zur Abklärung einer Durchbruchsproblematik rechtfertigt. Da im Spaltbereich auch zusätzlich ein ausgeprägtes Knochendefizit vorliegen könnte, sollte auch immer die Option einer sekundären Osteoplastik abgewogen werden, deren Indikation und Timing optimal zum Durchbruch der Canini angepasst werden sollte.5
Zur genaueren Diagnostik der Lage beziehungen der Eckzähne und des Knochenangebotes im Spaltbereich kann neben den kieferorthopädi schen diagnostischen Unterlagen laut der S2 kLeitlinie Dentale digitale Volumentomografie6 auf eine dreidimensionale Bild gebung zurückgegriffen werden. In dieser zeigte sich eine vestibuläre Verlagerung des 13, eine palatinale Verlagerung des 23, sowie ein deutliches Knochendefizit im Spaltbereich mesial des hypoplastischen 22 (Abb. 2). Nach Auswertung der 3D-Daten erschien aufgrund der palatinalen Lage des 23 eine invasive Operation wie eine sekundäre Osteoplastik keinen entscheidenden Vorteil für die weitere Be handlung zu haben. In Rücksprache mit der Mund-Kiefer-Gesichtschirurgie der UMG wurde daher auf die OP verzichtet und initial die kieferorthopädische Therapie in den Vordergrund gestellt.
Therapieplanung
Um alle Anomalien zu adressieren, teilte sich die Behandlung in eine einleitende Initialtherapie, eine Hauptbehandlungsphase sowie die anschließende Retentionsphase mit odontoplastischem Umbau und Nasenkorrektur auf. Im Fokus der Behandlung standen daher folgende zeitlich und fachlich interdisziplinär abgestimmte Zielsetzungen:
Kieferorthopädie:
- Transversale Nachentwicklung der Maxilla
Kieferorthopädie und MKG:
- Freilegung des Zahnes 23 und Einstellen in den Zahnbogen
Kieferorthopädie:
- Funktionelle Rehabilitation durch Einstellen einer Angle Klasse I mit physiologischem Overjet und Overbite und korrekter Frontzahninklination
Kieferorthopädie, MKG und Zahnerhaltung:
- Ästhetische Rehabilitation durch den odonto plastischen Umbau von 22 sowie Korrektur der Nasenasymmetrie
Therapieregime und Diskussion
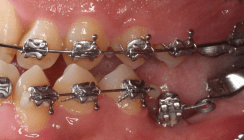
Nach transversaler Nachentwicklung der Maxilla mittels GNE nach Veltri wurde der Zahn 23 geschlossen freigelegt und an einem individualisier ten TPA nach distal angebunden. Zur Aufrichtung der Front und Mesialisierung des hypoplastischen Zahnes 22 kam zusätzlich eine 2x3Mechanik zum Einsatz. Eine rein translatorische Bewegung eines Zahnes ist auch mit einer festsitzenden Apparatur schwer zu erreichen, da der Kraftansatzpunkt nicht identisch mit dem Widerstandszentrum des Zahnes ist.7 Diese Problematik kann einerseits durch das Einbringen eines Versetzungsmomentes adressiert werden, andererseits durch eine Verlagerung des Kraftansatzpunktes. Angelehnt an den von Hong et al. beschriebenen Power Arm 8 wurde hierfür palatinal an Zahn 22 ein cranial gerichteter Hook angebracht (Abb. 3). Da Zahn 22 aufgrund seiner Hypoplasie eine verkürzte Wurzel aufwies, konnte so die Distanz zwischen Widerstandszentrum und Kraftangriffspunkt effizient reduziert werden. Eine weitere biomechanische Schwierigkeit stellte das geringe Alveolarknochenangebot im Spalt bereich mesial von 22 dar. In Bereichen mit Knochendefizit verschiebt sich das Widerstandszentrum nach apikal und wie in diesem Fall zusätzlich nach distal.9, 10 Um dem erhöhten Risiko für Kipp bewegungen entgegenzuwirken, muss hier besonders auf die Steuerung des M/F-Quotienten geachtet werden. Der vestibulär durchgebrochene Zahn 13 benötigte keine Freilegung. Um seine korrekte Einstellung zu ermöglichen, wurde die Mesialwanderung des Zahnes 16 mithilfe des TPAs korrigiert sowie eine Mittellinienkorrektur nach links mittels 2x3 Mechanik durchgeführt.
Nach etwa zwei Jahren initialer Behandlung konnte nach abgeschlossenem Wurzelwachstum aller bleibenden Zähne (mit Ausnahme der Weisheitszähne) mit der Hauptbehandlung unter Verwendung einer vollständigen Multibracketapparatur von 7 bis 7 im Ober und Unterkiefer begonnen werden. Die vergleichsweise lange Vorbehandlung erscheint zwar auf den ersten Blick behandlungszeitverlängernd, sorgt jedoch für eine deutlich bessere Mundhygienefähigkeit sowie für eine Reduktion des apparativen Aufwandes und der biomechanischen Komplexität in der Hauptbehandlungsphase. Diese Faktoren stehen in engem Zusammenhang mit Patientenkomfort und Motivation.
Studien zeigen, dass insbesondere Schmerzsensationen und Unbehagen in den ersten Tagen einer kompletten festsitzenden Apparatur erheblichen Einfluss auf die langfristige Kooperationsbereitschaft haben können.11, 12 Kleinere Teilapparaturen verursachen weniger Diskomfort und erleichtern so den Einstieg in die festsitzende Therapie.
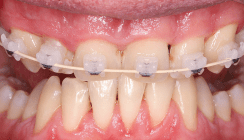
Im Rahmen der Multibrackettherapie wurde bewusst der Zahn 13 aus dem Hauptnivellie rungsbogen ausgelassen, um Kippungen und Asymmetrien im Zahnbogen zu vermeiden. Der Zahn 23 wurde locker mit einer Distanz ligatur angebunden, um eine weitere Bewegung nach vestibulär zu erreichen. Auf einem 0.019" x 0.025" Stahlbogen erfolgte anschlie ßend mittels Umgehungsbiegung sowie eines Overlaybogens (0.014" NiTi) die Integration des Zahnes 13 in den Zahnbogen. Die Zwischendiagnostik nach einem Jahr festsitzender Behandlung zeigte eine gelungene Bisshebung bei guter Nivellierung des Okklusionsplanums und orthoaxialer Einstellung der Frontzähne. Die Zahnbögen präsentierten sich harmonisch ausgeformt, es zeigte sich jedoch eine verbleibende Torqueproblematik an bei den Oberkiefereckzähnen. Nach Freilegung und Einstellung verlagerter Eckzähne ist eine korrekte Torque und Angulationssteuerung häufig eine Herausforderung. Während vestibulär verlagerte Zähne zu gingivalen Rezessionen neigen, behalten palatinal verlagerte Zähne oft ihre palatinale Wurzelstellung bei.13, 14 Die genutzte MBTPrescription der Brackets bietet die Möglichkeit, zwischen +7°, 0° und –7° Torque zu wählen.15 In einem 0.022" System ist bei Verwendung eines 0.019" x 0.025" Bogens jedoch mit einem Torqueverlust von etwa 10° zu rechnen.16
Eine rein klassische „Hochnivellierung“ führt daher zu keiner aus reichenden Torqueübertragung. Alternativ kann ein individualisiert eingebogener Einzelzahntorque eingesetzt werden, um diesen Verlust auszugleichen. Zum Zeitpunkt der Zwischendiagnostik bestand weiterhin eine asymmetrische Bisslage sowie ein vergrößerter Overjet, die beide im weiteren Verlauf mithilfe intermaxillärer Gummizüge korrigiert wurden. Bereits in dieser Phase erfolgte eine Rück sprache mit der Abteilung für Präventive Zahnmedizin, Parodontologie und Kariologie, um eine optimale Ausgangssituation für den späteren odontoplastischen Umbau des Zahnes 22 zu schaffen. Eine präzise kieferorthopädische Einstellung kann die restaurative In vasivität deutlich reduzieren und die Gewebe symmetrie, einschließlich Papillen und Gin giva verlauf, positiv beeinflussen.17, 18 Optimalerweise werden Funktion und Ästhetik vor Entfernung der Multibracketapparatur interdisziplinär abgestimmt, um sowohl aus kieferorthopädischer als auch konservierender Sicht das bestmögliche Ergebnis zu erzielen. Auch das Terminmanagement sollte frühzeitig abgestimmt werden, um eine zügige Rehabilitation zu gewährleisten.
Längere Retentionszeiten ohne odontoplastischen Umbau können das Risiko eines Rezidivs des Zahnes 22 erhöhen. Dennoch ist häufig eine Abheilphase nach der Multibrackettherapie erforderlich, da sich gingivale Entzündungen oft erst nach ein bis drei Monaten vollständig zurückbilden.19–21 Um diesen Zeitraum zu überbrücken wurde an 22 die Kunststoffbasis der DVP (Doppel vorschubplatte) zur Retention sowohl mesial als auch distal extendiert. Schließlich wurden die Zähne 11, 21 und 22 kompositrestaurativ angeglichen, wodurch ein sehr gutes ästhetisches Ergebnis erzielt wer den konnte. Aufbauten mit Komposit bieten eine gute Möglichkeit, bei maximaler Schonung der Zahnhartsubstanz hypoplastische Zähne langfristig zu versorgen, und zeigten in ZehnJahresFollowups hohe Überlebensraten. Entscheidend ist hierbei eine ausgeglichene okklusale Lastverteilung, die mit hilfe einer physiologischen Frontzahnabstützung und gesicherten Okklusion durch die kieferorthopädische Vorbehandlung erreicht werden kann.22
Das zunächst geplante Retentionskonzept aus herausnehmbarer und festsitzender Apparatur konnte leider nicht vollständig umgesetzt werden, da der Patient eine festsitzende Retention nicht wünschte. Die DVP ermöglichte zwar eine gute sagittale Retention, dennoch kam es zu einem Rezidiv der Zähne 33 und 43, die sich zum Behand lungsende mesiorotiert zeigten. Auch die Kongruenz der Mittellinien sowie die Korrektur der Torqueproblematik der Oberkiefereckzähne konnten nicht vollständig erreicht werden.
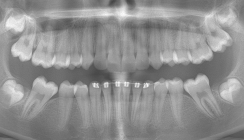
Positiv hervorzuheben ist hingegen der er zielte Knochen erhalt beziehungsweise der partielle Attachmentgewinn im Bereich der Spalte. Wie sich in den Verlaufskontrollen der OPGAufnahmen erkennen lässt, führte die Bewegung der Zähne 21 und 22 in den Spaltbereich zu einer deutlichen Verbesse rung der knöchernen Situation. Obwohl das Knochenniveau nicht vollständig physiologisch ist, konnte ohne zusätzliche Knochenaugmentation eine stabile Knochen und Gewebesituation erreicht werden. Dass ein Attachmentgewinn durch gezielte kieferorthopädische Zahnbewegung möglich ist, wurde bereits von Melsen et al.22 beschrieben. Während sich die meisten nachfolgenden Studien auf parodontal vorgeschädigte Gebisse konzentrierten, zeigt der vorliegende Fall eine mögliche Übertragbarkeit dieser Mechanismen auf Spaltpatienten mit moderatem Knochendefizit.
Zur objektiven Quantifizierung des Behand lungsergebnisses wurde der Peer Assess ment Rating(PAR)Index erhoben.23 Im vorliegenden Fall konnte der PAR-Wert von 25 auf zwei reduziert werden, was einer Verbes serung von 92 Prozent entspricht und als hoch wertiges okklusales Ergebnis einzustufen ist.24 Zur Vorhersage der Langzeitstabilität bei Spalterkrankungen lässt sich dieser Fall in die Gruppe 1 des GOSLON Yardstick Index ein ordnen. Dieser sagt eine exzellente Langzeitstabilität vorher.25 Auch der Patient zeigte sich mit dem Ergebnis sehr zufrieden. Während der anderthalbjährigen Retentionsphase erfolgte zusätzlich eine ästhetische Nasenkorrektur zur Aufrichtung des linken Nasenflügels, wodurch neben der dentalen auch die extraorale Rehabilitation erfolgreich abgeschlossen werden konnte.
Schlussfolgerung
Die kieferorthopädische Rehabilitation von Patientinnen und Patienten mit Spaltbildungen ist häufig zeit und ressourcenintensiv, stellt jedoch einen Grundpfeiler des kieferortho pädischen Behandlungsspektrums dar. Entscheidend für ein erfolgreiches Ergebnis ist eine strukturierte, phasengerechte Therapie planung, die biologische Grenzen respektiert und biomechanische Besonderheiten berücksichtigt. Durch frühzeitige Einbindung (vom Kindes bis zum Erwachsenenalter) konservierender, restaurativer und chirurgischer Fachdisziplinen können die Invasivität im gesamten Behandungsregime reduziert und langfristig funktionell stabile, ästhetisch ansprechende und parodontal verträgliche Ergebnisse erzielt werden.
Besonders in komplexen Fällen wird deutlich, dass die Kieferorthopädie weit über die reine Zahnstellungskorrektur hinausgeht. Sie bildet das Bindeglied zwischen Funktion, Ästhetik und langfristiger Gewebestabilität. Eine sorgfältige Planung, die Wahl geeigneter mechanischer Konzepte und die enge Zusammenarbeit aller beteiligten Disziplinen ermöglichen es, auch unter schwierigen Ausgangsbedingungen nachhaltige und patientenorientierte Ergebnisse zu erreichen. Anspruchsvolle Fälle sollten Fachzahnärzte nicht abschrecken, sondern motivieren – denn mit einem klaren Kon zept, interdisziplinärer Zusammenarbeit und klinischer Geduld lässt sich nicht nur die Behandlungsqualität steigern, sondern auch der Grundstein für eine funktionell stabile und ästhetisch harmonische Rehabilitation legen.
Erstveröffentlicht in BDK.info 4/25
Die Fallpräsentation wurde von Dr. Johanna Katharina Trautmann im Rahmen der Zertifizierung des German Board of Orthodontics
and Orofacial Orthopedics (GBO) während der GBOSession auf der 97. Jahrestagung der DGKFO vorgestellt.
Weitere Informationen zum GBO und zur Möglichkeit einer Zertifizierung finden Sie unter: https://german-board.de/