Oralchirurgie 06.11.2015
Morbidität nach Entnahme von autologem Beckenknochen
share
Prospektive Longitudinalstudie
Zahlreiche biologische und synthetische Knochenersatzmaterialien werden von der Industrie angeboten und zum Teil mit hohem Werbeaufwand am Markt platziert. Der seit Jahrzehnten in der Oral- und MKG-Chirurgie mit hervorragendem Erfolg verwendete autologe Knochen hat dagegen keine Lobby. Ist der Einsatz von Eigenknochen, der in einem Zweiteingriff erst „geerntet“ werden muss, angesichts dessen noch zeitgemäß?
Voraussetzung für die erfolgreiche Verankerung von Zahnimplantaten im Kieferknochen ist ein ausreichendes vertikales und transversales Knochenangebot.1 Bei zu geringem Knochenangebot muss entweder auf die Insertion von Implantaten verzichtet oder es müssen die entsprechenden Voraussetzungen dafür geschaffen werden. Die Wertigkeit von Materialien zur Beseitigung des Knochendefizites wird durch ihre biologische Potenz und ihre biomechanischen Eigenschaften festgelegt.2 Das autologe Knochentransplantat ist bisher das einzige Material, das die nach Garg et al. für eine erfolgreiche Augmentation erforderliche Voraussetzung, nämlich Osteogenese, Osteoinduktion und Osteokonduktion, gleichermaßen erfüllt.3 Neben intraoralen Spenderregionen wie Kinn, Retromolarregion, Jochbeinpfeiler, Schädelkalotte eignen sich insbesondere bei größerem Knochendefizit vor allem der Tibiakopf sowie der anteriore und posteriore Beckenkamm.4–8 Es soll hier nicht auf die zahlreichen auf dem Markt befindlichen Knochenersatzmaterialien, BMP, Stammzellfraktionen oder PRP eingegangen werden.9,10
Patientengut und Methode
Ziel dieser prospektiven Longitudinalstudie ist es, die Morbidität nach Entnahme und Transplantation von autologem Beckenknochen zur Beseitigung von Kieferknochendefiziten zu untersuchen. An der Studie nahmen 69 erwachsene Patienten (37 w/32 m) im Alter zwischen 31 und 73 Jahren (Durchschnittsalter zum Zeitpunkt des Eingriffes 57,8 Jahre, Altermedian 52,5 Jahre) teil, bei denen im Zeitraum zwischen 2002 und 2010 autologer Knochen am vorderen Beckenkamm entnommen worden war. Die Operationsindikation wurde aufgrund der Ausdehnung des vorhandenen Kieferknochendefizites gestellt, wobei auch dessen Lokalisation berücksichtigt wurde (Abb. 1 und 2). Ausschlusskriterien waren starker Nikotin- (mehr als 10 Zig./dies) und Drogenabusus, insulinpflichtiger Diabetes mellitus, Immunsuppression, Gerinnungsstörungen und Knochenerkrankungen.
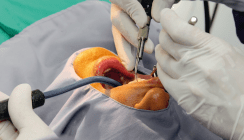
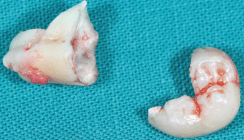
Alle Eingriffe wurden unter antibiotischer Kurzzeitprophylaxe (Cefotiam [Spizef®], Grünenthal bzw. Clindamycin [Sobelin®], Pfizer) in Allgemeinnarkose vom gleichen Operateur durchgeführt, wobei zunächst das Spenderareal am anterioren Beckenkamm minimalinvasiv, d.h. durch einen 3 bis 4 cm langen Hautschnitt entlang der Langer’schen Hautspaltlinien, und subkutan möglichst ohne Durchtrennung von Muskulatur, Nerven und Gefäßen freigelegt wurde. Durch einen Türflügelschnitt wurde das Periost über dem Beckenkamm beiseitegeschoben. Mit einer mikrooszillierenden Säge konnten nun cortico-spongiöse Knochenblöcke oder mit einem Hohlbohrer Spongiosa-Zylinder gewonnen werden. Das Periost wurde sorgfältig adaptiert und verschlossen, die Wunde schichtweise vernäht. Die Hautnaht erfolgte fortlaufend subkutan (Abb. 3a–f). Regelmäßig wurde auf eine Saugdrainage verzichtet. Vor der anschließenden Transplantation wurde spongiöser Knochen entsprechend dem Transplantatlager modelliert und in venösem Eigenblut zwischengelagert, amorphe Spongiosa wurde homogenisiert und ebenfalls in venösem Eigenblut bis zum Einbau am Transplantatlager zwischengelagert (Abb. 4a und b).
Entsprechend dem festgelegten Nachsorgeplan erfolgten Kontrollen am folgenden Tag, nach einer, zwei und drei Wochen postoperativ, im Rahmen der prothetischen Weiterbehandlung, spätestens jedoch nach Ablauf von sechs Monaten. Danach wurden weitere Kontrollen im Rahmen des halbjährlichen Implantatrecalls vorgenommen. Die Ergebnisse wurden schriftlich aufgezeichnet. Die Auswertung erfolgte anhand einer Checkliste, die intraperative Komplikationen wie Blutungen, Nervverletzungen (z. B. N. genitofemoralis, N. cutaneus lateralis, N. iliohypogastricus) und peritoneale Perforationen umfasste. Etwaige postoperativ persistierende Sensibilitätsstörungen, wie kompletter Sensibilitätsausfall oder Parästhesien (z. B. Brennen), wurden den intraoperativen Komplikationen zugeordnet. Daneben wurden Infektionen, Wundheilungsstörungen, Nachblutungen, ggf. vorhandene Schmerzen, deren Intensität (Analogskala von 1 bis 10) und Dauer sowie motorische Funktionseinschränkungen registriert. Schließlich wurde die Qualität der Narbe beurteilt und die subjektive Meinung des Patienten zum Ergebnis der Behandlung erfragt.
Ergebnisse
Intraoperative Komplikationen wie starke Gefäßblutungen, die eine Ligatur erforderlich gemacht hätten, traten in keinem Fall auf, waren aufgrund der Anatomie auch nicht zu erwarten. Nahezu regelmäßig kam es postoperativ jedoch zu Suffusionen unterschiedlicher Ausprägung, jedoch ohne klinische Relevanz. Durchtrennungen motorischer oder größerer sensibler Nerväste mit entsprechenden Funktionsausfällen wurden nicht verzeichnet. Peritoneale Perforationen, etwa durch den Hohlbohrer, wären zwar denkbar, kamen jedoch ebenfalls nicht vor. Infektionen, Wundheilungsstörungen oder Nachblutungen, die eine Intervention erforderlich gemacht hätten, traten nicht auf.
Postoperativ konnte in den ersten drei Wochen lediglich bei zwei Patienten (1,38 %) eine Sensibilitätsstörung mit Rückbildungstendenz (Hypästhesie) im Entnahmebereich beobachtet werden. Elf Patienten (14,2 %) hatten postoperativ an der Entnahmestelle keinerlei Schmerzen. 58 Patienten (85,8 %) gaben dagegen nach Erwachen aus der Narkose Schmerzen im Bereich der Knochenentnahmestelle am Becken an. Innerhalb von zwei Wochen waren bei dem Großteil dieser Patienten keine Schmerzen an der Entnahmestelle mehr vorhanden (Abb. 5). In keinem Fall wurden die Beschwerden als unerträglich geschildert. Passagere Bewegungseinschränkungen, z. B. beim Aufstehen oder Treppensteigen, traten mit 62,32 % (43 Patienten) relativ häufig auf, waren jedoch individuell, nicht nur entsprechend der Größe des Eingriffes, subjektiv unterschiedlich überlagert. Sie waren in jedem Fall jedoch längstens nach zwei Wochen vollständig verschwunden. Mit dem ästhetischen Ergebnis an der Entnahmestelle waren alle Patienten zufrieden. 65 (94,2 %) bezeichneten das Ergebnis als sehr gut, vier (5,8 %) als gut. Eine Beeinträchtigung gleich welcher Art wurde von keinem Patienten angegeben. Alle Patienten würden eine Knochenentnahme am Beckenkamm wieder durchführen lassen.
Diskussion
Der überragende Erfolg von autologem Knochen zur Kieferaugmentation bei geringer Morbidität und Komplikationsrate ist bekannt.11–15 Nicht umsonst wird er als Goldstandard bezeichnet. Im Vergleich zu labortechnisch hergestelltem Knochen liefert er zuverlässigere Ergebnisse.16 Im Vergleich mit BoneCeramic® (Straumann, Hydroxit und Tricalciumphosphat), Bio-Oss® (Geistlich; Boviner Knochen), und Puros® (Zimmer Dental; Allograft Spongiosapartikel) schneidet der vitale autologe Knochen mit der höchsten de-novo-Knochenbildung am besten ab.17 Aber auch in Kombination mit anderen Materialien wird auf eine hohe Erfolgsrate hingewiesen.12,18 Die Notwendigkeit, den Eingriff am Becken in Vollnarkose durchzuführen, und die Tatsache, dass zumindest eine kurzzeitige stationäre Überwachung erfolgen sollte, lässt die Beckenknochenentnahme allerdings aufwendig erscheinen. Zudem können allgemeinmedizinische und individuelle Vorbehalte gegen die Eröffnung eines zweiten OP-Gebietes bestehen.
Neben dem leicht zugänglichen vorderen Beckenkamm, bei dem der Patient für die Kieferaugmentation nicht umgelagert werden muss, gibt es weitere Optionen. Bei der Knochenentnahme vom dorsalen Anteil des Beckenkamms muss der Patient jedoch mit einigem Zeitverlust umgelagert werden. Allen anderen eingangs erwähnten Entnahmeregionen haftet eine Limitierung des verfügbaren Materials an, sodass diese im Gegensatz zum Beckenkamm, wo sowohl kortikaler als auch spongiöser Knochen stets in ausreichender Menge vorhanden ist, lediglich zum Auffüllen kleinerer Defekte geeignet sind.
Im Rahmen der vorliegenden prospektiven Longitudinalstudie wurde als Entnahmestelle des autologen Knochens ausschließlich der anteriore Beckenkamm gewählt. Das Transplantat wurde stets vom selben erfahrenen Operateur gewonnen, was ein standardisiertes, zügiges Vorgehen garantiert. Zudem konnte, weil eine Umlagerung des Patienten nicht erfolgen musste, durch ein zweites Team das Transplantatlager simultan freigelegt und vorbereitet werden. Dies lässt sich weder bei der intraoralen Knochenentnahme noch bei der Gewinnung von Material vom posterioren Beckenkamm in dieser Weise umsetzen. Die Zeitersparnis ist erheblich und wirkt sich mit Sicherheit auf die hygienische Situation aus. Zwar wird im Rahmen dieser Studie nicht auf die Kiefersituation im Einzelnen eingegangen. Es sei jedoch bemerkt, dass im Bereich des Transplantatlagers kein Transplantatverlust auftrat. Dies korreliert mit der Einschätzung der Patienten, den Eingriff wieder durchführen zu lassen. Schwerwiegende intraoperative Komplikationen, Nachblutungen, Infektionen oder Wundheilungsstörungen traten nicht auf, sicher auch aufgrund der strengen Ausschlusskriterien wie Nikotinabusus und insulinpflichtiger Diabetes.
Vorherrschend waren subjektive Missempfindungen und kurzzeitig passagere Funktionsbeeinträchtigungen beim Aufstehen oder Treppensteigen. Die Beurteilung operationsbedingter Schmerzen, hier fokussiert auf den Beckenbereich, ist schwierig. Sind Schmerzen doch individuelle, subjektiv gefärbte Empfindungen, die insbesondere postoperativ i. d. R. durch eine analgetische Medikation moduliert sind. Üblicherweise wird die Intensität vorhandener Schmerzen wie hier auf einer Analogskala von 1 (min.) bis 10 (max.) vom Patienten selbst angegeben. Diese Angaben sind auch ein Maß für die Effektivität der Analgesie. Sie sind daher im strengen Sinne nicht zu verwerten.19 Immerhin steckt in einer verbesserten postoperativen Analgesie ein hohes Potenzial. Wir haben die Konsequenz durch die Gabe eines zusätzlich gegen Ende der Operation verabreichten lange anhaltenden Lokalanästhetikums (Carbostesin®, AstraZeneca; Bupivacain) gezogen. Der Effekt ist vielversprechend. Das ästhetische Ergebnis an der Entnahmestelle beurteilten alle Patienten als sehr gut oder zumindest als gut. Zum Zeitpunkt der Abschlussuntersuchung wurde von keinem Patienten über Beschwerden, die auf den Eingriff zurückzuführen gewesen wären, berichtet.
Fazit
Nach Auswertung unserer Ergebnisse, insbesondere im Hinblick auf die geringe Morbidität an der Spenderregion, können wir bei entsprechender Indikationsstellung die hervorragende Eignung des autologen Beckenknochens zur Beseitigung von Kieferknochendefiziten bestätigen.19 Bei hohem „Materialbedarf“ stellt der autologe Beckenknochen trotz des Nachteils eines „Zweiteingriffes“ nach wie vor die Methode der Wahl dar. Die Einheilungschancen und die Infektionsresistenz sind durch die hohe osteogenetische Potenz des frischen, vitalen autologen Knochens unübertroffen. Die Methode gewährleistet Erfolgssicherheit, die Ergebnisse sind gut prognostizierbar. Der Begriff „Goldstandard“ ist nach wie vor gerechtfertigt.
Autoren: Prof. Dr. Dr. Peter Stoll, Dr. Verena Gaydoul, Dr. Verena Stoll, Dr. Kai Höckl, Dr. Georg Bach