direkt ansehen

Im Interview mit der KN gibt Prof. Dr. José Nelson Mucha zehn praktische Tipps für die Realisierung eines perfekten kieferorthopädischen Finishings.
zum ArtikelAbb. 2a–f: Patientin mit Gesichtsasymmetrie in Vorbereitung auf den orthognathen Eingriff.
Abb. 2a–f: Patientin mit Gesichtsasymmetrie in Vorbereitung auf den orthognathen Eingriff.
Abb. 2a–f: Patientin mit Gesichtsasymmetrie in Vorbereitung auf den orthognathen Eingriff.
Abb. 2a–f: Patientin mit Gesichtsasymmetrie in Vorbereitung auf den orthognathen Eingriff.
Abb. 2a–f: Patientin mit Gesichtsasymmetrie in Vorbereitung auf den orthognathen Eingriff.
Abb. 2a–f: Patientin mit Gesichtsasymmetrie in Vorbereitung auf den orthognathen Eingriff.
Abb. 2g–l: Ergebnis der chirurgischen und kieferorthopädischen Behandlung mit wesentlicher Verbesserung von Gesichtsästhetik, Okklusion und dentalem Lächeln.
Abb. 2g–l: Ergebnis der chirurgischen und kieferorthopädischen Behandlung mit wesentlicher Verbesserung von Gesichtsästhetik, Okklusion und dentalem Lächeln.
Abb. 2g–l: Ergebnis der chirurgischen und kieferorthopädischen Behandlung mit wesentlicher Verbesserung von Gesichtsästhetik, Okklusion und dentalem Lächeln.
Abb. 2g–l: Ergebnis der chirurgischen und kieferorthopädischen Behandlung mit wesentlicher Verbesserung von Gesichtsästhetik, Okklusion und dentalem Lächeln.
Abb. 2g–l: Ergebnis der chirurgischen und kieferorthopädischen Behandlung mit wesentlicher Verbesserung von Gesichtsästhetik, Okklusion und dentalem Lächeln.
Abb. 2g–l: Ergebnis der chirurgischen und kieferorthopädischen Behandlung mit wesentlicher Verbesserung von Gesichtsästhetik, Okklusion und dentalem Lächeln.
Abb. 3: Klasse II-Malokklusion (a).
Abb. 3: Klasse II-Malokklusion (a).
Abb. 3: Klasse II-Malokklusion (a).
Abb. 3: (b). Disokklusion der posterioren Zähne in protrusiven Bewegungen, anteriore Führung
Abb. 3: (b). Disokklusion der posterioren Zähne in protrusiven Bewegungen, anteriore Führung
Abb. 3: (b). Disokklusion der posterioren Zähne in protrusiven Bewegungen, anteriore Führung
Abb. 3: Disokklusion der posterioren Zähne in protrusiven Bewegungen, anteriore Führung (c).
Abb. 3: Disokklusion der posterioren Zähne in protrusiven Bewegungen, anteriore Führung (c).
Abb. 3: Disokklusion der posterioren Zähne in protrusiven Bewegungen, anteriore Führung (c).
Abb. 3: Disokklusion durch Eckzähne in lateralen Bewegungen (d und e).
Abb. 3: Disokklusion durch Eckzähne in lateralen Bewegungen (d und e).
Abb. 3: Disokklusion durch Eckzähne in lateralen Bewegungen (d und e).
Abb. 3: Disokklusion durch Eckzähne in lateralen Bewegungen (d und e).
Abb. 3: Disokklusion durch Eckzähne in lateralen Bewegungen (d und e).
Abb. 3: Disokklusion durch Eckzähne in lateralen Bewegungen (d und e).
Abb. 4: Beginn der Behandlung einer 15-jährigen Patientin (a).
Abb. 4: Beginn der Behandlung einer 15-jährigen Patientin (a).
Abb. 4: Beginn der Behandlung einer 15-jährigen Patientin (a).
Abb. 4: Ende der Behandlung, die Patientin ist 17 Jahre und 11 Monate alt (b).
Abb. 4: Ende der Behandlung, die Patientin ist 17 Jahre und 11 Monate alt (b).
Abb. 4: Ende der Behandlung, die Patientin ist 17 Jahre und 11 Monate alt (b).
Abb. 4: Gleiche Patientin im Alter von 28 Jahren und 10 Monaten in der Nachsorge nach 11 Jahren und 10 Monaten mit sehr stabilen Ergebnissen.
Abb. 4: Gleiche Patientin im Alter von 28 Jahren und 10 Monaten in der Nachsorge nach 11 Jahren und 10 Monaten mit sehr stabilen Ergebnissen.
Abb. 4: Gleiche Patientin im Alter von 28 Jahren und 10 Monaten in der Nachsorge nach 11 Jahren und 10 Monaten mit sehr stabilen Ergebnissen.
Abb. 5a, b: Unerwünschte Stufe zwischen dem ersten und zweiten oberen Molaren.
Abb. 5a, b: Unerwünschte Stufe zwischen dem ersten und zweiten oberen Molaren.
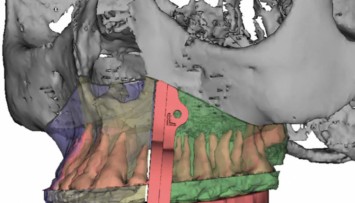
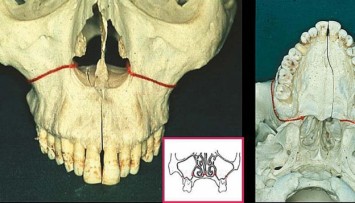
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 6: Hinsichtlich Position und Inklination der zweiten Molaren bei einer Reihe von Schädeln mit normaler Okklusion: Die Zähne weisen eine höhere Position auf und haben leichten Winkel nach distal.
Abb. 14a, b: Ein Fall mit asymmetrischem Lachen und einer Änderung der okklusalen Ebene sowie der Front- zahnlinie (a). Wesentliche Verbesserung der okklusalen Ebene und der Frontzahnlinie (b).
Abb. 14a, b: Ein Fall mit asymmetrischem Lachen und einer Änderung der okklusalen Ebene sowie der Front- zahnlinie (a). Wesentliche Verbesserung der okklusalen Ebene und der Frontzahnlinie (b).
Abb. 15: Die Apparatur wurde entsprechend der Malokklusion befestigt, wobei sich die Höhe des Eckzahnbrackets auf der einen Seite von der entsprechenden anderen Seite unterscheidet. Nivellierung stellte eine Verbesserung dar.
Abb. 16a, b: In einigen Fällen ist es erforderlich, die Biegung der Bögen zu erhöhen oder zu verringern, um eine bessere Zahnausrichtung zu erhalten.
Abb. 16a, b: In einigen Fällen ist es erforderlich, die Biegung der Bögen zu erhöhen oder zu verringern, um eine bessere Zahnausrichtung zu erhalten.
Abb. 17a, b: Um genug Kontaktpunkte zwischen den seitlichen Schneidezähnen und den Eckzähnen im UK zu erhalten, ist es oft erforderlich, die Offsets der Eckzähne in den Bögen mit einzubeziehen oder zu vergrößern.
Abb. 17a, b: Um genug Kontaktpunkte zwischen den seitlichen Schneidezähnen und den Eckzähnen im UK zu erhalten, ist es oft erforderlich, die Offsets der Eckzähne in den Bögen mit einzubeziehen oder zu vergrößern.
Abb. 18a: Mittellinie, mesiodistale Inklinationen, Kontaktpunkte, proportionale Formen, Positionen und Größen (a–c).
Abb. 18: Ansicht in ästhetischen Proportionen, abnehmend von anterior nach posterior, mit mindestens zehn oberen Zähnen (d).
Abb. 19a–d: Korrekte Kontaktpunkte, Nichtvorhandensein von Rotationen, und Ausrichtung der Randleisten.
Abb. 19a–d: Korrekte Kontaktpunkte, Nichtvorhandensein von Rotationen, und Ausrichtung der Randleisten.
Abb. 19a–d: Korrekte Kontaktpunkte, Nichtvorhandensein von Rotationen, und Ausrichtung der Randleisten.
Abb. 19a–d: Korrekte Kontaktpunkte, Nichtvorhandensein von Rotationen, und Ausrichtung der Randleisten.
Abb. 20a, b: Korrekte Ausrichtung der lingualen Oberflächen der anterioren Zähne im Oberkiefer und der Inzisalkanten der anterioren Zähne im Unterkiefer – die Okklusionslinien.
Abb. 20a, b: Korrekte Ausrichtung der lingualen Oberflächen der anterioren Zähne im Oberkiefer und der Inzisalkanten der anterioren Zähne im Unterkiefer – die Okklusionslinien.
Abb. 21a, b: Molare Beziehung. Der distale bukkale Höcker des oberen ersten Molaren muss sich zwischen den ersten und zweiten unteren Molaren befinden.
Abb. 21a, b: Molare Beziehung. Der distale bukkale Höcker des oberen ersten Molaren muss sich zwischen den ersten und zweiten unteren Molaren befinden.
Abb. 22a–c: Molare Beziehung. Der distale bukkale Höcker des oberen ersten Molaren muss sich selbst bei Extraktionsfällen zwischen den ersten und zweiten unteren Molaren befinden.
Abb. 22a–c: Molare Beziehung. Der distale bukkale Höcker des oberen ersten Molaren muss sich selbst bei Extraktionsfällen zwischen den ersten und zweiten unteren Molaren befinden.
Abb. 22a–c: Molare Beziehung. Der distale bukkale Höcker des oberen ersten Molaren muss sich selbst bei Extraktionsfällen zwischen den ersten und zweiten unteren Molaren befinden.
Abb. 22a–c: Molare Beziehung. Der distale bukkale Höcker des oberen ersten Molaren muss sich selbst bei Extraktionsfällen zwischen den ersten und zweiten unteren Molaren befinden.
Abb. 22a–c: Molare Beziehung. Der distale bukkale Höcker des oberen ersten Molaren muss sich selbst bei Extraktionsfällen zwischen den ersten und zweiten unteren Molaren befinden.
Abb. 22a–c: Molare Beziehung. Der distale bukkale Höcker des oberen ersten Molaren muss sich selbst bei Extraktionsfällen zwischen den ersten und zweiten unteren Molaren befinden.
Abb. 23a, b: Klinischer Fall vor (a) und nach (b) der Behandlung, wobei eine okklusale Beziehung aller Zähne beobachtet werden kann. Okklusale Kontakte, korrekter anteriorer Torque und eine flache okklusale Ebene.
Abb. 23a, b: Klinischer Fall vor (a) und nach (b) der Behandlung, wobei eine okklusale Beziehung aller Zähne beobachtet werden kann. Okklusale Kontakte, korrekter anteriorer Torque und eine flache okklusale Ebene.
Abb. 23a, b: Klinischer Fall vor (a) und nach (b) der Behandlung, wobei eine okklusale Beziehung aller Zähne beobachtet werden kann. Okklusale Kontakte, korrekter anteriorer Torque und eine flache okklusale Ebene.
Abb. 23a, b: Klinischer Fall vor (a) und nach (b) der Behandlung, wobei eine okklusale Beziehung aller Zähne beobachtet werden kann. Okklusale Kontakte, korrekter anteriorer Torque und eine flache okklusale Ebene.
Abb. 23a, b: Klinischer Fall vor (a) und nach (b) der Behandlung, wobei eine okklusale Beziehung aller Zähne beobachtet werden kann. Okklusale Kontakte, korrekter anteriorer Torque und eine flache okklusale Ebene.
Abb. 23a, b: Klinischer Fall vor (a) und nach (b) der Behandlung, wobei eine okklusale Beziehung aller Zähne beobachtet werden kann. Okklusale Kontakte, korrekter anteriorer Torque und eine flache okklusale Ebene.
Abb. 24a, b: Mesiale distale Inklinationen der oberen anterioren Zähne (a). Untere Schneidezähne mesial-distal in einer vertikalen Beziehung (b).
Abb. 24a, b: Mesiale distale Inklinationen der oberen anterioren Zähne (a). Untere Schneidezähne mesial-distal in einer vertikalen Beziehung (b).
Abb. 25a–c: Posteriorer oberer Torque en masse (a, b). Posteriorer unterer Torque progressiv (c).
Abb. 25a–c: Posteriorer oberer Torque en masse (a, b). Posteriorer unterer Torque progressiv (c).
Abb. 25a–c: Posteriorer oberer Torque en masse (a, b). Posteriorer unterer Torque progressiv (c).
Abb. 26a: Inzisalkanten und Zwischenräume: Leicht konvex mit gut definierten Zwischenräumen (a-c).
Abb. 26b: Inzisalkanten und Zwischenräume: Leicht konvex mit gut definierten Zwischenräumen (a-c).
Abb. 26c: Inzisalkanten und Zwischenräume: Leicht konvex mit gut definierten Zwischenräumen (a-c).
Abb. 26: Voraussetzungen für dieses Verfahren: Beschreibung für den Patienten, Vermeidung von Überhitzung, niedrige Drehzahl, Verwendung eines Diamantbohrers (d).
Abb. 26: Direkte Draufsicht (e), Polieren mit dünnen Scheiben (bei Frauen sind sie abgerundeter). Reihenfolge: Zuerst die Frontalkanten und dann die Zahnzwischenräume.
Abb. 27a: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Vor der Behandlung (a)
Abb. 27a: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Vor der Behandlung (a)
Abb. 27a: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Vor der Behandlung (a)
Abb. 27a: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Vor der Behandlung (a)
Abb. 27b: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Nach der Behandlung (b)
Abb. 27b: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Nach der Behandlung (b)
Abb. 27b: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Nach der Behandlung (b)
Abb. 27b: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Nach der Behandlung (b)
Abb. 27c: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Sechs Jahre Nachsorge ohne Retention (c).
Abb. 27c: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Sechs Jahre Nachsorge ohne Retention (c).
Abb. 27c: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Sechs Jahre Nachsorge ohne Retention (c).
Abb. 27c: Fälle, die keine Retention erfordern, sind Fälle mit anteriorem Kreuzbiss, korrigiert durch entsprechenden Overjet und Überbiss. Sechs Jahre Nachsorge ohne Retention (c).
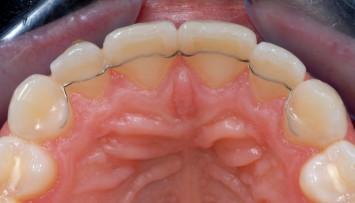
Abb. 28a, b: Obere temporäre Retention: Platte mit umlaufender Klemme oder Umrundung mittels Edelstahldraht .036''. Multipler Streifen der Dimension .0.20'', welcher geklebt wurde, um das Diastema geschlossen zu halten.
Abb. 28a, b: Obere temporäre Retention: Platte mit umlaufender Klemme oder Umrundung mittels Edelstahldraht .036''. Multipler Streifen der Dimension .0.20'', welcher geklebt wurde, um das Diastema geschlossen zu halten.
Abb. 29a: Die untere Retention bei normalen bzw. regulären Fällen ist ein von Eckzahn zu Eckzahn geklebter Edelstahldraht 0.028'' (a, b).
Abb. 29b: Die untere Retention bei normalen bzw. regulären Fällen ist ein von Eckzahn zu Eckzahn geklebter Edelstahldraht 0.028'' (a, b).
Abb. 29c, d: In komplexen Fällen, z. B. bei Erwachsenen oder Neubehandlung mit Rotation, ein multipler Streifen der Dimension 0.020'' geklebt an allen sechs unteren Zähnen oder sogar erweitert auf die ersten Prämolaren (c, d).
Abb. 29c, d: In komplexen Fällen, z. B. bei Erwachsenen oder Neubehandlung mit Rotation, ein multipler Streifen der Dimension 0.020'' geklebt an allen sechs unteren Zähnen oder sogar erweitert auf die ersten Prämolaren (c, d).
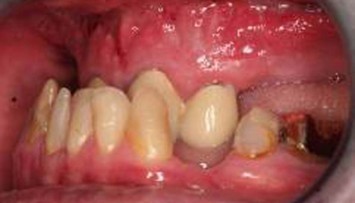
Abb. 30a: Bei normaler Mundpflege kann ein im UK geklebter fixer Retainer lang genutzt werden, z.B. bei einem Fall, der 1978-80 behandelt und mit 3-3 im UK geklebten Retainer versorgt wurde, Nachsorgezeitraum 32 Jahre.
Abb. 30b: Bei normaler Mundpflege kann ein im UK geklebter fixer Retainer lang genutzt werden, z.B. bei einem Fall, der 1978-80 behandelt und mit 3-3 im UK geklebten Retainer versorgt wurde, Nachsorgezeitraum 32 Jahre.
Abb. 30c: Bei normaler Mundpflege kann ein im UK geklebter fixer Retainer lang genutzt werden, z.B. bei einem Fall, der 1978-80 behandelt und mit 3-3 im UK geklebten Retainer versorgt wurde, Nachsorgezeitraum 32 Jahre.
Abb. 30d: Bei normaler Mundpflege kann ein im UK geklebter fixer Retainer lang genutzt werden, z.B. bei einem Fall, der 1978-80 behandelt und mit 3-3 im UK geklebten Retainer versorgt wurde, Nachsorgezeitraum 32 Jahre.
Abb. 31a: Vor dem Entfernen der Apparatur sind die folgenden Schritte erforderlich: Positionierung der unteren Retention einen Termin vor dem Entfernen der Apparatur (a).
Abb. 31b: Verwendung von Gummizügen zur Einstellung der Okklusion. Wenn eine okklusale Anpassung im anterioren Bereich erforderlich, wird Gummizug in viereckiger Form an in den Bogen eingebrachten Haken verwendet.
Abb. 31c: Okklusale Einstellung. Zahnreshaping, das aufgrund fehlender Kontakte während der KFO-Behandlung und genetischer Faktoren erforderlich ist. Dies mit Kohlepapier prüfen und erste Kontaktpunkte entfernen.
Abb. 32a: Die Ziele bei Nivellierung und Alignment (a).
Abb. 32b: Es gibt viele Gründe dafür, dass eine perfektes Kleben bei unnivellierten und rotierten Zähnen nicht ausreichend ist, z. B.: Spiel zwischen Bogen und Slot.
Abb. 32c: Die Verringerung der Kraft ist die Reduzie- rung der Kraft, die auftritt, wenn ein Bogen, der innerhalb seiner elastischen Grenzen deflektiert wird, wieder zu seiner ursprünglichen Form zurückkehrt.
Abb. 32d: Brackets weg vom Widerstandszentrum (d).
Abb. 32e: Bei unnivellierten, nicht ausgerichteten Zähnen ist Druckkraft auf den Zahn nach außen = Neigungskraft an der lingualen Seite. Ist für andere Zähne eine Druckkraft nach innen, sodass diese zur labialen Seite kippen.






Wir übermitteln Daten an Drittanbieter, die uns helfen, unser Webangebot zu verbessern und zu finanzieren. In diesem Zusammenhang werden auch Nutzungsprofile gebildet und angereichert, auch außerhalb des Europäischen Wirtschaftsraumes. Hierfür und um bestimmte Dienste zu nachfolgend aufgeführten Zwecken verwenden zu dürfen, benötigen wir Ihre Einwilligung.
Um Kartendaten in unserer Anwendung darzustellen, nutzen wir den Kartendienst Google Maps. Willigen Sie der Nutzung von Google Maps ein, werden ggf. personenbezogene Daten (Ihre IP-Adresse) von Google erhoben.
Einbinden von Google Maps erlaubenEinige unserer Videoinhalte (bspw. Livestream) werden über die Videoplattform Vimeo bereitgestellt.
Inhalte von Vimeo erlaubenFür ein besseres Benutzererlebnis können unsere Werbeanzeigen personalisiert werden. Um dies zu ermöglichen, wird das erstellen von Cookies vorausgesetzt. Sollten Sie diesem Dienst nicht zustimmen, werden Werbeanzeigen zufällig ausgeliefert.
Personalisierte Werbung erlaubenUm sich bei unserer Anwendung Formulare zu verwenden werden Tokens gesetzt die es uns ermöglichen Spam zu verhindern. Sollten Sie dies ausstellen, ist es Ihnen nicht mehr möglich sich bei uns anzumelden oder zu registrieren.
Anmeldeformulare absenden ermöglichenBei der Gestaltung unserer Anwendung benutzen wir Schriftarten von Adobe, diese werden über ein CDN geladen. Sollte Sie diesem Dienst nicht zustimmen wird die Standard Schrift des Systems benutzt. Außerdem könnte es zu Fehlern im allgemeinen Anwendungsdesign kommen.
Inhalte von Adobe erlauben