Implantologie 07.07.2025
Minimalinvasive Implantation mit digitaler Vorplanung
share
Die 72-jährige Patientin stellte sich mit einer klassischen Freiendsituation von 14 bis 17 in der Praxis vor. Der primäre Wunsch der Patientin war ein rascher festsitzender Schluss der ästhetisch kompromittierenden Lücke (Abb. 1a+b). Da bei ihr aufgrund einer Autoimmunerkrankung (Sjögren-Syndrom) die Speichelproduktion und mit ihr die körpereigene Hemmung des oralen Bakterienwachstums eingeschränkt ist, war von einem erhöhten Risiko für eine Wundheilungsstörung auszugehen. Dessen war sich die Patientin bewusst und äußerte daher explizit den Wunsch nach einem möglichst minimalinvasiven chirurgischen Vorgehen unter Vermeidung komplexer augmentativer Maßnahmen.
Diagnostik und Behandlungsoptionen
Die 2D-Fotos (Abb. 2) wurden im Rahmen der prothetischen Planung mit Smile Creator (exocad) benötigt. Die Standarddiagnostik mit Intraoralscan und DVT (Abb. 3+4) zeigte in Regio 15 bis 17 zwar ein reduziertes, aber für eine Sofortimplantation ausreichendes Knochenangebot. Der endodontisch versorgte Zahn 13 zeigte eine deutlich über den Apex hinaus reichende Wurzelfüllung sowie eine apikale Aufhellung auf. In Absprache mit der Patientin wurde sich für die Entfernung des Zahns entschieden.
Die Patientin hatte von einem anderen Zahnarzt bereits einen Behandlungsvorschlag erhalten. Dieser sah einen externen Sinuslift sowie eine laterale Augmentation des Kieferkamms im Rahmen der implantologischen Versorgung des rechten Oberkiefers vor. Diese Behandlungslösung entsprach allerdings nicht dem Wunsch der Patientin nach einer minimalinvasiven festsitzenden Versorgung. Eine herausnehmbare prothetische Versorgung kam für die Patientin nicht in Betracht. In diesem Fall formulierten wir zusammen mit der Patientin das Ziel, im Rahmen eines einzigen minimalinvasiven Eingriffs eine sofortige, wenn auch zunächst langzeitprovisorische Wiederherstellung von Funktion und Ästhetik zu erzielen.
Planung
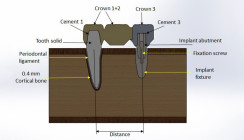
Zunächst erfolgte eine Visualisierung des prothetischen Endergebnisses mittels Smile Creator. So konnte bereits zu Beginn der Behandlung das ästhetische Outcome mit der Patientin abgestimmt werden. Die digitale Planung der aus chirurgischen wie auch prothetischen Gesichtspunkten idealen 3D-Implantatpositionen erfolgte mittels der Implantatplanungssoftware exoplan (exocad) auf Basis der Daten des DVT und der Intraoralscans (Abb. 5). Dabei bestand die Herausforderung darin, die Sofortimplantation in Regio 13 mit den beiden anderen Implantationen so zu planen, dass der vorhandene Knochen im Sinne einer ausreichenden Primärstabilität für eine Sofortbelastung durch eine langzeitprovisorische Sofortversorgung mittels einer implantatgetragenen Brücke optimal ausgenutzt wird. Dabei wurde ein Implantat (Länge 10 mm, Durchmesser 3,3 mm) genau vor dem Sinus an 15 positioniert und das zweite Implantat (Länge 8 mm, Durchmesser 4,1 mm) in Regio 17 geplant (Abb. 6). Hierbei waren die Warnhinweise und die von der Software angezeigten Sicherheitsabstände hilfreich.
Der nicht erhaltungswürdige Eckzahn sollte extrahiert und an 13 sofort ein Implantat (Länge 12 mm, 4,1 mm breit) inseriert werden. Um die Implantatpositionen exakt wie geplant im chirurgischen Eingriff umsetzen zu können, erfolgte in exoplan/Guide Creator die Konstruktion einer zahngetragenen Bohrschablone (Abb. 7). Im Hinblick auf die geplante Sofortimplantation nach Extraktion des Eckzahns 13 und die Sofortversorgung fiel die Wahl auf konische Bone-Level-Implantate mit einem aggressiven Implantatgewinde (SL Active, Straumann Group), um mit hoher Sicherheit die erforderliche Primärstabilität zu erreichen. Im Anschluss an die Planung wurde nun in DentalCAD mit Immediate Load das Langzeitprovisorium konstruiert (Abb. 8).
Chirurgischer Eingriff
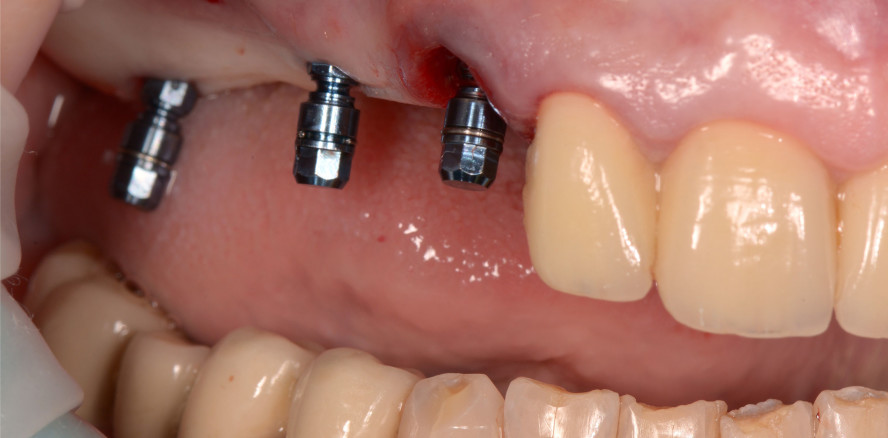
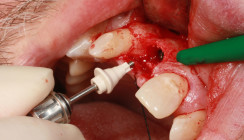
Zum OP-Termin lagen die Bohrschablone und das präfabrizierte PMMA-Langzeitprovisorium (Abb. 9) bereit. Unter Lokalanästhesie wurde zunächst der Zahn 13 atraumatisch extrahiert (Abb. 10), im Anschluss daran die Bohrschablone platziert (Abb. 11) und das Implantat in Regio 13 navigiert inseriert. Der Spalt zum Implantat wurde mit bei der Implantatbettaufbereitung gewonnenen Knochenspänen aufgefüllt. Anschließend erfolgte eine vestibuläre Weichgewebsaugmentation mit einem Bindegewebstransplantat aus dem Gaumen. Die Insertionen der zwei weiteren Implantate im Molarenbereich erfolgten ohne Aufklappen nach Stanzung der Gingiva. Sie konnten mithilfe der Bohrschablone exakt wie digital geplant bikortikal inseriert werden. So ließ sich das vorhandene Knochenangebot optimal ausnutzen (Abb. 12+13) und gleichzeitig eine hohe Primärstabilität von 40 Ncm erzielen. Die reine OP-Zeit betrug rund 30 Minuten. Das Langzeitprovisorium, eine gefräste fünfgliedrige Brücke aus Hochleistungskunststoff auf PMMA-Basis, wurde zunächst auf die Passung kontrolliert und ließ sich ohne Individuelle Anpassung passgenau auf den Implantaten befestigen (Abb. 14). Die exakte Passung des Provisoriums spiegelt die äußerst hohe Präzision des angewandten digitalen Workflows wider.
Nach insgesamt rund 90 Minuten konnte die Patientin die Praxis schmerzfrei mit festen Zähnen wieder verlassen. Prophylaktisch wurden ihr ein Schmerzmittel und ein Antibiotikum verordnet. Zudem wurde ihr empfohlen, im ersten Monat nach der OP die linke Kieferseite beim Essen zu favorisieren. Eine Nutzung der implantatgetragenen langzeitprovisorischen Brücke war aber vom ersten Tag an möglich.
Ergebnis und Patientenzufriedenheit
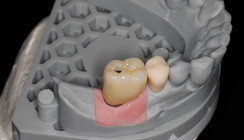
Die Wundheilung zeigte sich komplikationslos. Vier Monate nach der Implantatinsertion erfolgte der intraorale Scan der Implantate. Die finale Brücke wurde auf Basis der Scandaten anhand des ursprünglichen Designs zu Beginn der Behandlung in DentalCAD geplant. Bei ihrem vierten Praxisbesuch, rund fünf Monate post OP, erhielt die Patientin die definitive Brücke. Sie ist mit ihren neuen Zähnen sowohl ästhetisch wie auch funktionell hoch zufrieden. Die Zirkonoxidbrücke fügt sich harmonisch in die natürliche Restbezahnung des Oberkiefers der Patientin ein (Abb. 15). Besonders zufrieden äußerte sich die Patientin über die minimalinvasive Durchführung der Operation, da sie zu keiner Phase der Behandlung Schmerzen und Schwellungen wahrgenommen habe.
Fazit
Insgesamt zeigt der Fall, dass man mittels virtuell 3D-geplanter navigierter Implantationskonzepte den Behandlungserfolg in puncto Ästhetik, Funktion und Patientenkomfort vorhersagbar, zeiteffizient und sicher gestalten kann.
Dieser Fachartikel ist im IJ Implantologie Journal erschienen.