Prophylaxe 08.05.2014
Fluoride – Wirkungsmechanismen und Empfehlungen für deren Gebrauch
share
Fluoridapatit hat nur ein geringes karies-protektives Potenzial, die gelösten Fluoride in der Umgebung des Schmelzes dagegen sind sowohl in der Förderung der Remineralisation als auch in der Hemmung der Demineralisation wirksam. Zieht man in Betracht, dass die Abnahme der Karies im gleichen Zeitraum erfolgte, in dem auch lokale Fluoridierungsmaßnahmen verbreitet angewendet wurden, scheint die Schlussfolgerung gerechtfertigt, dass durch regelmäßige Fluoridapplikation die Karies gehemmt werden kann.
Die Zahnhartsubstanz besteht aus dem sehr gut mineralisierten Schmelz und dem deutlich mehr organische Matrix enthaltenden Dentin und Zement. Die mineralische Phase der Zahnhartsubstanzen ist kein reiner Hydroxylapatit (HAP = Ca10(PO4)6OH2), sondern es handelt sich um ein kalziumdefizientes Biomaterial, in das zahlreiche andere Ionen eingebaut sind. Der Einbau von Hydrogenphosphat, Karbonat oder Magnesiumionen in das HAP-Gitter führt zu einem weniger stabilen, leichter löslicheren Apatit. Ein erhöhter Karbonatanteil des Dentins (5,5 %) im Vergleich zum Schmelz (3 %) führt zu einer höheren Säureanfälligkeit der Dentinkristalle. Demgegenüber kann der partielle Ersatz der OH-Gruppen im Kristallgitter durch Fluoridionen eine gewisse Stabilisierung der Apatitstruktur bewirken.
Im gesunden menschlichen Zahnschmelz ist neben HAP auch Fluoridhydroxylapatit (FHAP) oder Fluorapatit (FAP) vorhanden, wobei in der äußersten Schmelzschicht durchschnittlich weniger als 5 % der OH-Gruppen des HAP durch Fluorid ersetzt sind. Bereits in einer Tiefe von 50 μm sinkt dieser Anteil weiter ab. Der vorliegende Artikel geht auf die Bedeutung des Fluorids für die Kariesprävention ein (Featherstone 2000, Lussi 2010; Abb. 1) und gibt praktische Empfehlungen bezüglich der Fluoridanwendung.
Der Säureangriff
Schmelz ist ein kalziumdefizienter und karbonatreicher Hydroxyapatit. Im stabilen Zustand gibt es in der unmittelbaren Umgebung der Kristalle genügend Ca2+-,PO43–-, OH–- und Fluorid-Ionen, sodass sich die Schmelzkristalle im Gleichgewicht mit der umgebenden Flüssigkeit befinden. Die (aktiven) Konzentrationen (Aktivitäten) dieser Ionen bestimmen den Sättigungsgrad der Lösung. Der letztere bestimmt dann, ob sich HAP auflöst („Untersättigung“) oder sich im günstigen Fall Minerale aus der Umgebung in den Schmelz einlagern („Übersättigung“). Während des kariogenen Säureangriffes werden von Plaquebakterien aus Kohlehydraten organische Säuren gebildet, bei deren Dissoziation Wasserstoffionen (H+) freigesetzt werden. Durch die erhöhte Wasserstoffionen (H+)-Konzentration (niedriger pH-Wert) in der den Zahn umgebenden Plaqueflüssigkeit wird die OH–-Konzentration erniedrigt. Die Wasserstoffionen (H+) protonisieren zudem Phosphationen (PO43–) in der Plaqueflüssigkeit zu HPO42– und vor allem zu H2PO4– (Dawes 2003). Da bei niedrigerem pH die Konzentration von PO43– abnimmt, lösen sich aus dem Zahn Phosphationen (PO43–) und später Hydroxidionen (OH–), um das Lösungsgleichgewicht an der Oberfläche zu erhalten. Dieser Vorgang führt – auch um die Neutralität zu bewahren – schließlich dann zur Abgabe von Kalzium aus der Zahnhartsubstanz, d.h., der Zahn löst sich auf (Dawes 2003). Die Dynamik dieses Auflösungsprozesses hängt einerseits von der Zusammensetzung der Schmelz-, Dentin- und Zementkristalle ab, andererseits spielt die den Zahn umgebende Plaque eine wichtige Rolle. Dieser Sachverhalt erklärt sowohl die verschiedenen kritischen pH-Werte für Schmelz (ca. 5,5) oder Dentin (ca. 6,3) als auch zum Teil die Variationen in der Kariesaktivität zwischen Patienten, da der Kalzium-, Phosphat- oder Fluoridgehalt im Speichel und in der Plaque von Patient zu Patient verschieden sein kann. Die Frequenz der Zuckereinnahme und fehlende Mundhygiene beeinflussen diese Faktoren und spielen eine noch wichtigere Rolle. Erosionen entstehen, wenn plaquefreie Zähne der chronischen Einwirkung von endogenen oder exogenen Säuren ausgesetzt sind. Bei Erosionen ist nicht allein der pH-Wert, sondern auch der Kalzium-, Phosphat- und Fluoridgehalt des mit dem Zahn in Kontakt stehenden erosiven Getränkes wichtig. Aus diesem Grunde kann der „kritische“ pH-Wert bei der Erosion bedeutend tiefer liegen, wenn zum Beispiel das Getränk oder das Nahrungsmittel mit Kalzium versetzt ist.
Die Hemmung der Demineralisation durch Fluorid
Anhand zahlreicher Untersuchungen konnte umfassend dokumentiert werden, dass der Einbau von Fluoriden in die mineralischen Anteile des Schmelzes die Löslichkeit nur in geringem Ausmaß reduziert (Arends und Christoffersen 1986, ten Cate und Duijsters 1983). Geringe Mengen von gelösten Fluoriden in der Zahnumgebung hemmen die Demineralisation effektiver als inkorporiertes Fluorid und haben ein weitaus größeres kariesprotektives Potenzial als ein hoher FAP- Anteil im Schmelzmineral. Ogaard et al. (1988) verwendeten für einen grundlegenden Versuchsansatz Haifischzahnschmelz, der aus fast reinem FAP besteht. Menschlicher gesunder Zahnschmelz enthält im Vergleich dazu deutlich weniger Fluorid, das sich vor wiegend in der äußersten Schicht befindet. Beim Haifischzahnschmelz sind bei einem Fluoridgehalt von 32.000 ppm etwa 99 % der OH–-Stellen durch Fluorid ersetzt, beim humanen Schmelz hingegen weniger als 5 % der OH–-Stellen. In einem In-situ-Teil der erwähnten Untersuchung (Ogaard et al. 1988) wurde Zahnschmelz vom Hai und vom Menschen in eine herausnehmbare Apparatur eingebaut, die zusätzlich mit plaqueretentiven Elementen versehen war. Sowohl im Schmelz des Haies als auch im menschlichen Schmelz entstanden kariöse Läsionen, wobei die Läsionstiefe im Haifischzahnschmelz etwas kleiner war. In einem weiteren Teil der Studie konnte gezeigt werden, dass der Mineralverlust im menschlichen Schmelz sogar geringer war als im Haifischschmelz, wenn die Probanden die Schmelzproben täglich mit einer 0,2%igen NaF-Lösung spülten. Die Hypothese, dass die frei verfügbaren Fluoridionen in der den Zahn respektive Kristall umgebenden Lösung eine weitaus wichtigere Rolle in der Kariesprävention spielen als die im Schmelzkristall inkorporierten Fluoride, konnte damit belegt werden. Dabei werden auf der Kristalloberfläche Fluoridionen zum Teil adsorbiert und stehen im dynamischen Gleichgewicht mit den gelösten Fluoriden in der unmittelbaren Umgebung. Dies führt dann in der die Kristalle umgebenden Flüssigkeit zu einem Gleichgewicht oder einer Übersättigung bezüglich Fluorid(hydroxyl)apatit und dadurch zur Repräzipitation von Mineral. Der Adsorption der Fluoride auf dem Kristall wird auch ein direkter Schutz vor Demineralisation zugeschrieben. In den unbedeckten Bereichen dagegen kann der Schmelzkristall beim Säureangriff lokal aufgelöst werden. Diese geringen Fluoridkonzentrationen werden auch nach Verzehr von mit Kochsalz zubereiteten Speisen erreicht, erhöht sich doch der Fluorid-Gehalt im Speichel signifikant während etwa 30 Minuten (Hedman et al. 2006). Es ist nahe liegend, dass auch die Trinkwasserfluoridierung und die Salzfluoridierung über diesen Mechanismus wirken, da die Bildung von CaF2 bei diesen kleinen Konzentrationen und bei diesem pH-Wert unwahrscheinlich ist.
Kalziumfluorid (CaF2)
Als bedeutender Faktor für die Kariesprävention gilt Kalziumfluorid (Abb. 2) oder genauer ausgedrückt das Kalziumfluorid-ähnliche Präzipitat, das sich bei der Anwendung fluoridhaltiger Präparate mit einem Niederschlag auf der Zahnoberfläche bildet. Das Kalzium stammt entweder aus dem Speichel oder nach der Applikation leicht saurer Fluoridierungsmittel zum Teil auch aus dem Zahn (Saxegaard und Rölla 1989, Larsen und Richards 2001). Da sich dieses Präzipitat ohne Beeinträchtigung des im Schmelzmineral strukturell gebundenen Fluorids mit Kaliumhydroxid von der Schmelzoberfläche ablösen lässt, wird es auch als KOH-lösliches Fluorid bezeichnet (Caslavska et al. 1975). In vitro führt die kurzzeitige Applikation von neutralen Fluoridpräparaten nur zur Bildung von sehr geringen Mengen von CaF2. Deutlich größere Mengen lassen sich aber finden, wenn der Schmelz im Sinne einer initialen Karies verändert ist (Hellwig et al. 1987, Bruun und Givskov 1991). Bei systematischen Untersuchungen fanden Saxegaard und Rölla (1988) eine Steigerung der CaF2-Bildung durch einen erniedrigten pH-Wert der Fluoridlösung, erhöhte Fluorid-Konzentrationen, verlängerte Einwirkungszeiten, Anätzung der Schmelzoberfläche und durch die Bereitstellung von zusätzlichem Kalzium. Bei Applikation von Lösungen mit neutralem pH-Wert in vitro kommt es erst ab einer Fluoridkonzentration von etwa 300 ppm zur Bildung von Kalziumfluorid. Bei pH 5 dagegen genügt eine Konzentration von 100 ppm Fluorid, um eine spontane Präzipitation von Kalziumfluorid auszulösen (Larsen und Jensen 1994). Aus diesen Erkenntnissen heraus erklärt sich die Intention zur Entwicklung von lokalen Fluoridierungsmitteln, die schon nach relativ kurzem Kontakt zur CaF2-Bildung auf der Zahnoberfläche führen. Das CaF2 zeigt sich bei rasterelektronenmikroskopischer Betrachtung in Form von kugelförmigen Globuli, deren Morphologie im Hinblick auf Menge und Größe variieren kann. Bei der Anwendung einer sauren Aminfluoridlösung bilden sich die ersten CaF2-Globuli schon nach 20 Sekunden, bei saurem Natriumfluorid etwas später und bei Natriummonofluorphosphat (MFP) kommt es in vitro gar nicht zur CaF2-Bildung (Petzold 2001). Da bei MFP das Fluorid kovalent gebunden ist, muss es in der Mundhöhle erst durch Hydrolyse freigesetzt werden, um mit dem Kalzium reagieren zu können. So konnten Hellwig et al. (1990) nach Anwendung einer niedrig dosierten Aminfluoridzahnpaste (250 ppm) beträchtliche Mengen von KOH-löslichem Fluorid auf dem Schmelz finden, nicht aber nach Anwendung einer MFP-haltigen Zahnpaste. Die Begünstigung der CaF2-Bildung durch einen sauren pH-Wert konnte in einer In-situ-Studie beim Vergleich einer natriumfluoridhaltigen Zahnpaste mit neutralem pH-Wert und einer aminfluoridhaltigen Zahnpaste mit pH 5,5 bestätigt werden. Nach vierwöchiger Anwendung zeigte sich für die aminfluoridhaltige Zahnpaste eine deutlich höhere Bildung von CaF2 auf dem Schmelz (Klimek et al. 1998)
In vivo bildet sich kein reines CaF2, da auch Phosphate, Proteine und andere Bestandteile eingelagert werden. Dadurch wird das Präzipitat stabilisiert und damit säureresistenter. Die Stabilität beruht hauptsächlich auf der Adsorption von Hydrogenphosphat-Ionen HPO42– auf der Oberfläche der CaF2-Kristalle, wodurch eine löslichkeitshemmende Schutzschicht entsteht. Beim kariösen Angriff werden aus dem CaF2-Depot aufgrund der reduzierten HPO42–-Ionenkonzentration bei sauren pH-Werten Fluorid-Ionen freigesetzt. Das CaF2 fungiert demzufolge als pH-gesteuertes Fluorid-Reservoir, welches beim Säureangriff bzw. bei niedrigem pH-Wert Fluorid freisetzt und im neutralen pH-Bereich auf der Schmelzoberfläche länger stabil bleibt (Rölla und Ekstrand 1996). Aufgrund dieser Mechanismen gilt CaF2 als der Hauptlieferant für freie Fluorid-Ionen während des Säureangriffes. Die freigesetzten Fluorid-Ionen hemmen einerseits die Demineralisation und wirken sich andererseits fördernd auf die Remineralisation aus. Sie sind während des kariösen Angriffes von weitaus größerer Bedeutung als ein hoher Fluorid-Gehalt im Schmelzkristall (Fejerskov et al. 1981). Da Speichel bezüglich CaF2 untersättigt ist, besteht die CaF2-Schicht aber nicht dauerhaft. Der größte Anteil geht in den ersten Stunden oder Tagen nach einer Fluoridierung wieder verloren. Nach Applikation von hochkonzentrierten sauren Fluoridlösungen nach vorausgehender Anätzung der Schmelzoberfläche konnten Caslavska et al. (1991) in Schmelzbiopsien allerdings noch nach sechs Wochen substanzielle Mengen und selbst nach 18 Monaten noch kleine Mengen CaF2 nachweisen. Attin et al. (1995) fanden nach einmaliger Anwendung eines konzentrierten lokalen Fluoridierungsmittels einen Verlust von 80 % des CaF2 nach fünf Tagen in situ. Zeitgleich zum Verlust des CaF2 konnte aber in dieser sowie auch in anderen Studien eine Zunahme des strukturell gebundenen Fluorids in initialen Schmelzläsionen beobachtet werden (Hellwig et al. 1989, Buchalla et al. 2002). Die Auflösung der CaF2-Schicht führt auch zu einer kariesprophylaktisch bedeutenden Erhöhung der Fluoridkonzentration im Speichel und der Plaque. So konnte gezeigt werden, dass auch zwei Stunden nach Anwendung einer aminfluorid- oder natriumfluoridhaltigen Zahnpaste noch eine erhöhte Fluoridkonzentration im Speichel bestand (Issa und Toumba 2004). Werden Zähne nach der professionellen Zahnreinigung mit CaF2-bildenden Fluoridierungsmitteln benetzt, findet man in der sich später bildenden Plaque mehr Fluorid und damit einen besseren Schutz vor Demineralisation (Tenuta et al. 2008). Kalziumfluorid ist sicher das wichtigste und möglicherweise sogar das einzige Reaktionsprodukt auf der Zahnhartsubstanz nach der Lokalapplikation von Fluoridierungsmitteln (Rölla et al. 1993). Ohne Zweifel spielt die kalziumfluoridhaltige Deckschicht auf dem Schmelz, aus der in Abhängigkeit vom pH-Wert Fluorid freigesetzt wird, eine besonders wichtige Rolle bei der kariesprophylaktischen Wirkung der Fluoride.
Die Förderung der Remineralisation durch Fluorid
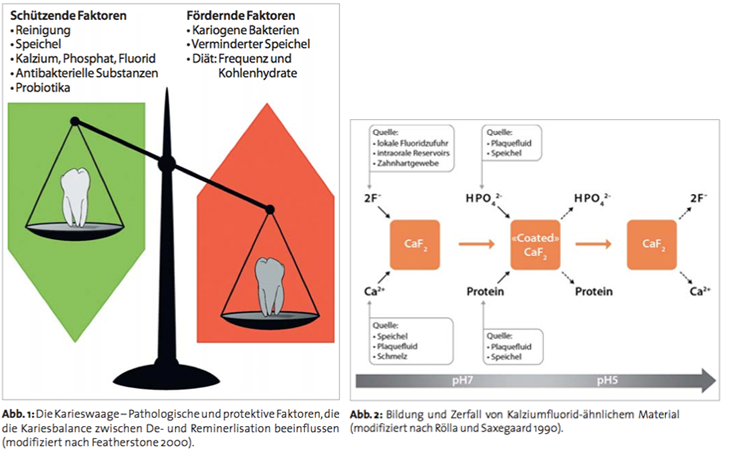
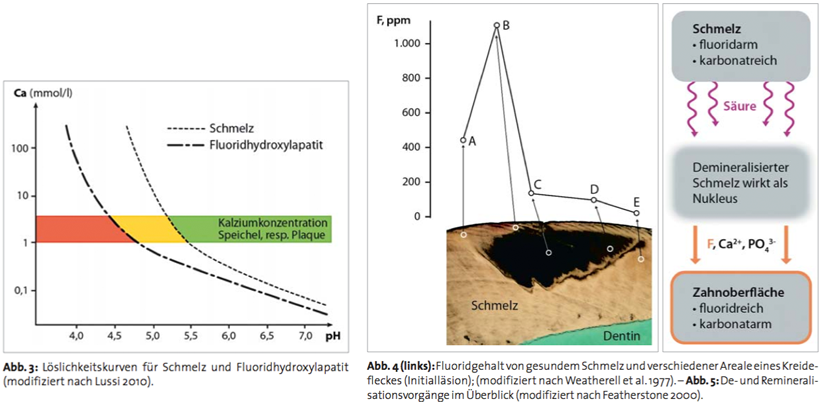
Bei einem neutralen pH-Wert von 7 reichen relativ geringe Ionenkonzentrationen aus, um die Zahnhartsubstanz stabil zu halten. Erniedrigt sich der pH-Wert aufgrund der Säureproduktion der Plaque, sind höhere Konzentrationen erforderlich, um die Auflösung zu verhindern. Beim pH-Wert von ungefähr 5,5 beginnt eine Untersättigung, d.h. die Kalziumionen- und Phosphationenkonzentration in der Plaqueflüssigkeit reichen nicht aus, um Schmelz in einem stabilen Gleichgewichtszustand zu halten, woraus die Auflösung von Schmelz resultiert (Abb. 3 gelber und roter Bereich). Fluoridhydroxylapatit (FHAP) und Fluoridapatit (FAP) dagegen bleiben auch noch bei niedrigeren pH-Werten stabil; hier beginnt die Untersättigung und die daraus folgende Auflösung bei einem pH von ungefähr 4,7. Bei Erhöhung des pH-Wertes wird sich zuerst wieder bezüglich FHAP Übersättigung einstellen, was bedeutet, dass FHAP und FAP bei der Remineralisation als erste Kalziumphosphat-Phase wieder gebildet wird, sofern sich Fluorid in der Mundhöhle befindet. Folglich findet bei der Remineralisation nach einem Säureangriff eine Umverteilung von mineralischen Phasen statt, indem der Anteil an stabilem und karbonatarmen FHAP im Schmelz auf Kosten des karbonatreichen HAP erhöht wird. Ein demineralisierter und anschließend remineralisierter Zahnschmelz ist dadurch etwas säureresistenter als unversehrter Zahnschmelz. Im Stadium der Remineralisation sind der Zutritt von Speichel mit Ca2+-, PO43–- und OH–-Ionen und das Vorhandensein von gelöstem Fluorid wichtig. Zusammenfassend kann festgehalten werden, dass Fluoridhydroxylapatit aufgrund seines niedrigen Löslichkeitsproduktes auch im leicht sauren pH-Bereich schneller wieder gebildet wird als die anderen Kalziumphosphat-Phasen des Schmelzes, was bedeutet, dass Fluorid die Remineralisation beschleunigt und fördert. Der Fluoridgehalt im gesunden Schmelz ist geringer als in einer Initialläsion (Kreidefleck), da dieser bereits viele De- und Remineralisationsphasen durchlaufen hat. Abbildung 4 zeigt die unterschiedlichen Bereiche des Kreidefleckes. Im oberflächlichen Bereich (B) fanden Weatherell et al. (1977) mit über 1.100 ppm stark erhöhte Fluorid-Konzentrationen, während im Bereich der gesunden Schmelzoberfläche (A) 450 ppm gemessen wurden. Zum Zentrum der Läsion hin (C) fiel die Fluoridkonzentration auf etwa 150 ppm ab, ebenso wie in tieferen Schichten des Schmelzes, wo sie nur noch rund 100 ppm betrug. Das bedeutet, dass gesunder Schmelz verglichen mit reinem Flu oridapatit etwa 2 % Fluorid eingelagert hat. Dieser Wert kann bei optimalen Remineralisationsbedingungen in der Oberfläche einer Intitialläsion ansteigen. Die erhöhte Fluoridkonzentration im oberflächlichen Bereich des Kreidefleckes beruht zum einen auf der Förderung der Remineralisation durch Fluorid, d.h. auf der Bildung des fluoridreichen Apatits, und zum anderen auch auf einer erhöhten Fluorid-Aufnahme aufgrund der porösen Oberfläche des Kreidefleckes (Hallsworth et al. 1975). Demineralisierte Kristalle dienen bei vorhandenem Fluorid als Nukleus für die Anlagerung von neuem Mineral. Fluorid beschleunigt wie schon dargelegt diesen Vorgang, weil schon bei einem tieferen pH-Wert Remineralisation möglich ist. Eine fluoridreiche, karbonatarme und säureresistente oberflächliche Mineralschicht ist die Folge (Abb. 5). Aus diesen Gründen sollen Initialläsionen nicht operativ eröffnet werden. In diesem Zusammenhang ist die Tatsache erwähnenswert, dass Dentin eine bedeutend höhere Fluoridkonzentration in der umgebenden Flüssigkeit als Schmelz erfordert, um eine äquivalente Demineralisationshemmung zu erreichen. Dies ist bei der Prophylaxe der Wurzelkaries von Bedeutung. Baysan et al. (2001) konnten zeigen, dass eine hochkonzentrierte Zahnpaste (5.000 ppm), bei mindestens täglichem Gebrauch, initiale Wurzelkaries remineralisiert.
Antimikrobielle Wirkung der Fluoride
Im Labor konnte gezeigt werden, dass der Kohlenhydratmetabolismus von oralen Streptokokken und Laktobazillen durch Fluorid gehemmt werden kann (Balzar et al. 2001). Fluorid wird insbesondere bei niedrigen extrazellulären pH-Werten als HF in die Bakterienzelle aufgenommen und dissoziiert dort in H+ und Fluorid (Li und Bowden 1994). Dabei kommt es zum einen zu einer Akkumulation von Fluorid im Zellinneren, aber auch gleichzeitig zu einer Übersäuerung des Zellplasmas. Fluorid kann in der Zelle zwei Enzyme beeinträchtigen: die Enolase und die Protonen ausschleusende Adenosintriphosphatase (Sutton et al. 1987). Durch die Übersäuerung des Zytoplasmas kann auch der Glukosetransportmechanismus in die Zelle gehemmt sein. Während diese Mechanismen in einfachen Zellkulturen relativ klar nachgewiesen sind, gibt es allerdings nach wie vor keinen Beweis dafür, dass dieser antimikrobielle Effekt von Fluorid zur Kariesprävention beiträgt, denn möglicherweise reichen die Fluoridkonzentrationen in der Mundhöhle für einen derartigen Effekt nicht aus (ten Cate und van Loveren 1999).
Ein weiterer diskutierter Mechanismus ist die Behinderung der bakteriellen Adhäsion an Zahnoberflächen nach Vorbehandlung mit fluoridhaltigen Präparaten (van der Mei et al. 2008). Aber auch hier gibt es unterschiedliche Ergebnisse. Während einerseits gezeigt werden konnte, dass die bakterielle Adhäsion und teilweise auch der bakterielle Metabolismus durch eine derartige Vorbehandlung behindert wird, gibt es andere Studien, die keinen Unterschied zwischen unbehandeltem und behandeltem Zahnschmelz fanden. Es gibt allerdings Hinweise darauf, dass Kationen der Fluoridverbindung, wie zum Beispiel Zinn oder Aminbestandteile, die bakterielle Besiedelung behindern können (van der Mei et al. 2008). Widersprüchliche Ergebnisse wurden auch zur Wirkung von Fluoriden auf die Plaquezusammensetzung berichtet. Während einerseits gezeigt werden konnte, dass unter Einwirkung von Fluoriden die Anzahl von Mutans-Streptokokken abnahm, zeigen andere Studien, dass es in der Plaquezusammensetzung von Menschen, die in Gebieten mit hohem Fluoridgehalt in Trinkwasser lebten, keinen Unterschied zu Menschen gibt, bei denen wenig Fluorid im Trinkwasser vorhanden war (Kilian et al. 1979). Auch die weitverbreitete Verwendung von fluoridhaltiger Zahnpasta hat nicht zu einer Veränderung der Anzahl Mutans-Streptokokken in der Plaque führen können. In diesem Zusammenhang ist erwähnenswert, dass auch bei sauren Fluoridverbindungen nur ein kleiner Teil als HF vorliegt. Der pK-Wert von Flusssäure ist 3,14, was bedeutet, dass bei diesem pH-Wert die Hälfte der Säure als HF und die andere Hälfte als Fluorid vorliegt. Bei einem pH-Wert von 5 liegt nur etwa 1 % als HF vor, der Rest als freies Fluorid. Diese niedrigen pH-Werte sind nur während sehr kurzer Zeit auf der Zahnoberfläche zu erwarten.
Es wurde auch lange Zeit behauptet, dass sich bestimmte Bakterienarten an die kontinuierliche Fluorideinwirkung adaptieren könnten und damit eine mögliche kariespräventive Wirkung von Fluorid verloren gehen würde. Bei genauer Betrachtung stellt man allerdings eher fest, dass diese Adaptation zu einer Verringerung der Azidogenität der menschlichen Plaque führt und damit der antikariogene Effekt nicht verloren geht (ten Cate und van Loveren 1999). Insgesamt kann man also feststellen, dass sich die kariespräventive Wirkung von Fluoriden – wenn überhaupt – nur sehr begrenzt auf eine Wirkung im oralen Biofilm beziehen lässt.
Kariesreduzierende Wirksamkeit und Fluoridempfehlungen
Die kariespräventive Wirkung lokal applizierter Fluoridpräparate wird in zahlreichen systematischen Übersichtsarbeiten hervorgehoben (Marinho et al. 2002a, b, Marinho et al. 2003a, b, c; Marinho et al. 2004a, b, Walsh et al. 2010). Für den Einsatz von Fluoridtabletten gibt es nur eine sehr spärliche Evidenz aus klinischen Untersuchungen. Die verfügbaren Informationen zur Empfehlung von Fluoridtabletten gehen davon aus, dass sie am durchgebrochenen Zahn lokal wirken. In einer kürzlich erschienenen Übersichtsarbeit (Rozier et al. 2010) wird in Übereinstimmung mit anderen älteren Reviews formuliert, dass Fluoridtabletten nur für Kinder verschrieben werden sollen, die ein hohes Kariesrisiko aufweisen und die nicht regelmäßig andere Fluoridierungsmaßnahmen (wie zum Beispiel Konsum fluoridiertes Trinkwasser, Speisesalzfluoridierung, Verwendung fluoridhaltiger Zahnpasta) benutzen. Sie sollten, wenn überhaupt, regelmäßig verwendet und gelutscht werden. Aufgrund der Tatsache, dass Fluoride in erster Linie lokal am Zahn wirken, ist die Verordnung von Fluoridtabletten nahezu in allen Ländern in den Hintergrund geraten oder wird nicht mehr vorgenommen. Auch für die Speisesalzfluoridierung gibt es eine eher schwache Evidenzlage (Yengopal et al. 2010). Aber man kann davon ausgehen, dass die Speisesalzfluoridierung eine wirksame kariespräventive Maßnahme ist, wobei in Ländern mit bereits bestehendem hohem Niveau der Kariesprävention der zusätzliche Effekt der Verwendung des Fluoridsalzes quantitativ kaum noch nachweisbar ist.
Die tägliche Verwendung fluoridhaltiger Zahnpasta ist die Basis der Kariesprävention mit Fluoriden, da sie leicht verfügbar ist und bei regelmäßiger Verwendung kontinuierlich Fluoridionen für die kariesprotektiven Vorgänge an der Zahnoberfläche zur Verfügung stehen. Dieser kariespräventive Effekt ist in allen Altersgruppen nachzuweisen (Marinho et al. 2003a, c) und steigt mit zunehmender Fluoridkonzentration an (Walsh et al. 2010). Aber auch bereits für Kinderzahnpasten mit einem Fluoridgehalt von 500 ppm wurde in mehreren Untersuchungen nachgewiesen, dass sie kariesprophylaktisch wirksam sind (Stookey et al. 2004, Lima et al. 2007). Insbesondere in den Ländern, in denen auch andere Fluoridierungsmaßnahmen (z. B. Kochsalz, Trinkwasser) durchgeführt werden, sollte man daher bei Kindern bis zum 6. Lebensjahr eine Kinderzahnpasta verwenden, um einer Fluorose durch übermäßige Fluoridaufnahme vorzubeugen, auch wenn in einem kürzlich publizierten Cochrane-Review empfohlen wird, eine fluoridhaltige Zahnpasta von 1.000 ppm und mehr zu verwenden (Walsh et al. 2010). Es ist zudem bekannt, dass die Wirkung einer fluoridhaltigen Zahnpasta mit erhöhter Zahn-putzfrequenz zunimmt (Marinho et al. 2003a). Auch der Einsatz professionell applizierter Fluoridpräparate, wie Lacke oder Gele, ist insbesondere bei erhöhtem Kariesrisiko zu empfehlen (Marinho et al. 2003a, b). Dabei zeigt sich, dass die mehrmalige Applikation pro Jahr (viermal) zu einer verbesserten kariespräventiven Wirkung beiträgt.
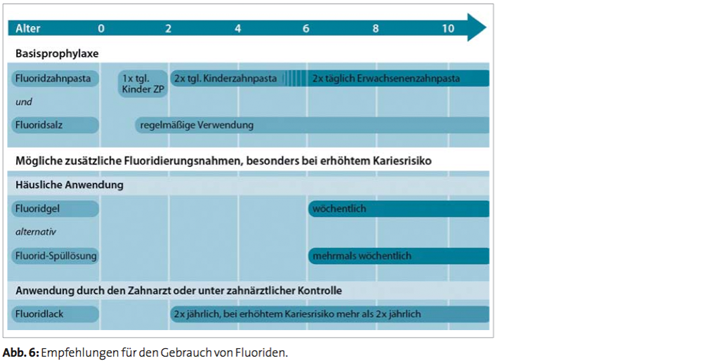
Fluoridgele können auch individuell wöchentlich eingebürstet werden. Hier zeigen die systematischen Übersichtsarbeiten, dass damit eine ähnliche kariesreduzierende Wirkung zu erreichen ist wie bei vier maliger Applikation in der Zahnarztpraxis (Marinho et al. 2002a). Fluoridhaltige Mundspüllösungen sollten erst ab dem Schulalter eingesetzt werden und auch nur dann, wenn ein erhöhtes Kariesrisiko vorliegt (Marinho et al. 2003b). Allerdings ist der Einsatz fluoridhaltiger Spüllösungen, insbesondere bei Patienten mit festsitzenden kieferorthopädischen Apparaturen, zu empfehlen (Ogaard et al. 2006). Eine randomisierte, prospektive, klinische Studie konnte zudem nachweisen, dass bei Jugendlichen in der Pubertät die beaufsichtigte Verwendung von fluoridhaltigen Mundspüllösungen zu einer geringeren Kariesinzidenz im approximalen Bereich im Vergleich zu einer Kontrollgruppe beiträgt (Moberg Sköld et al. 2005). Untersuchungen in den 1990er-Jahren zeigten, dass bei ausgiebigem Spülen nach Zähneputzen etwa 20 % mehr Karies zu finden waren (Chesters et al. 1992, Sjögren und Birkhed 1993, O’Mullane et al. 1997) als bei anderen Spülmethoden. Später wurde in einer prospektiven Untersuchung mit überwachtem Zähneputzen gezeigt, dass Spülen nicht den früher vermuteten negativen Einfluss hat (Machiulskiene et al. 2002). Der gleiche Sachverhalt konnte auch bei der Prophylaxe der Approximalkaries gezeigt werden. Mit der Empfehlung, nur mit wenig Wasser zu spülen, erreicht man einerseits einen kariesreduzierenden Effekt und andererseits wird der größte Teil der Zahnpaste mit ihren zahlreichen Zusatzstoffen ausgespuckt. Weitere Studien sind nötig, um diesbezüglich eine definitive allgemeine Empfehlung für alle Altersbereiche zu formulieren. In Abbildung 6 sind die Empfehlungen zur Fluoridanwendung dargestellt. Sie sind in dieser Form auch die Grundlage der deutschen und schweizerischen Fluoridierungsleitlinie. Bei kariesaktiven Kindern kann schon früher als in der Leitlinie dargestellt die Kinderzahnpasta zweimal pro Tag verwendet werden.
Die European Food Safety Authority (EFSA) hat in diesem Zusammenhang im Jahre 2005 bereits festgestellt, dass Fluorid kein essenzielles Spurenelement für das Wachstum und die Entwicklung des Menschen ist. Auch das Scientific Committee on Health and Environmental Risks (SCHER) der European Commission schreibt in einer Stellungnahme zur Trinkwasserfluoridierung, dass die wissenschaftliche Evidenz für den protektiven Effekt einer lokalen Applikation von Fluorid stark ist, während die entsprechenden Daten für eine systemische Applikation weniger überzeugend sind. In diesem Zusammenhang ist erwähnenswert, dass nur ein Teil des in der Schweiz beobachteten Kariesrückgangs bei Schülern mit Fluoridierungsmaßnahmen erklärt werden kann (Steiner et al. 2010). Letztlich wird in der Leitlinie der American Academy of Pediatrics (AAP) das überwachte Zähneputzen mit fluoridhaltiger Zahnpasta für alle Kinder empfohlen, bei denen Zähne in der Mundhöhle sind. Natürlich ist Fluorid kein Wundermittel und Karies auch keine Fluoridmangelerkrankung. Daher nimmt die Wirksamkeit fluoridhaltiger Präparate auch mit zunehmender Kariesaktivität ab. Bei Kindern und Erwachsenen mit hohem Kariesrisiko müssen deshalb auch weitere Maßnahmen, wie die Verbesserung der Mundhygiene, Ernährungsberatung und -lenkung und regelmäßige zahnärztliche Kontrollbesuche, durchgeführt werden. Wie bei zahlreichen anderen Erkrankungen gibt es auch bei der Kariesentstehung eine soziale Komponente. Hier liegt es allerdings in der Hand der Politik, entsprechende Voraussetzungen zu schaffen und für eine gute Bildung und eine adäquate soziale Situation, insbesondere von Kindern, Sorge zu tragen.
Hier geht's zur Literaturliste.
Autoren: Prof. Dr. Adrian Lussi, Prof. Dr. Elmar Hellwig, Prof. Dr. Joachim Klimek










