Implantologie 01.12.2023
Reparatur-Chirurgie: Implantatmisserfolg und dann?
share
Ein Behandlungskonzept im Sinne einer Reparatur-Chirurgie
Dieser Artikel ist unter dem Originaltitel: „Implantatmisserfolg und dann?“ im IJ Implantologie Journal 12/2023 erschienen.
Zahnimplantate haben generell eine positive Langzeitprognose. Immer häufiger wird jedoch das Konzept der Sofortimplantation eventuell mit anschließender temporärer Sofortversorgung als erfolgreiche Behandlungsmethode beschrieben. Die Vorteile dieses Behandlungskonzepts liegen auf der Hand: Reduzierung postoperativer Beschwerden, geringere Kosten und verkürzte Behandlungszeit. Jedoch ist das erhöhte Risiko möglicher Komplikationen zu eruieren.1 Der behandelnde Zahnarzt benötigt ein umfassendes implantologisches und biologisches Verständnis, um diese bewältigen zu können. Außerdem müssen sich Sofortversorgungskonzepte an den hohen Erfolgsraten des konventionellen Vorgehens messen lassen. Im vorliegenden Fall wird im Sinne der Reparatur-Chirurgie die aufwendige Rekonstruktion des Kieferknochens eines alio loco fehlerhaft inserierten Implantats beschrieben.
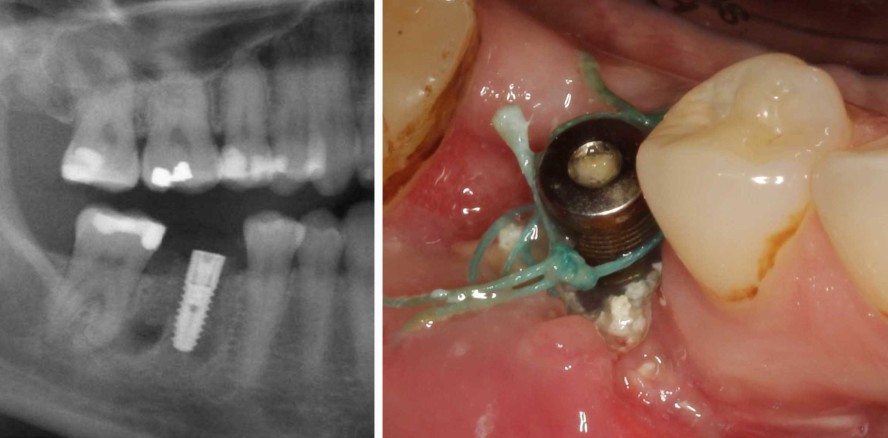
Eine 40-jährige Patientin wurde in der Praxis vorstellig und bat nach einer zehn Tage zuvor alio loco erfolgten Implantation Regio 46 um eine Zweitmeinung. Ihre Freundin, eine Überweiserin unserer Praxis, hatte ihr diesen Weg empfohlen. Die Patientin hatte Beschwerden und Zweifel an der regelgerechten Einheilung des Implantats. Das Implantat sei sichtbar und aus der Wunde würde sich täglich das Knochenersatzmaterial lösen. Nachdem der Zahn 46 nicht erhaltungsfähig war, wünschte sie eine festsitzende Implantatversorgung (Abb. 1). Ihr Hauszahnarzt hatte ihr eine Sofortimplantation vorgeschlagen, was nicht ihr primärer Anspruch war. Steht eine Zahnextraktion bei einem Patienten an, sollte der behandelnde Zahnarzt abwägen, ob eine Sofortimplantation ein gangbarer Weg wäre. Zunächst muss die klinische Situation geklärt und ein für Sofortversorgungskonzepte geeignetes Implantatsystem gewählt werden.
Bei der klinischen Untersuchung zeigte sich, dass das Implantat deutlich supragingival inseriert worden war. Aufgrund des geringen okklusalen Abstands konnte das Implantat nicht prothetisch versorgt werden. Ein großer Teil des Implantatgewindes war sichtbar, einhergehend mit insuffizientem, entzündetem Weichgewebe im OP-Bereich. Nachdem auch die röntgenologische Diagnostik zeigte, dass der Implantaterhalt nicht möglich war, mussten in den folgenden Behandlungsschritten das Implantat und das infizierte Knochenersatzmaterial, das die Heilung verhinderte, entfernt sowie das entstandene Knochendefizit wieder aufgebaut werden (Abb. 2–4).
Mit der Patientin wurden die Maßnahmen zur Problemlösung im Sinne einer Reparatur-Chirurgie besprochen. Voraussetzung für diesen Eingriff ist das umfassende Verständnis der möglicherweise erschwerten Faktoren in Bezug auf den Knochenaufbau und eine Reimplantation, da Beobachtungen zu Überlebensraten der Zweitimplantation deutlich niedriger sind als bei der Erstimplantation.2 Trotz dieser erschwerten Möglichkeiten entschied sich die Patientin erneut für eine Versorgung auf Implantat, anstelle einer konventionellen Brückenversorgung. Aufgrund des Misserfolgs wurde mit ihr die Behandlungstherapie einer Spätimplantation besprochen. Da die Schaltlücke im nicht sichtbaren Bereich lag, konnte auf eine abnehmbare temporäre Versorgung verzichtet werden. Um die bestmögliche Basis für die erfolgreiche Therapie zu schaffen, wurden zunächst die Zähne professionell gereinigt.
Die Rekonstruktionschirurgie
Nach der Explantation und der Säuberung des Bohrstollens, inklusive der Entfernung des Knochenersatzmaterials und der Granulationsgewebe, sollte der entzündete OP-Situs ohne weitere Maßnahmen ausheilen (Abb. 5–7).
Da das Implantat in diesem Fall nicht osseointegriert war, konnte es ohne großen Aufwand manuell ausgedreht werden. Drei Monate später und nach einer erneuten Bewertung der Schaltlücke erfolgte der Wiederaufbau des Alveolarknochens, der in Anlehnung an die chirurgischen Protokolle der Schalentechnik nach Khoury3 mit autologem Knochen verbreitert wurde.4 Die Entnahme des spongiokortikalen Knochenblocks erfolgte aus dem retromolaren Bereich Regio 48 entlang der Linea obliqua externa. Diese Blöcke weisen im Vergleich zu monokortikalen Blöcken eine höhere Zellzahl auf, wodurch die Revaskularisierung und Einsprossung von neuen Gefäßen erleichtert und eine bessere Regeneration erreicht wird.
Mit einem leicht nach lingual orientierten krestalen Schnitt und der Präparation eines Mukoperiostlappens legte der Chirurg den defizitären Alveolarknochen frei. Der Knochenblock wurde getrimmt, an den Defekt angepasst und lagestabil mit Osseosyntheseschrauben fixiert. Partikulierter autologer Knochen wurde um die Kanten des Knochenblocks drapiert und auch die Hohlräume damit verfüllt. Über das partikulierte Material wird eine erhöhte Osteokonduktion erreicht. Eine tief im Vestibulum angelegte Periostschlitzung zur Mobilisierung des Weichgewebes ermöglichte einen spannungsfreien und speicheldichten Nahtverschluss dessen (SERAPID 4/0, SERAG-WIESSNER).
Nach drei Monaten regelgerechter Heilungsphase hatte eine Revaskularisierung und Knochenneubildung stattgefunden (Abb. 8–10).
Der augmentierte Bereich erwies sich als stabil, sodass nun die Implantatchirurgie Regio 46 starten konnte. Die Präparation des Implantatbetts erfolgte an prothetisch-orientierter Position nach dem chirurgischen Bohrprotokoll, jedoch wurde anstelle des Pilotbohrers eine dünne Trepanfräse verwendet. Der Bohrkern zeigte bis in die Tiefe eine durchgängig stabile Konsistenz des neu gebildeten Knochens (Abb. 11)
„Sofortbehandlungskonzepte, insbesondere auch im Molarenbereich, sollten wegen ihrer Komplexität von erfahrenen implantologisch tätigen Chirurgen umgesetzt werden.“
Nach der Implantatbettaufbereitung wurde ein CAMLOG® SCREW-LINE Implantat (⊠ 5,0 mm; L 11 mm) inseriert, das gedeckt einheilte. Der Knochenkern, generiert mithilfe der Trepanfräse, wurde gemahlen. Das autologe Granulat wurde an die krestale Knochenkante und Implantatschulter angelegt sowie zur Verbreiterung des Kieferkamms genutzt (Abb. 12 und 13).
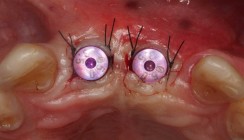
Zwölf Wochen nach einer problemlos verlaufenen Einheilzeit erfolgte die Freilegung mittels eines kleinen krestalen Schnitts, um die Abdeckschraube gegen einen standardisierten Gingivaformer auszutauschen (Abb. 14 und 15).
Mit dem Ziel, im vestibulären Bereich den unbeweglichen, keratinisierten Anteil der Gingiva zu verbreitern, wurde eine apikale Verschiebeplastik gemacht (Abb. 16).
Hierbei wurde eine Inzision an der Mukogingivalgrenze angelegt, um auch die Bänder zu trennen, die Zug auf die periimplantären Weichgewebe ausübten.5 Die OP-Wunde im Vestibulum heilte in den folgenden vier Wochen regelgerecht ab. Es zeigte sich eine deutliche Verbreiterung der keratinisierten Gingiva, Voraussetzung für einen langzeitstabilen Schutz der periimplantären Hart- und Weichgewebe.6 Nach dem Kontrolltermin erfolgte die Rücküberweisung der Patientin an ihren Hauszahnarzt. Dort wurde die Herstellung der Implantatversorgung in Form einer Zirkoniumdioxidkrone auf einem Titanabutment realisiert (Abb. 17–19).
Diskussion
In der Dentalen Implantologie werden Sofortversorgungskonzepte vermehrt umgesetzt. Zum einen, weil die Behandlungszeit verkürzt wird, zum anderen, weil unbequeme temporäre Versorgungen vermieden werden können. Die Prognosen für den Langzeiterhalt von Implantaten und Prothetik sind bei richtiger Indikationsstellung mit der konventionellen (verzögerten) Therapie vergleichbar. Steht eine Zahnextraktion bei einem Patienten an, sollte der behandelnde Zahnarzt zunächst abwägen, ob eine Sofortimplantation ein gangbarer Weg wäre. Dazu muss die klinische Situation abgewogen und ein für Sofortversorgungskonzepte geeignetes Implantatsystem gewählt werden.
Sofortbehandlungskonzepte, insbesondere auch im Molarenbereich, sollten wegen ihrer Komplexität von erfahrenen implantologisch tätigen Chirurgen umgesetzt werden.7 Sie erfordern ein umfassendes fundiertes chirurgisches, biologisches und prothetisches Wissen. Bei der Insertion ist, neben dem Erzielen einer ausreichenden Primärstabilität und der korrekten meist epikrestalen Positionierung des Implantats, darauf zu achten, dass die in der Folgezeit ablaufenden Umbauprozesse bei der Alveolenheilung antizipiert werden. Die Qualität des Weichgewebes, der Anteil keratinisierter Gingiva und der Biotypus sind vor dem Therapieentscheid zu berücksichtigen. Wenn Hart- und Weichgewebsdefizite durch augmentative Maßnahmen ausgeglichen werden müssen, sind verzögerte oder späte Therapiekonzepte zu präferieren. Beim vorhergehenden Fall muss der Zeitvorteil einer Sofortimplantation gegenüber der verzögerten Implantation diskutiert werden. Ästhetische Vorteile einer Sofortimplantation können im Molarenbereich vernachlässigt werden. Eine verzögerte Sofortimplantation, die laut Definition im Unterkiefer sechs bis acht Wochen nach der Zahnextraktion und einer adäquaten Weichgewebsheilung erfolgt, ermöglicht einen dichten Wundverschluss nach der Insertion auch mit einem möglichen simultanen Knochenaufbau.
Ein stabiler Anteil keratinisierter Gingiva im Bereich der Implantatschulter ist essenziell für den langzeitstabilen Erhalt der Implantatrekonstruktion.8 Sie stützt die periimplantäre Mukosa und erleichtert die Pflege.
Fazit
Die Sofortimplantat-Therapien stellen eine Ergänzung und keinen Ersatz der konventionellen Protokolle dar. In der Praxis des Behandlers wird der autologe Knochen als Goldstandard angesehen. Mit bewährten Techniken zum Aufbau vertikaler und horizontaler Knochendefizite wird in den richtigen Händen eine vollständige Ausheilung des Defekts (Restitutio ad Integrum) ermöglicht.
Eine Literaturliste steht hier zum Download für Sie bereit.
Hinweis: Der Beitrag ist zuerst im Bayerischen Zahnärzteblatt 4/2023 erschienen.