Kieferorthopädie 11.12.2024
Objektivierung der Kaufunktion bei immobilen Probanden
share
Was haben Menschen im fortgeschrittenen Stadium einer neurodegenerativen Erkrankung, Astronauten und bettlägerige Patienten gemeinsam? Bei allen befindet sich die axiale und proximale Muskulatur im (immobilen) Ausnahmezustand. Die Kau- und Zungenmuskulatur ist dagegen relativ unbeeinträchtigt und kann uns exakte Messdaten liefern, die wichtige Informationen über den Zustand des Kauorgans selbst, aber auch weiterführend über den Allgemeinzustand des Menschen bieten. Die Arbeitsgruppe der Poliklinik für Kieferorthopädie der Uniklinik Köln führt Messungen von Kau- und Zungenkraft und deren Ausdauer bei unterschiedlichen Fragestellungen durch. Bei immobilen Patienten mit spinaler Muskelatrophie (SMA) im fortgeschrittenen Stadium kann über diesen multimodalen Ansatz eine Einschätzung der neuromuskulären Fähigkeit erfolgen, wenn etablierte Motor Scores diese nicht mehr erfassen. Genauso können Änderungen der Kau- und Zungenkraft während einer Simulation von physiologischen Effekten der Schwerelosigkeit objektiviert werden. Die strenge Einhaltung einer 60-tägigen Bettruhe in Sechs-Grad-Kopftieflage führt zu vergleichbaren physiologischen Auswirkungen im menschlichen Körper, wie sie in realer Schwerelosigkeit beobachtet werden. Auf diese Weise kann gleichzeitig die Situation von bettlägerigen Patienten miterfasst werden.
Informationen über die muskuläre Funktion des oralen Bereichs können besonders interessant sein, wenn der Rest des Körpers nur eingeschränkt mobil ist. Bei Menschen mit spinaler Muskelatrophie führt eine fortschreitende Degeneration von Motoneuronen zu Lähmung, Muskelschwund und -schwäche.1 Die pathogenetische Grundlage basiert auf einem Mangel am Survival of Motor Neuron(SMN)-Protein, welcher infolge einer Genmutation im SMN1-Gen entsteht.2 Die Schwere der SMA hängt davon ab, wie viele Kopien von dem zum SMN1-Gen homologen SMN2-Gen vorhanden sind. Am stärksten betroffen sind Säuglinge mit SMA Typ 1, die stark geschwächt sind, nicht eigenständig sitzen können und unbehandelt häufig innerhalb der ersten zwei Lebensjahre versterben. Patienten mit SMA Typ 2 erlernen zwar das freie Sitzen, nicht jedoch Stehen und Gehen. Der Verlauf beim Typ 3 ist milder, die Fähigkeit des Stehens und Gehens wird erlernt, kann jedoch im Verlauf wieder verloren gehen.2
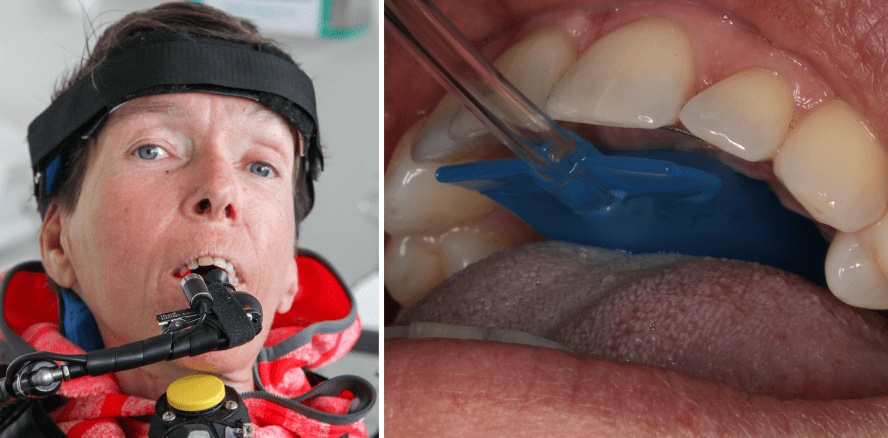
Bei Erwachsenen, bei denen eine ursächliche Gentherapie in jungen Jahren noch nicht verfügbar war, kann die ausgeprägte Muskelatrophie bis zum vollständigen Erliegen der Beweglichkeit von Extremitäten und Rumpf führen (Abb. 1). Hier, an der axialen und proximalen Muskulatur, zeigen sich die ersten Symptome, während die kraniofaziale und orale Muskulatur erst im späteren Verlauf betroffen ist.1,3 Eine orale Dysfunktion resultiert aus der Degeneration der motorischen Kerne in der bulbären Region der Medulla oblongata4 und zeigt sich unter anderem in häufigem Verschlucken, Schluckstörungen, einer eingeschränkten Mundöffnung und einer reduzierten Kaueffizienz mit erhöhter muskulärer Ermüdung.5 Bei stark Betroffenen beeinflusst der Erhalt der oralen Funktion bei sonst vorliegender Immobilität nicht nur entscheidend die Lebensqualität der Patienten, sondern ist auch besonders wichtig für ihre Autonomie, wenn z.B. zungen- oder mundgesteuerte Rollstühle genutzt werden (Abb. 1).
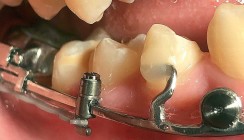
Im Wachstum hat die neuromuskuläre Dysfunktion negative Auswirkungen auf die Gebissentwicklung. Patienten mit SMA weisen oft eine veränderte kraniofaziale Anatomie mit typischen Malokklusionen auf: eine skelettale Klasse II, ein frontal offener Biss und ein schmaler, hoher Gaumen mit seitlichem Kreuzbiss (erkennbar trotz Biss-Sperrung in Abb. 1 und Abb. 2a).6 Diese Kieferfehlstellungen sind wiederum mit einer reduzierten Kaukraft verbunden.7
Etablierte neurologische Motor Scores sind nicht in der Lage, diese funktionellen Beeinträchtigungen zu erfassen. Die orale Funktion bei SMA wird trotz ihrer Bedeutung für die Betroffenen noch nicht routinemäßig erfasst.8 Dabei kann die Messung von Kau- und Zungenkraft ein hilfreiches Tool zur Langzeitevaluation von fortschreitender Muskelatrophie oder auch von Therapieeffekten sein. Der Kölner Arbeitsgruppe gelang eine systematische und objektive Erfassung der oralen Funktion bei immobilen Erwachsenen.8
Eine mögliche Atrophie der Kau- und Zungenmuskulatur im Weltraum kann mit dieser Methode ebenfalls evaluiert werden, auch ohne direkten Einsatz von Kau- und Zungenkraftsensoren auf der Internationalen Raumstation. Das Institut für Luft- und Raumfahrtmedizin am Deutschen Zentrum für Luft- und Raumfahrt (DLR) in Köln führt seit 1988 Bettruhestudien in Sechs-Grad-Kopftieflage zur Erforschung der Auswirkungen der Schwerelosigkeit auf den menschlichen Körper durch. Bettruhe bedeutet, dass die Probanden 60 Tage lang nicht sitzen oder stehen dürfen und eine Schulter immer auf dem Bett bleiben muss. Das gesamte Bett ist dabei zum Kopf hin um sechs Grad geneigt, sodass der Kopf der niedrigste Punkt ist. Bewegungen um die Körperlängsachse sind möglich (Abb. 5b). Aktuell wird im Auftrag der US-Bundesbehörde für Luft- und Raumfahrt NASA die Sensorimotor Countermeasures Study (SMC, Projektleitung Dr. Edwin Mulder) mit diesem Modell in Köln am Forschungszentrum :envihab durchgeführt. Wie im Weltall werden durch die Kopftieflage Muskeln, Knochen und Herz-Kreislauf-System entlastet und es findet eine Flüssigkeitsverschiebung zum Kopf hin statt. Dadurch kommt es wie im All zu vielfältigen Veränderungen im menschlichen Körper, wie z.B. den Abbau von Muskeln und Knochen, und das Herz-Kreislauf-System wird weniger leistungsfähig.9,10 Die Folgen der Skelettmuskelatrophie umfassen funktionelle Einschränkungen wie eine Reduktion der maximalen Kraftentwicklung sowie der Muskelleistung.11 Ob dies auch für die orale Muskulatur zutrifft und welche Auswirkungen die Verschiebung der Körperflüssigkeiten auf die orale Gesundheit hat, ist weitgehend unklar. Bekannt ist, dass Astronauten auf einer Expedition ein tägliches Kaloriendefizit von 20 Prozent aufweisen.12 Hierbei spielt die sog. „space anorexia“, bedingt durch ein Geruchs- und Geschmacksdefizit, eine entscheidende Rolle.12 Eine Atrophie der Zungen- und Kaumuskulatur oder Funktionseinschränkungen durch Flüssigkeitsansammlungen in der Muskulatur könnten zusätzlich zu einer erheblichen Beeinträchtigung der Nahrungsaufnahme führen und auch die anschließende Erholungsphase negativ beeinflussen. So sind unter anderem Schluckbeschwerden nach Rückkehr auf die Erde beschrieben worden. Eine Abnahme der Knochendichte und des Knochenmineralgehaltes des Unterkiefers unter simulierten Mikrogravitationsbedingungen konnte bereits nachgewiesen werden.13 Auch bei bettlägerigen Personen kommt es zu Flüssigkeitsverschiebungen, deren Wirkung auf das Kauorgan bisher wenig untersucht wurde. Messungen der Kau- und Zungenkraft im Rahmen der Bettruhestudie werden auch für diese Gruppe wertvolle Daten generieren.
Messmethoden
Die orale Funktion kann durch fünf Kenngrößen charakterisiert werden: maximale Kau- und Zungenkraft, Kaukraft- und Zungenkraftausdauer sowie maximale Mundöffnung.14 In einer Pilotstudie von Kruse et al. wurde die Machbarkeit von Kaukraftmessungen bei zwei schwer beeinträchtigten, immobilen Patientinnen bestätigt. Während anfänglich noch mit einem individuell angefertigten Beißblock aus Pattern Resin LS Powder (GC Europe) mit integriertem piezoelektrischem Sensor (Flexiforce, Tekscan) die maximale Kaukraft einseitig im Zahnbogen gemessen wurde, entschied man sich bei der Weiterentwicklung für eine Messung über den ganzen Zahnbogen. Über eine an den Zahnbogen individuell angepasste Silikonbeschichtung (Flexitime Automix Light Flow, A-Silikon, Vinyl Polysiloxan, Kulzer) des piezoelektrischen T-Scan-Sensors kann die exakte Repositionierung des Sensors sowie dessen gleichmäßige Belastung bei gleichzeitiger Erhöhung der Belastungsfläche gewährleistet werden (Abb. 2). Die Kombination mit der I-Scan-Software (Tekscan) ermöglicht die Darstellung absoluter Kraftangaben und eine Kalibrierung zwischen den Messungen.14
Zur Etablierung des Messprotokolls wurden die oralen Funktionstests zunächst an einer gesunden Kontrollgruppe durchgeführt und es wurde eine gute Interrater- und Intrarater-Variabilität festgestellt.8 Als Messprotokoll hat sich folgendes Vorgehen bewährt: Für eine Querschnittsanalyse oder die Baseline einer longitudinalen Beobachtung empfiehlt es sich, zwei Messungen innerhalb einer Woche im Abstand von mindestens zwei Tagen durchzuführen. Hierdurch kann ein Trainingseffekt kontrolliert werden. Für jede Messgröße wird der Mittelwert der beiden Messungen berechnet und für weitere Analysen verwendet. Für die Kaukraftmessungen werden die Teilnehmenden gebeten, dreimal für drei bis vier Sekunden mit maximaler Kaukraft zuzubeißen. Um einer Muskelermüdung vorzubeugen, werden Pausen von mindestens 30 Sekunden eingehalten. Zur weiteren Auswertung wird der höchste gemessene Kraftwert herangezogen. Für den Ausdauertest sollen die Teilnehmenden 60 Prozent ihrer maximalen Kaukraft so lange wie möglich aufrechterhalten. Ein visuelles Feedback hilft bei der Kraftdosierung. Die gemessene Ausdauer entspricht dem Zeitraum, in dem die Kaukraft zwischen 30 und 60 Prozent des Maximalwertes gehalten wurde.
Ein Handmessgerät mit luftgefüllter Zungenblase (IOPI Medical) wird genutzt, um die maximale Zungenkraft und -ausdauer zu messen. Dafür wird die Zungenblase im vorderen Gaumenbereich positioniert und die Teilnehmenden werden aufgefordert, ihre Zunge gegen diese zu drücken (Abb. 3). Die Aufzeichnung der Zungenkraft- und -ausdauerwerte erfolgt nach dem Protokoll der Kaukraftmessungen. Für die maximale Mundöffnung wird der Abstand der inzisalen Schneidekanten von Ober- und Unterkiefer bei maximal möglicher Mundöffnung mithilfe eines dentalen Lineals erfasst.
Ergebnisse
Neben der Machbarkeit zeigten sich in der Pilotstudie bei beiden Patientinnen erste Hinweise auf eine Kaukraftsteigerung mit Start der Gentherapie (Abb. 4a).15 Zur Validierung der oralen Funktionstests bei SMA wurden in einer multizentrischen Studie der Unikliniken Köln und Essen zunächst Querschnittsdaten von 43 SMA-Patienten mit SMA Typ 2 und 3 ausgewertet (Leitung: Dr. Teresa Kruse). Sie zeigen, dass die oralen Funktionstests in der Lage waren, zwischen SMA-Typen, zwischen Patienten mit drei oder vier SMN2-Kopien und zwischen Gehfähigen und nicht Gehfähigen zu unterscheiden. Signifikante Korrelationen mit den erhobenen Motor Scores bestätigten die Verlässlichkeit der Messungen vor allem für die maximale Kau- und Zungenkraft sowie die maximale Mundöffnung.8
Im Vergleich zur gesunden Kontrollgruppe zeigten sich im Weiteren in einer Gruppe von 58 SMA-Patienten erwartungsgemäß niedrigere orale Funktionswerte. Bei drei der fünf Messgrößen waren diese Unterschiede signifikant (Abb. 4b). Ebenfalls signifikante Unterschiede fanden sich im Vergleich von behandelten zu unbehandelten SMA-Patienten.7
Bei der Erfassung der neuromuskulären Funktion wird über Motor Scores unter anderem die Extremitätenbewegung beurteilt. Bei Immobilität dieser Muskulatur – ganz gleich aus welchen Gründen – stoßen die etablierten Scores an ihre Grenzen, da Teilaufgaben nur mit null Punkten gewertet und geringe Muskelfunktionen nicht weiter differenziert werden können. Es konnte gezeigt werden, dass hier die Messungen der oralen Funktion von Vorteil sind, da auch geringste Kraftanstrengungen registriert und (im Verlauf) verglichen werden können.
Auch bei studienbedingter Immobilisierung von Freiwilligen im Rahmen der SMC-Bettruhestudie konnte das Messprotokoll bereits erfolgreich eingesetzt werden. Bei der 60-tägigen Bettruhe mit Kopftieflagerung zeigte sich eine klinisch relevante Verschiebung von Flüssigkeiten in Richtung kranial. In der Folge kommt es zu einem Anschwellen des Gesichtes, das als „Puffy Face“ beschrieben und auch bei Astronauten in Schwerelosigkeit beobachtet wird (Abb. 5).16 Erste Ergebnisse dazu, welche Auswirkungen dies auf die orale Funktion hat, werden im Frühjahr 2025 verfügbar sein.
Diskussion
Orale Funktionstests können bei verschiedenen Fragestellungen angewandt werden, auch wenn nur eine geringe Restbeweglichkeit vorhanden ist. Besonders bei relativen Vergleichen zu einer Kontrollgruppe oder bei intraindividuellen Vergleichen über die Zeit lassen sich aussagekräftige Erkenntnisse über Änderungen der oralen Funktion finden. Idealerweise sollten die hier beschriebenen oralen Funktionstests durch die Messung der Muskelkoordination ergänzt werden. Hierzu eignen sich z.B. Mixing ability-Tests, die Hinweise auf die Bolusverarbeitung geben und bei denen die Durchmischung von zwei gefärbten Kaugummis nach 20 Kauzyklen ausgewertet wird.17 In der SMC-Studie kommt diese zusätzliche Dimension der oralen Funktionstestung bereits zur Anwendung sowie weiterführende Untersuchungen zu Veränderungen im Parodont und im oralen Mikrobiom (Teilprojekt der Poliklinik für Zahnerhaltung und Parodontologie der Uniklinik Köln, Leitung: Prof. Dr. Dr. Greta Barbe). Auch wenn die Auswirkungen der Schwerelosigkeit nur annäherungsweise und in 60 Tagen nur die Kurzzeitauswirkungen im Vergleich zu einem längeren Aufenthalt im Weltall (hier liegt der Rekord bei mehr als 1.000 Tagen)18 simuliert werden können, profitieren bereits heute Astronauten auf der internationalen Raumstation von Entwicklungen des DLR-Instituts für Luft- und Raumfahrtmedizin.19,20 Bezogen auf die orale Gesundheit hoffen auch wir, hier einen Beitrag leisten zu können.
Schlussfolgerung
Es gibt Situationen, in denen die motorische Funktion von Menschen mit herkömmlichen Messverfahren nur unzureichend oder gar nicht erfasst werden kann. Hier sind orale Funktionstests ein wichtiges Instrument, um funktionelle Daten zum Kauorgan selbst, aber auch zum neuromuskulären Zustand der Person zu liefern. Die Messmethoden wurden für immobile Patienten mit SMA validiert. Sie zeichnen sich durch ihre hohe Objektivität und Sensitivität aus, wodurch sie zuverlässige und präzise Daten liefern. Orale Funktionstests eignen sich unter anderem für Vergleichsstudien bei unterschiedlich eingeschränkter Kau- und Zungenfunktion, aber auch klinisch als Screening-Instrument bei neurodegenerativen Erkrankungen. Gerade im nicht zahnärztlichen Gebrauch bietet sich in erster Linie die Aufzeichnung von Zungenkraft und maximaler Mundöffnung an, da diese Messgrößen weniger störanfällig sind und die Messungen auch durch wenig geschultes Personal durchgeführt werden können.
Interessenskonflikt: T. Kruse and S. Portegys erhalten Vortragshonorare und Forschungsförderung durch Biogen.
Autoren: Lina Al Ali Alattar¹, Dr. Sara Portegys¹ und Dr. Teresa Kruse¹,².
¹ Universität zu Köln, Medizinische Fakultät und Uniklinik Köln, Poliklinik für Kieferorthopädie
² Zentrum für Seltene Erkrankungen, Universität zu Köln, Medizinische Fakultät und Uniklinik Köln
Dieser Artikel ist unter dem Titel „Objektivierung der Kaufunktion“ in der KN Kieferorthopädie Nachrichten erschienen.